微创椎体成形术结合后路椎板减压对腰椎压缩性骨折患者疼痛及腰椎功能的影响
于福文
( 山东省乳山市人民医院疼痛科, 山东 乳山 264500 )
当前随着人口的老龄化与外伤的增多,腰椎压缩性骨折在临床上的发病率逐年增加[1]。 研究显示我国大约有4 000 万骨质疏松症患者,其中每年约有100 万患者发生腰椎压缩性骨折,难以治愈,严重影响患者的身心健康[2]。 腰椎压缩性骨折手术治疗的目的是恢复和维持脊柱正常序列,防止后凸畸形和迟发瘫发生,重建脊柱稳定性[3]。 后路椎板减压内固定手术的成功率比较高,但是软组织剥离广泛,对于患者的创伤比较大[4]。 微创椎体成形术能够有效减少患者创伤、缩短卧床时间、缓解患者疼痛,因而被大量应用于临床[5]。 并且其拥有优异的生物动力学性能和独特的解剖学特点,能够为骨折端提供坚强的内固定[6-7]。 本文具体探讨了微创椎体成形术结合后路椎板减压对腰椎压缩性骨折患者疼痛及腰椎功能的影响,以促进微创椎体成形术的应用。 现报告如下。
1 临床资料
1.1 一般资料
选取我院2020 年2 月—2023 年2 月收治的腰椎压缩性骨折患者210 例作为研究对象,根据随机掷硬币原则把210 例患者分为观察组105 例与对照组105 例,2 组患者的骨折部位、性别、年龄、骨折到手术时间、 体质量指数等对比无明显差异(P>0.05)。 见表1。 研究得到我院医学伦理委员会的批准。 (1)纳入标准:符合腰椎压缩性骨折的诊断标准;年龄30—70 岁;新鲜骨折在术前未经任何特殊处理者;可耐受手术,具有手术指征;患者能配合临床研究,且自愿签署了知情同意书。 (2)排除标准:妊振及哺乳期妇女;合并有严重的心脑肝肾和造血系统等疾病;2 次骨折、陈旧性骨折患者;合并有代谢性、内分泌性骨病者;凝血功能障碍无法纠正者;椎体严重塌陷骨折线超过椎体后缘患者。
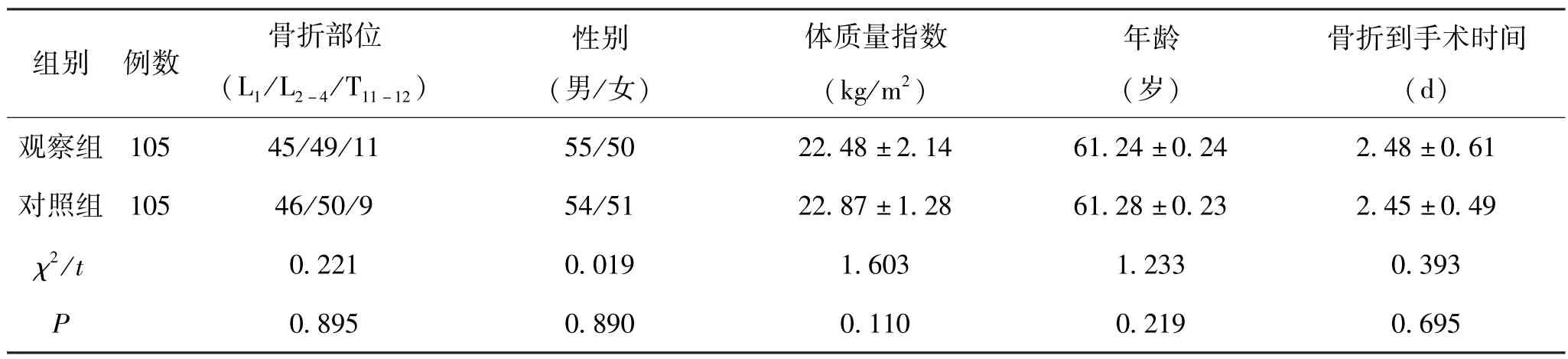
表1 2 组一般资料对比
1.2 方法
对照组:给予后路椎板减压内固定治疗。 患者全麻后取俯卧位选择病椎正中后纵切口,显露患者的病椎及与其相邻椎体的椎板及关节突,钻入椎弓根钉,咬除伤椎棘突及部分椎板减压,注入脊柱专用骨水泥,骨水泥注入完毕后拧入椎弓根螺钉,解除脊髓和神经根压迫,复位椎体。 观察组:在对照组治疗的基础上给予微创椎体成形术治疗。 患者取俯卧位,对骨折椎体的椎弓根在体表的投影进行标识,消毒后进行全身麻醉。 将带芯穿刺针放置到椎体后缘,安插完扩张套管后再植入工作套管,再将实心钻沿工作套管慢慢旋转推入椎体,钻头尖端到达与工作套管顶部相同位置时,再旋转拔出实心钻。 在X线机透视下,将骨水泥沿推杆通过工作套管自前向后向椎体推入(以上所用的操作系统及骨水泥为同一公司产品)。 所有患者术后常规应用抗菌药物,循序渐进进行腰椎功能锻炼,多喝牛奶,多晒太阳促进维生素D 的吸收。 密切关注骨水泥是否向外渗漏,并关注肢体感觉、肢体运动等变化,待体外同时配制的骨水泥完全固化后将患者送回病房。
1.3 观察指标
观察指标如下:(1)围术期指标:观察与记录2组的手术时间、术中出血量、术后引流量与住院天数。 (2)所有患者在术后第1 天、术后第3 天、术后第14 天行视觉模拟评分法(Visual Analogue Scale/Score,VAS)判定。 分数越高,疼痛越严重。 (3)所有患者在术前1 天与术后3 个月采用腰椎功能障碍指数评分表(ODI)进行评分。 分为0 ~10 分评分,分数越高,腰椎功能障碍越严重。 (4)观察与记录所有患者术后3 个月出现的并发症情况。 包括静脉血栓、肺部感染、骨水泥渗漏、切口感染等。
1.4 统计学分析
选择SPSS19.00 软件进行分析,计量资料比如腰椎功能ODI 评分以均数±标准差(±s)表示;计数数据比如并发症发生率采用百分比(%)表示,对比分别采用t检验、卡方(χ2)检验。 以P<0.05为差异有统计学意义。
2 结果
2.1 2 组围手术指标对比
所有患者都顺利完成手术,2 组手术时间、术后引流量、术中出血量的对比无显著差异(P>0.05),观察组的术后住院天数明显少于对照组(P<0.05)。见表2。
表2 2 组围手术指标对比(±s)

表2 2 组围手术指标对比(±s)
组别例数手术时间(min)术中出血量(mL)术后引流量(mL)住院天数(d)观察组10592.45 ±7.7478.87 ±12.56144.22 ±12.456.48 ±0.58对照组10592.85 ±6.8478.20 ±13.74144.19 ±11.677.99 ±1.14 t 0.3970.3690.01812.097 P 0.6920.7130.9860.000
2.2 2 组术后不同时间点疼痛VAS 评分变化对比
观察组术后第1 天、术后第3 天、术后第14 天的疼痛 VAS 评分与对照组对比有显著降低(P<0.05)。 见表3。
表3 2 组术后不同时间点疼痛VAS 评分变化对比(±s,分)
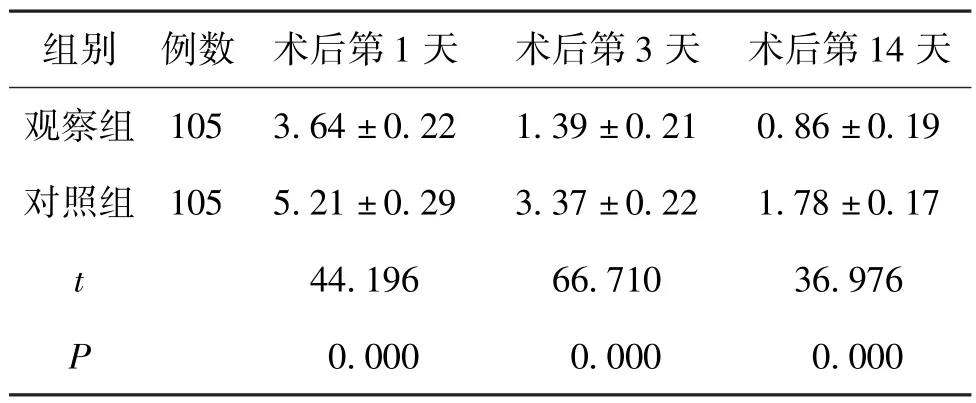
表3 2 组术后不同时间点疼痛VAS 评分变化对比(±s,分)
组别 例数 术后第1 天术后第3 天 术后第14 天观察组 105 3.64 ±0.221.39 ±0.210.86 ±0.19对照组 105 5.21 ±0.293.37 ±0.221.78 ±0.17 t 44.19666.71036.976 P 0.0000.0000.000
2.3 2 组手术前后腰椎ODI 评分变化对比
2 组术后3 个月的腰椎ODI 评分明显低于术前1 天,观察组术后3 个月的腰椎ODI 评分与对照组相比也显著降低(P<0.05)。 见表4。
表4 2 组手术前后腰椎ODI 评分变化对比(±s,分,n=105)
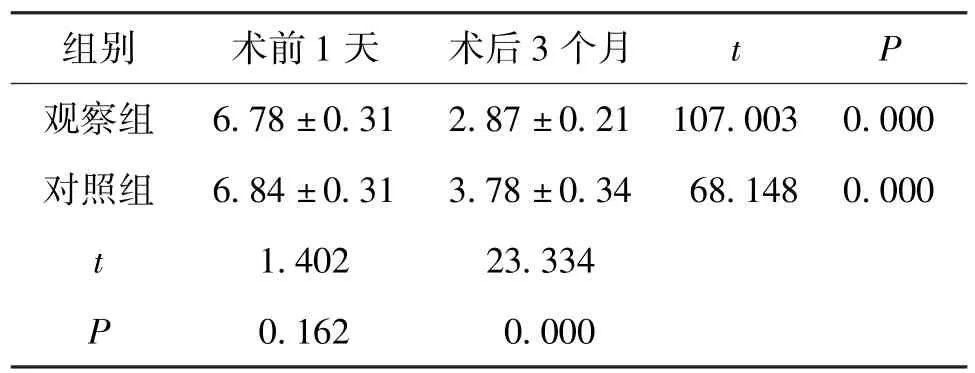
表4 2 组手术前后腰椎ODI 评分变化对比(±s,分,n=105)
组别术前1 天术后3 个月tP观察组6.78 ±0.31 2.87 ±0.21 107.003 0.000对照组6.84 ±0.31 3.78 ±0.3468.148 0.000 t1.40223.334 P0.1620.000
2.4 2 组术后并发症发生情况对比
观察组术后3 个月的静脉血栓、肺部感染、骨水泥渗漏、切口感染等并发症发生率为3.8%,对照组为12.4%, 观察组与对照组相比显著降低(P<0.05)。 见表5。
3 讨论
各种腰椎压缩性骨折已成为国内外中老年人的常见病,严重影响了中老年人的生活质量[8]。 腰椎压缩性骨折的治疗原则是重建脊柱生物力学稳定性,预防并发症发生,降低致残率。 单纯采用药物治疗的疗效比较单一,用药周期比较长,医疗费用相对较高。 手术治疗主要是缓解疼痛,改善功能,当前应用越来越多[9]。
后路椎板减压手术是腰椎压缩性骨折的主要手术方法之一,在操作上比较简单,但是在提高全身骨强度、促进骨形成、减少骨量丢失方面都存在一定的缺失[10-11]。 本研究显示所有患者都顺利完成手术,2 组手术时间、术后引流量、术中出血量的对比无显著差异(P>0.05);观察组的术后住院天数明显少于对照组(P<0.05);观察组术后第1 天、术后第3 天、术后第14 天的疼痛VAS 评分与对照组对比有显著降低(P<0.05),表明微创椎体成形术结合后路椎板减压在腰椎压缩性骨折患者的应用能缓解疼痛,不会增加手术操作复杂度,还可促进患者术后康复。从机制上分析,微创椎体成形术可使得骨折固定牢固,可促进骨折愈合,可早期行关节功能锻炼,有利于患者康复[12]。 腰椎压缩性骨折多数意味着脊柱的严重损伤,可导致脊柱稳定性遭到破坏,为此在治疗上需要恢复脊椎正常序列,重建脊柱稳定性和生理曲度[13]。 本研究显示,2 组术后3 个月的腰椎ODI 评分明显低于术前1 天,观察组术后3 个月的腰椎ODI 评分与对照组相比也显著降低(P<0.05),表明微创椎体成形术结合后路椎板减压在腰椎压缩性骨折患者的应用能提高腰椎功能。 从机制上分析,微创椎体成形术对骨折部位周围软组织刺激小,增加了固定的稳定性,可让患者早期行功能锻炼,促进恢复椎体前缘高度,有利于腰椎功能的改善。 椎弓根螺钉固定治疗对于患者的创伤比较大,特别是在术后存在内固定失败和骨水泥丢失的问题[14]。本研究显示,观察组术后3 个月的静脉血栓、肺部感染、骨水泥渗漏、切口感染等并发症发生率为3.8%,对照组为12.4%,2 组相比差异显著(P<0.05),表明微创椎体成形术结合后路椎板减压在腰椎压缩性骨折患者的应用能减少并发症的发生。 从机制上分析,微创椎体成形术可有效保护腰椎间的血液供应,还可以避免已复位的骨折再次移位。 在预防并发症中,注射骨水泥时操作者需通过X 线机对患者病椎进行密切观察,且注射速度一定要缓之又缓,防止发生渗漏。 一旦骨水泥未按计划途径注入,即可快速对针道进行调整[15]。 手术中不应注入过量的骨水泥,如此不仅不会增强椎体的强度和稳定性,反而容易造成骨水泥渗漏。 术前充分了解骨折椎体的特点,精确把握穿刺针入刺点、方向、入路,严格控制骨水泥的注入量,可以有效预防术后发生骨水泥渗漏。由于经费问题,本次研究没有进行机制分析研究,调查的时间比较短,对患者没有进行生活质量评价,可能存在研究偏移,将在后续研究中探讨。
综上所述,微创椎体成形术结合后路椎板减压在腰椎压缩性骨折患者的应用能缓解疼痛,不会增加手术操作复杂度,还可促进患者术后康复,可促进患者改善腰椎功能,降低并发症的发生率。

