新生儿临终关怀培训方案对NICU护士临终关怀态度及死亡应对能力的影响
池长德,江韩英,张小玲,施春兰,柯丽清,龚国梅
(1.泉州医学高等专科学校 护理学院,福建 泉州 362011;2.泉州市第一医院 儿科,福建 泉州 362002;3.泉州市儿童医院 护理部,福建 泉州 362017)
虽然现代先进的新生儿医疗护理已经能够提高濒死新生儿的存活率,但在预测无法康复的情况下,仍然需要考虑停止生命支持的决策[1]。停止挽救生命的治疗是临终关怀中不可或缺的一步,在面对新生儿的死亡时,不仅给新生儿的家庭带来了巨大的心理和情绪负担,也可能导致护士陷入精神创伤和道德困境[2]。研究[3]显示,我国新生儿重症监护病房(neonatal intensive care unit,NICU)护士缺乏新生儿临终关怀相关的心理护理、退出治疗的道德决策以及与家庭的沟通等方面知识,在新生儿临终关怀时,可能出现临终关怀态度不佳及死亡应对能力薄弱等情况。因此,NICU护士需要一个系统的、有针对性的新生儿临终关怀培训方案,以提高其临终关怀态度和死亡应对能力[4]。国内现有关临终关怀培训的研究主要针对肿瘤科护士或在校护生,尚未检索到对NICU护士进行新生儿临终关怀培训的相关文献。本研究旨在构建我国独特文化背景下的NICU护士新生儿临终关怀培训方案,并进行临床应用,探讨其对临终关怀态度和死亡应对能力的影响,以期为NICU护士培训提供参考。
1 对象与方法
1.1 研究对象 采取便利抽样法,选取2022年5-6月泉州市某三级儿童专科医院的NICU护士90人为研究对象。纳入标准:NICU的注册护士;知情同意,自愿参加。排除标准:已参加过类似形式的培训。脱落标准:完整培训包含6个主题,缺席1个主题者均视为脱落。采用随机数字表法将护士分为对照组和观察组各45人。两组护士一般资料差异无统计学意义(均P>0.05),具有可比性。本研究培训涉及到的相关临终患儿及家属的资料信息仅用于内部的临床教学,征得家属及医院的同意,并通过医院伦理委员会批准(2022-036)。
1.2 研究方法
1.2.1 对照组 对照组护士接受由科室组织的常规重症新生儿护理理论与实践培训。培训的时长与干预组一致,为期1个月,共13课时,每课时30 min。培训内容主要包括重症新生儿症状的评估与护理、疼痛与舒适护理、并发症的预防与管理、营养支持、患儿家属心理干预、护士心理减压管理6个模块内容。教学形式以传统的授课形式进行,每个模块内容请对应的专业医生和护士进行主讲,学生听讲记笔记为主,并发给学生讲义,课后提问和讨论。
1.2.2 观察组
1.2.2.1 成立研究小组 研究小组由7名成员组成,包括临终关怀领域高校教授2名、副主任心理医师1名、NICU主任医师1名、NICU主管护师2名、护理学助教1名。主要负责文献检索、培训方案修订和实施、数据收集分析等。
1.2.2.2 制订培训方案 参考美国临终关怀组织和英国学者Thomas、Wiener等人的新生儿和儿童姑息护理培训项目研究[5-7]。研究人员从这些项目中提取与新生儿临终关怀直接相关的信息,形成方案初稿。在初稿的基础上编制专家咨询问卷,邀请临终关怀领域高校教授、临床心理专家、NICU主任医师、NICU主管护师,共6名专家评分。采用 Likert 5级评分法,按照“完全不重要”到“极度重要”依次赋值1~5分,并设置修改意见栏,收集意见,完成两轮咨询后确立培训方案,见表1。
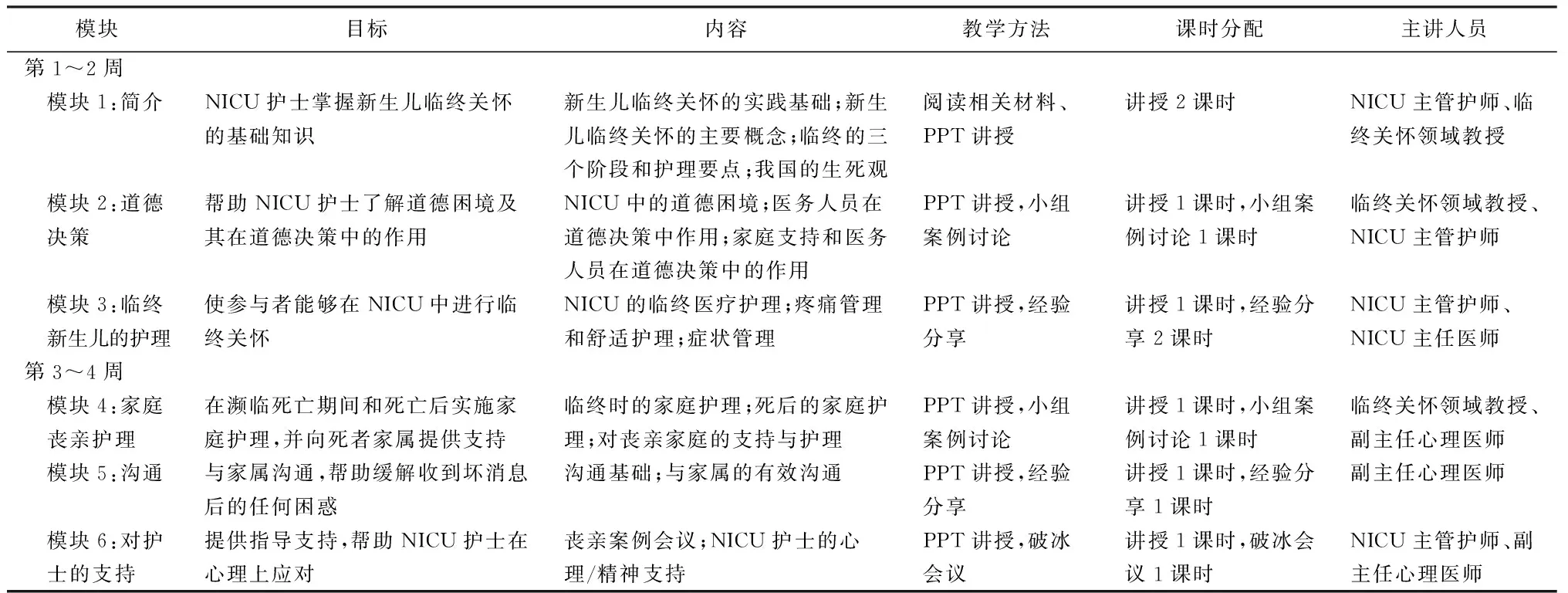
表1 新生儿临终关怀培训方案
1.2.2.3 实施干预 观察组在对照组培训基础上,于2022年5-6月在NICU科室会议室接受由课题组制订的新生儿临终关怀培训方案。每次2~3课时完成一个模块培训,共6次,13课时。
1.2.3 评价工具 (1)新生儿临终关怀态度量表(neonatal palliative care attitude scale,NPCAS)。2020年由钟雅晶[8]汉化修订,用于测量NICU护士对于临终关怀的态度。量表包含组织、资源、障碍、信念、工作经历,共5个维度26个条目,分别测量NICU护士对科室临终关怀环境的信心,NICU护士对利用临终关怀相关资源信心,NICU护士感觉当前存在临终关怀障碍的程度,NICU护士坚持临终关怀的信念和NICU护士对临终关怀工作的满意度。采用likert 5级计分法,从“非常不同意”到“非常同意”依次赋1~5分,总得分26~130分,得分越高表示此维度的临终关怀态度越积极。本研究中量表的Cronbach’s α系数为0.867。(2)死亡应对能力量表(coping with death scale,CDS)。2021年郑瑞双等[9]汉化修订,该量表包含与他人沟通临终或死亡的能力(8个条目)、自我死亡接受能力(5个条目)、死亡后事宜处理能力(4个条目)、死亡应对能力(4个条目)、自我死亡感知和表达能力(5个条目)、生命省察能力(2个条目)6个维度,共28个条目。采用Liken 7级计分法,从“完全不同意”到“完全同意”依次赋1~7分,总得分28~196分,得分越高表明死亡应对能力越强。本研究中量表Cronbach’s α系数为0.905。
1.2.4 资料收集 本研究是一项单盲随机对照实验。两组护士的培训都是独立闭环培训,研究结束前各组参与培训的护士和研究者对相关研究内容必须各自对外保密,以免相互影响。考虑到随着时间推移可能出现组间沾染,本研究中研究员通过问卷星调查表用统一的指导语在会议室指导NICU护士培训前和培训1个月后立即进行数据收集,10~15 min内完成填写。
2 结果
2.1 两组护士NPCAS得分比较 干预前两组护士NPCAS得分差异无统计学意义(均P>0.05)。干预后观察组护士组织、资源、障碍、信念、工作经历5个维度得分和总分均高于干预前得分,亦高于干预后对照组得分,差异均有统计学意义(均P<0.05),见表2。
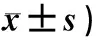
表2 两组护士NPCAS得分比较(n=90,分,
2.2 两组护士CDS得分比较 干预前两组护士CDS得分差异无统计学意义(均P>0.05)。干预后观察组护士与他人沟通临终或死亡能力、自我死亡接受能力、死亡后事宜处理能力、死亡应对能力、自我死亡感知和表达能力、生命省察能力6个维度得分和总分均高于干预前,且高于干预后对照组得分,差异均有统计学意义(均P<0.05),见表3。
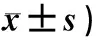
表3 两组护士CDS得分比较(n=90,分,
3 讨论
3.1 新生儿临终关怀培训方案改善NICU护士临终关怀态度 培训方案实施后,观察组护士临终关怀态度总分高于对照组,提示新生儿临终关怀培训方案可以改善NICU护士临终关怀态度。NICU护士临终关怀态度指的是在NICU工作的护士对待临终患儿和其家属的态度和行为方式,反映护士对患儿和家属的尊重、关心和支持[8]。研究[10]表明为护理人员提供临终关怀相关的情感支持,能够改善护理人员临终关怀态度。本培训方案中的丧亲案例破冰会议为NICU护士提供了一个安全、支持的环境,可以分享和倾诉自己在面对新生儿死亡时的心理体验和挑战;心理辅导可为NICU护士提供支持、倾听和理解。另外,培训中专业人员之间经验分享和小组案例讨论,促进NICU护士之间的交流和团队合作,相比传统的讲授更有利于激发培训的学习兴趣和重视程度,在提高他们的专业能力同时,改善对临终关怀的态度。本次培训取得医院领导和相关专家的支持和重视也是NICU护士临终关怀态度提高的重要因素之一。
3.2 新生儿临终关怀培训方案提高NICU护士死亡应对能力 研究结果显示,培训方案可以提高NICU护士死亡应对能力,完成临终关怀培训的观察组的死亡应对能力总分高于对照组。死亡应对能力是一系列面对死亡的技能,以及对死亡的信念和态度[11]。这种能力十分重要,研究[12]证明,能够应对死亡的临终关怀专业人员可以防止遭受同情心疲乏,从而提供更好的护理。护士死亡应对能力不足源于对临终问题缺乏了解,增加护士的临终关怀知识,可以提高死亡应对能力[13]。本项目培训方案的1~5五个模块是提高NICU护士对新生儿临终关怀知识理解与应用的专门课程,护士通过学习后能够全面提升对新生儿临终关怀知识的理解与应用能力,将自己从以前的自我限制中释放出来,放弃之前对死亡的恐惧,并更好地支持患者,死亡应对的能力得到提高。本培训对护士的情感支持通过改善NICU护士经历新生儿死亡时的负性情绪,提高护士的心理韧性和情绪稳定性,使他们能够在困难的情况下保持冷静和专业,更好地处理新生儿死亡的挑战,从而提高死亡应对能力。另外,通过将我国新生儿死亡文化纳入培训内容,帮助NICU护士更好地理解和应对新生儿死亡,增强与患者家庭的沟通和信任,这也可以提高他们的死亡应对能力。
3.3 培训过程中的问题以及改进 由于NICU护士工作时间紧张,培训时间由护士长调整,未充分评估其合理性,后期可以通过学员反馈、定期数据评估,以调整培训计划,提供更合理的时间安排。本次培训以小组为单位进行,培训的灵活性和针对性较弱,后期培训可以通过了解学员的学习风格和需求,提倡个性化学习支持和辅导。本次培训缺乏后续支持,学员可能会在培训结束后遇到挑战或需要额外的支持,可以编制学员支持计划,其中包括定期的跟进会议、远程指导、在线讨论论坛或额外的学习资源,以帮助学员应用所学,解决遇到的问题。
4 小 结
本研究开发的新生儿临终关怀培训方案,可以帮助NICU护士改善他们的临终关怀态度及死亡应对能力,建议将该培训方案中的原则应用于日常新生儿临终关怀中。本研究的局限性在于仅使用量表进行培训效果考核评价,存在一定主观性,可能无法客观评估培训方案效果,可考虑结合其他有效的考核策略,如知识和技能考核等,以更全面地评估培训方案。在实施培训后立即进行效果评价是合理且具有意义的,它可以提供实时反馈,同时,需要后续评价以确定培训的长期影响和持续效果。

