MRI对乳腺癌患者新辅助化疗治疗效果的评价价值*
卢锦婷 张艺武 肖玉辉
联勤保障部队第九O九医院 厦门大学附属东南医院放射诊断科 (福建 漳州 363000)
乳腺癌是我国女性发病率排名第一的恶性肿瘤。近年来,乳腺癌发病率呈现低龄化趋势,且部分患者早期即可出现远处转移,因此,乳腺癌已经成为我国女性健康的重要威胁[1]。乳腺癌不仅是局部病变,更是一种全身性疾病。新辅助化疗(neoadjuvant chemotherapy,NAC)是未发生远处转移的初治乳腺癌术前重要的全身系统性治疗策略,是降低患者临床分期,提高保乳机会的重要方法[2]。目前新辅助化疗已成为局部晚期乳腺癌的标准治疗方案。对于新辅助化疗的治疗效果的准确判断和评价对患者具有重要意义。尽管病理分析是金标准,但无法在治疗过程中实时监测患者治疗情况。核磁共振成像(magnetic resonance imaging,MRI)是乳腺癌患者常用的无创检查方法,是评价乳腺癌肿瘤范围和治疗反应性的重要工具[1,3-4]。MRI可准确测量乳腺肿瘤的体积和直径、同时检测多个病灶情况,较乳腺X线钼靶和超声检查具有可靠优势[5-6]。但目前为止,MRI对新辅助化疗患者效果的评价仍未完全证实。基于此,本研究分析了MRI测量的肿瘤直径、表观弥散系数(apparent diffusion coefficient,ADC)、时间-信号强度曲线(time-intensity curve,TIC)类型与新辅助化疗乳腺癌患者治疗效果的关系,以期今后为此类患者的治疗和监测提供一定参考。
1 资料与方法
1.1 一般资料回顾性分析2019年1月至2021年12月我院收治的96例乳腺癌患者临床资料。
纳入标准:按照《中国乳腺癌新辅助治疗专家共识(2019年版)》内容进行了新辅助化疗[2];治疗前、后MRI检查资料完整;可手术治疗的Ⅱ、Ⅲ期女性患者;化疗前、后,术后病理诊断信息明确。排除标准:非初治患者;肿瘤最大直径<1cm;合并乳腺急慢性感染;合并其他恶性肿瘤;合并心、肝、脑、肾重要脏器功能严重不全。
患者年龄24-76岁,平均45.83±12.05岁。病灶最大径11.0~86.0mm,平均37.88±18.83mm。他们都在化疗前接受了活检。手术在新辅助化疗后进行。手术切除的组织送病理检查。
1.2 患者治疗方法化疗方案包括环磷酰胺+表柔比星+多西他赛、环磷酰胺+多西他赛或表柔比星+多西他赛。NAC规定为每个周期2天,间隔28天,共3-6个周期。
1.3 临床资料收集收集患者MRI检查资料,其中患者检查时乳房放置在乳房专用线圈中。首先进行MRSI,然后进行动态对比增强MRI。注射造影剂使用钆喷酸葡胺(0.2 mmol/kg),剂量为0.2mmol/kg。
比较不同患者新辅助化疗前、后的病灶大小和ADC值变化及TIC类型:Ⅰ型(流入型)、Ⅱ型(高原型)和Ⅲ型(流出型)。
新辅助化疗治疗效果的病理评价根据病理反映分级标准进行[7]。并根据病理结果将全部患者分为新辅助化疗有效组和新辅助化疗无效组。同时根据RECIST标准判断患者新辅助化疗治疗的效果。
1.4 统计分析研究所有数据分析和统计均使用SPSS 21进行。计数资料使用例数百分比(%)进行描述,组间差异使用χ2检验进行分析。计量数据资料使用()进行描述,组间差异使用t检验进行分析。使用kappa一致性分析比较MRI和病理诊断对新辅助化疗效果诊断的一致性。其中kappa<0.4为一致性较差,0.4<kappa<0.6为一致性一般,0.6<kappa<0.8为有较高的一致性,kappa>0.8为一致性很好。P<0.05代表差异具有统计学意义。
2 结果
2.1 MRI检查与病理检查一致性分析为确定乳腺癌病灶位置和特征,所有96例患者在新辅助化疗前后均接受了MRI检查和病理检查。根据化疗后病理判断28例(29.17%)患者新辅助化疗无效,而68例(70.83%)新辅助化疗有效。MRI对96例乳腺癌新辅助化疗效果判
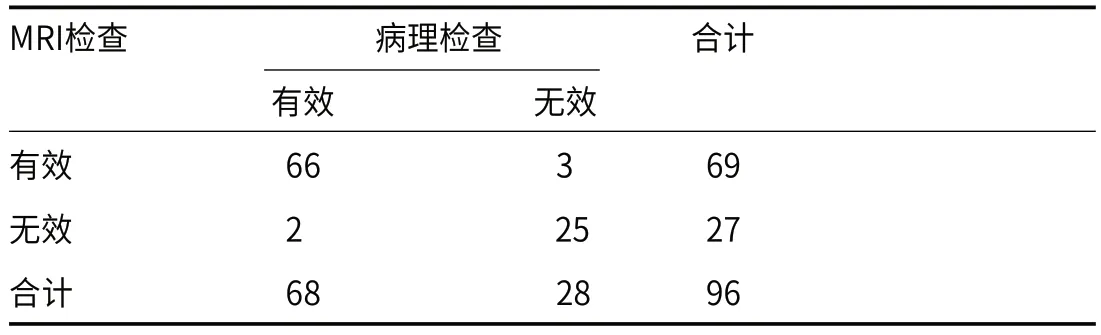
表1 MRI检查与病理诊断对新辅助化疗效果诊断结果Kappa一致性分析

表2 新辅助化疗无效组患者治疗前后MRI参数比较

表3 新辅助化疗有效组患者治疗前后MRI参数比较
2.3 新辅助化疗前后的TIC类型变化MRI检查显示全部患者新辅助化疗后TIC Ⅲ型患者比例显著降低,而I型患者比例明显升高(P<0.05),详见表4。
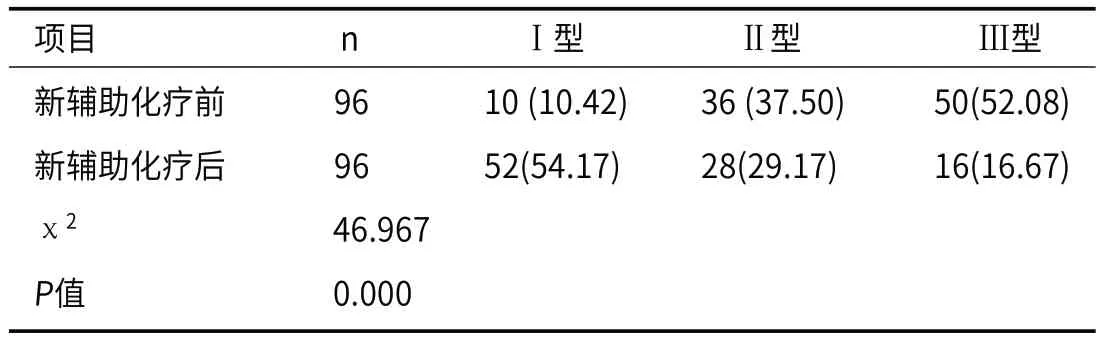
表4 比较不同类型TIC病例的患者百分比(%)
在新辅助化疗之前,T1WI呈现动态增强、肿瘤呈高信号。新辅助化疗后早期T1WI动态增强显示横断面有结节状高信号,但结节大小变小、信号强度减弱。在新辅助化疗前,TIC类型Ⅱ型。然而,在新辅助化疗之后为I型,如图1。

图1 一例41岁女性,右侧乳腺浸润性导管癌。在蒽环类/紫杉烷类治疗6个周期后,患者接受了保乳手术。病理结果显示肿瘤细胞轻微减少(Miller Payne 2级)。在新辅助化疗的2个周期之前(A,B)和之后的DCE T1加权像及其相应的毛细血管通透性成像图。
3 讨论
新辅助化疗是乳腺癌综合治疗的重要组成部分。与术后辅助化疗相比,新辅助化疗可以缩小肿瘤和转移淋巴结体积,降低原发肿瘤的分期,提高保乳率[8-9]。此外,还可评估肿瘤对化疗的敏感性,指导后续用药[10-11]。对乳腺癌患者新辅助化疗的疗效评价是判断肿瘤对治疗敏感性和制定下一步手术计划的基础。病理评价是客观反映肿瘤对药物治疗敏感性的金标准,但病理评价不仅为有创检查,而且存在一定时滞性。乳腺影像学是临床术前动态评估新辅助化疗疗效的主要无创方法,其中MRI检查已经体现出了足够的优势。但对目前MRI对乳腺癌患者新辅助治疗后的评价仍值得进一步探讨。
本研究通过MRI对96例乳腺癌新辅助化疗的疗效进行评价。其中根据病理诊断70.83%的患者新辅助化疗有效,而29.17%患者新辅助化疗无效。经过比较发现MRI和病理诊断一致性较好。既往也有研究证实,MRI可以确定新辅助化疗后患者是否已实现病理完全缓解(pathologic complete response,pCR),具有较高一致性[11-13]。由于pCR的概念是指乳腺中完全不存在浸润性肿瘤细胞,而变为原位癌、腋窝淋巴结内无肿瘤细胞。因此有学者提出,乳腺MRI的评价标准性主要是根据有无动态增强、DWI和乳腺MRI有无异常发现,因此无法准确确定乳腺癌是侵袭性的还是原位[14]。而本研究证实了MRI对新辅助化疗治疗效果判断与病理诊断一致性较好。
比较两组新辅助化疗前后MRI相关参数变化可见,全部患者新辅助化疗后病灶最大直径均较化疗前明显减小,但仅新辅助化疗治疗有效组患者的ADC显著增加。无效组患者MRI检查ADC也有一定程度升高,但差异无统计学意义,可能是由于肿瘤病灶坏死,导致细胞整体密度显著降低,水分子大量扩散[15]。
动态对比增强MRI下根据肿瘤的动态强化特征和血供特点,肿瘤病灶的血流TIC类型分为Ⅰ型(流入型)、Ⅱ型(高原型)和Ⅲ型(流出型)三种。已表明恶性肿瘤TIC类型主要为Ⅲ型或Ⅱ型[16]。本研究比较了患者治疗前后TIC类型变化。新辅助化疗后TIC表现为Ⅲ型向Ⅱ或Ⅰ型、Ⅱ型向Ⅰ型转变。近30年来,大量临床试验证实早期乳腺癌新辅助化疗后DFS和OS明显改善[17-18]。既往研究表明,新辅助化疗后达到pCR的患者显著延长了总生存期和无病生存期,对于三阴乳腺癌和HER2阳性乳腺癌患者效果更为明显[19]。本研究可见,MRI是评估新辅助化疗后疗效的有效工具。MRI多项指标均发生变化,清晰显示新辅助化疗后的疗效。
本研究也存在一定研究不足:(1)本研究为单中心回顾性分析,受到纳入排除标准限制,纳入研究数量有限;(2)乳腺癌肿瘤在新辅助化疗后,由于病灶收缩,乳房和腋窝的原始图像变得模糊。因此,需要在新辅助化疗前后对原发性乳腺癌和腋窝淋巴结转移情况进行详细评估[20]。这可能一定程度上导致预测准确性受限。
综上所述,MRI可以显示乳腺癌病灶的最大直径、ADC和TIC类型变化,可用于评价乳腺癌新辅助化疗的疗效。MRI可以指导乳腺癌新辅助化疗患者临床中的治疗选择。

