儿童传染性单核细胞增多症合并肺炎支原体感染临床分析
熊耀珍,何丽美
(九江市妇幼保健院儿内科,江西 九江 332000)
肺炎支原体(MP)是社区获得性肺炎的常见病原体,无细胞壁,可独立存活,经呼吸道飞沫传播,MP感染引起的感染性疾病可发生于任何年龄人群,儿童感染率高于成人,且患病率逐年增加[1]。EB病毒(EBV)是一种嗜人类淋巴细胞的疱疹病毒,主要通过唾液传播,也可经输血传染。EBV在正常人群中感染非常普遍,患者第一次感染为原发性感染,其典型临床表现为传染性单核细胞增多症(IM),在婴幼儿,也可为无症状感染或其他不典型临床表现,我国儿童原发性EBV感染的年龄逐渐增大[2]。其典型临床“三联征”为发热、咽峡炎和颈淋巴结肿大,可合并肝脾大,外周血中异型淋巴细胞增高,IM是一良性自限性疾病,多数预后良好。MP合并EB病毒的混合感染临床较普遍,年龄越小,免疫力越差,越容易发生混合感染[3]。现回顾性分析九江市妇幼保健院儿内科收治的178例IM患儿的病例资料,探讨合并MP感染儿童IM的临床特点,为临床诊治提供参考。
1 对象与方法
1.1 研究对象及分组
本研究经医院伦理委员会审查批准。选取本院儿内科2020年1—12月收治的IM患儿178例,根据有无合并MP感染将患儿分为MP阴性组和MP阳性组,其中MP阴性组92例(男65例、女27例),年龄1~3岁50例、>3~7岁33例、>7~15岁9例;MP阳性组86例(男53例、女33例),年龄1~3岁26例、>3~7岁31例、>7~15岁29例。MP感染诊断参照《诸福棠实用儿科学》[4]第9版的标准。IM诊断标准参照《儿童EB病毒感染相关疾病的诊断和治疗原则专家共识》[2]。
纳入标准:1)临床表现符合发热、咽扁桃体炎、颈部淋巴结肿大、肝脏肿大、脾脏肿大、眼睑浮肿任意3项;2)外周血抗EBV-CA-IgM和抗EBV-CA-IgG抗体阳性,且抗EBV-NA-IgG阴性;3)外周血颗粒凝集法测定MP IgM抗体≥1:160。
排除标准:1)合并巨细胞病毒、疱疹病毒等其他病毒感染性疾病;2)先天性免疫缺陷性疾病或免疫系统疾病及一直服用免疫抑制剂者;3)各种肝酶升高的肝胆疾病;4)36周内有MP感染病史。
1.2 实验室检查
患儿入院后均抽血检查血细胞分析及异型淋巴细胞计数、MP-IgM抗体测定、生化全套、EB病毒抗体检测及T淋巴细胞亚群免疫功能检测。血细胞分析仪采用深圳迈瑞生物医疗电子股份有限公司的BC-6800;MP-IgM抗体检测试剂盒(被动凝集法)由日本富士瑞必欧株式会社提供;EB病毒抗体检测试剂盒(间接免疫荧光法)由欧蒙医学实验诊断股份公司提供;T淋巴细胞亚群检测使用迈瑞Bricyte E6流式细胞仪及其配套试剂。
1.3 观察指标
1)比较2组患儿不同性别及年龄发病率差异;2)观察2组患儿发热、渗出性扁桃体炎、颈部淋巴结肿大、肝脏肿大、脾脏肿大、眼睑浮肿六大临床表现差异;3)比较2组实验室指标:包括外周血白细胞总数、淋巴细胞计数、异型淋巴细胞比例计数和血清丙氨酸氨基转移酶(ALT)、天门氨酸氨基转移酶(AST)、CD3+百分比计数、CD4+/CD8+值。
1.4 统计学方法
采用SPSS26.0统计软件进行分析。计数资料用例(n)、百分比(%)表示,组间比较采用χ2检验;计量资料不服从正态分布,以中位数、四分位数间距(M,Q)表示,组间比较采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 2组患儿不同性别及年龄发病率比较
2组均为男性儿童发病率高,但2组不同性别发病率比较差异无统计学意义(P>0.05),见表1。2组不同年龄发病率比较差异有统计学意义(P<0.001);2组学龄期(7~15岁)发病率明显低于幼儿期(1~3岁)和学龄前期(>3~<7岁)(均P<0.05),幼儿期和学龄前期发病率比较差异无统计学意义(P>0.05)。提示幼儿期和学龄前期IM患儿更易合并MP感染。见表2。
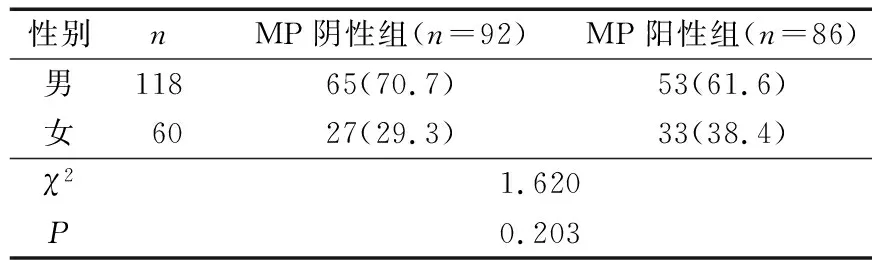
表1 2组患儿不同性别发病率比较 n(%)

表2 2组患儿不同年龄发病率比较 n(%)
2.2 2组患儿临床表现比较
发热、渗出性扁桃体炎、颈部淋巴结肿大、肝大、脾大、眼睑浮肿六大临床表现中,2组间比较仅发热差异有统计学意义(P<0.01),提示合并MP感染发热发生率更高,但是否合并MP感染并不能作为发热的暴露因素:OR值2.036(1.746,2.374)在可信区间内。见表3。
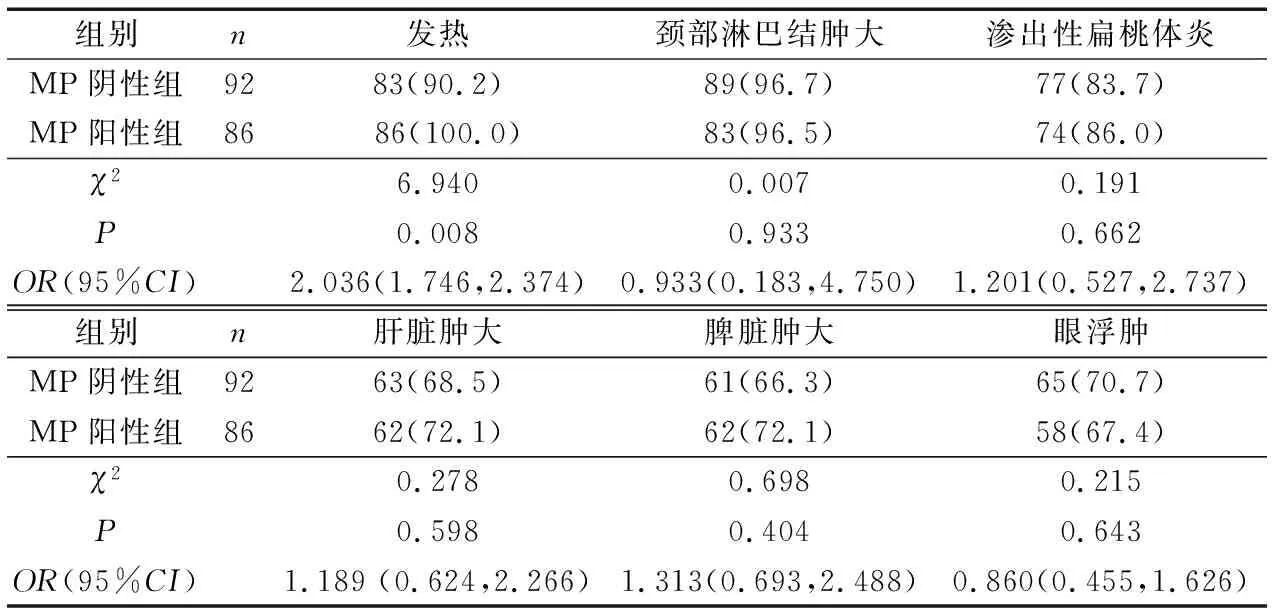
表3 2组患儿临床表现比较 n(%)
2.3 2组患儿实验室指标比较
MP阳性组患儿ALT、AST、CD3+百分比明显高于MP阴性组,而CD4+/CD8+值则是MP阳性组低于MP阴性组(P<0.05或P<0.01)。2组白细胞、淋巴细胞及异型淋巴细胞计数比较差异无统计学意义(P>0.05)。见表4。
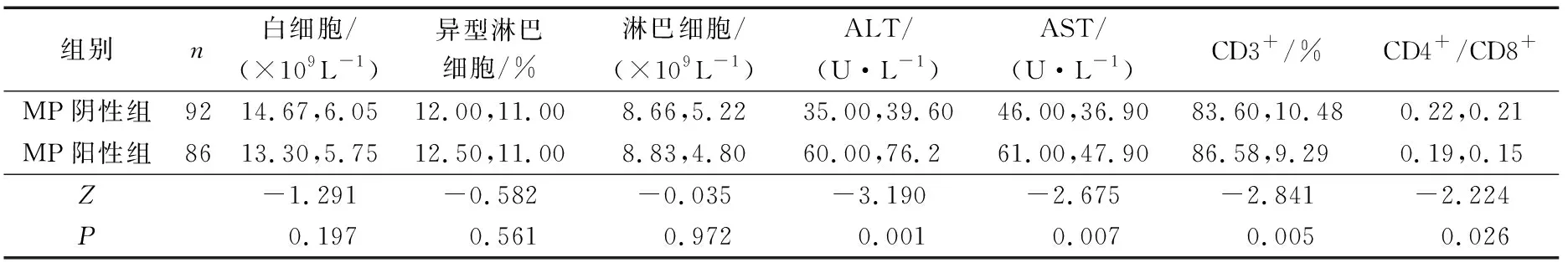
表4 2组患儿实验室指标比较 M,Q
3 讨论
IM是原发性EBV感染所致的一种主要临床综合征,该病可发生于儿童的各个时期,其中4~6岁高发[5]。也有学者报道3~6岁男性常见[6]。EBV混合感染率高,且混合单一病原体多见,主要为MP[7]。MP是儿童社区获得性肺炎(CAP)重要病原之一,MP感染虽是自限性疾病,一般情况下症状较轻,但有部分病例易发展成重症或难治性肺炎。MP混合感染检出率较高,男童较女童更容易发生混合感染;年龄是混合感染重要的因素[8]。本研究结果也显示是否合并MP感染的IM均多见于男童,但2组不同性别发病率比较差异无统计学意义(P>0.05);2组不同年龄发病率比较差异有统计学意义(P<0.001),学龄前期及幼儿期更易合并MP感染,考虑与年龄小、免疫系统发育不完善有关。临床上对学龄前期及幼儿期合并MP感染患儿应更加关注病情严重程度。
IM临床可表现为发热、咽峡炎、颈部淋巴结肿大、肝脏肿大、脾脏肿大及眼睑浮肿。目前其发病机制尚不清楚,大多学者[9]认为是EBV入侵人体口咽部的上皮细胞及静息B细胞,并大量繁殖,激活细胞毒性T淋巴细胞和自然杀伤细胞引起细胞介导的免疫反应从而产生IM的临床表现。MP感染发生机制是一个由病原体对机体造成的直接作用和间接免疫因素或继发的血管炎性作用参与后导致机体产生的全身性炎症反应,可出现多系统累及的肺外表现[10]。IM是血液系统肺外表现的一种形式,MP与EBV易合并感染,混合感染导致患儿临床症状更严重,并且易发生并发症[11-12]。本研究发现MP阳性组除发热症状表现更明显,其余临床表现与MP阴性组并无差异。
IM临床上常见肝功能损害。EBV为疱疹病毒属,有研究[13]报道,疱疹病毒属感染是肝损伤的主要原因,EBV可在肝脏中复制,所致肝损伤极为常见,多数无症状,有时可导致暴发性肝炎。MP感染肺外表现累及消化系统时也可引起肝功能损害。MP与EBV合并感染时肝功能损害更严重,与本研究结果相符。
EBV感染IM患儿体内存在淋巴亚群失衡和细胞功能紊乱,其外周血异型淋巴细胞增多在免疫防御中有关键作用[14]。由EBV所致的免疫紊乱持续发生在整个发病过程中,IM患儿淋巴亚群比例的变化表现为CD3+、CD8+T细胞明显增多,CD4+T细胞、CD4+/CD8+值明显降低[15]。本研究发现MP阳性组患儿CD3+百分比升高更明显,CD4+/CD8+比值更低。考虑机制可能为机体的免疫因素在MP感染的致病过程中也发挥重要作用。MP感染同样引起机体细胞免疫功能紊乱,表现为T细胞亚群紊乱,外周血中CD4+T细胞下降,CD8+T细胞明显增多,CD4+/CD8+降低[16]。二者混合感染导致机体免疫紊乱更加严重。
综上所述,合并MP感染的IM在幼儿期及学龄前期发生率高,肝功能损害更严重,免疫紊乱更明显,应引起临床医生关注,适时防治。

