逍遥散加味治疗肝郁痰凝型乳腺增生的疗效观察及对性激素水平的影响
厉志莲,张 毅
(建德市第一人民医院·浙江 建德 311600)
乳腺增生即乳腺导管、乳腺小叶、腺泡上皮及纤维组织的单项或多项良性增生性疾病,以周期性乳房触痛、胀痛、肿块为主要临床特点,若未及时治疗有癌变的风险[1]。该病病因迄今尚未明确,西医认为与乳腺组织雌激素水平升高或纤维细胞中雌激素受体含量异常相关,因此多采用激素类药物和止痛剂进行对症治疗[2]。尽管可改善疼痛等症状,但复发率较高[3]。随着祖国传统医学的发展与创新,在辨证施治、标本兼治、整体调节等中医理论支持下,中医药在乳腺增生临床治疗中具有明显优势和确切的疗效。现代研究证实,《太平惠民和剂局方》中的逍遥散通过疏肝解郁、益气健脾可多层次、多角度对内分泌进行调节,并可改善乳腺增生患者性激素水平[4-5]。本文观察了逍遥散加味内服治疗肝郁痰凝型乳腺增生患者的疗效及对性激素水平的影响。
1 临床资料
1.1 一般资料 选取2021年1月—2021年12月于本院诊治的120例乳腺增生患者作为观察对象,根据随机数字表法分为观察组和对照组,各组60例。两组患者一般资料经统计学分析无显著差异,具有可比性(P>0.05),见表1。该临床观察已获得院伦理委员会批准。

表1 两组患者基线资料比较
1.2 纳入标准 1)所有观察对象均符合“乳腺增生症诊治专家共识”[6]中乳腺增生西医诊断及《中医病证诊断疗效标准》[7]中肝郁痰凝型的分型诊断标准;2)未接受过手术治疗,入组前2个月内未服用过内分泌激素类制剂者;3)18周岁以上女性;4)患者均签署知情同意书。
1.3 排除标准 1)合并严重慢性或急性感染性疾病者;2)合并内分泌系统疾病者;3)乳腺增生在短期内有癌变风险者;4)合并乳腺纤维瘤、乳腺癌等其它乳腺疾病者;5)哺乳期或妊娠期妇女;6)临床资料缺失或不真实者。
2 方法
2.1 治疗方法 对照组患者接受乳块消颗粒(北京亚东生物制药有限公司,国药准字Z10970113,10 g/袋)治疗,1 袋/次,3 次/d,口服。观察组患者在对照组治疗基础上增加逍遥散加味治疗,组方:白芍、炒白术、茯苓各15 g,柴胡、当归、夏枯草、荔枝核、橘核、海藻、昆布各12 g,枳壳、青皮、浙贝母、延胡索、牡丹皮、莪术各9 g,1剂/日,将饮片清水浸泡1 h,水煎煮两遍,得药液约300 mL,分早晚2次服用。两组患者均以1个月经周期为1个疗程,连续治疗3个疗程,经期停用。
2.2 疗效标准 参照《中医病证诊断疗效标准》[7]分为3级。乳房肿块和疼痛消失为治愈;乳房肿块缩小,乳房疼痛减轻或消失为有效;乳房肿块及疼痛无变化为无效。
2.3 观察指标 1)两组患者治疗前后中医证候积分变化:按0分、2分、4分、6分和0分、1分、2分、3分分别对应主、次症的无、轻度、中度和重度,对两组患者治疗前后主症(乳房肿块)和次症(胁胀胸闷、善郁易怒、心烦口苦、失眠多梦)进行评分,并计算证候积分=主症积分+次症积分。2)两组患者治疗前后乳房肿块大小和质地分级和疼痛评分[8]:在B超下检测肿块大小和质地,分级标准:肿块最大直径<2 cm、质软如正常腺体为1级,肿块最大直径2~4 cm、质韧为2级,肿块最大直径>4 cm、质硬为3级。乳房疼痛情况采用视觉模拟评分法评估,评分范围为0~10分,0分者为乳房无自发痛或触痛,1~3分为无自发痛但触压痛,4~6分为有阵发性自发痛,7~9分为持续自发痛,但可以忍耐,10分为强烈的持续自发痛,呈放射性,波及腋下、肩背部,无法忍耐。3)两组患者治疗前后性激素水平变化:包括雌二醇(E2)、催乳素(PRL)及孕酮(P),分别于治疗前、后患者黄体期抽取空腹静脉血送实验室,放免法检测。
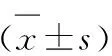
3 结果
3.1 两组患者疗效比较 对照组临床总有效率显著低于观察组(P<0.05),见表2。

表2 两组患者疗效比较[例(%)]
3.2 两组患者治疗前后中医证候积分比较 两组患者治疗后主症积分、次症积分及证候积分较治疗前均明显减低(均P<0.05),且治疗后组间比较观察组减低更为显著(P<0.05),见表3。
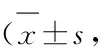
表3 两组患者治疗前后主症、次症及证候积分比较分)
3.3 两组患者治疗前后乳房肿块分级及乳房疼痛比较 治疗后两组患者乳房肿块分级均较治疗前等级减低,以1级和2级为主,且观察组患者等级减低更为显著(P<0.05);治疗后,两组患者乳房疼痛评分均较治疗前明显下降(均P<0.05),且治疗后组间比较观察组减低更为显著(P<0.05),见表4。

表4 两组患者治疗前后乳房肿块分级及乳房疼痛评分比较
3.4 两组患者治疗前后性激素水平比较 治疗后,两组患者黄体期E2、PRL水平均较治疗前降低,P水平较治疗前提升(均P<0.05),且治疗后组间比较观察组改善更为显著(均P<0.05),见表5。

表5 两组患者治疗前后E2、PRL和P水平比较
4 讨论
乳腺增生中医学属于“乳癖” 范畴,《疡科心得集》云: “乳中结核,形如丸卵……其核随喜怒为消长,此名乳癖”,该病病位虽在乳房,但与肝、脾功能失调密切相关。《外科正宗》云:“乳中结核……多由思虑伤脾,怒恼伤肝,郁结而成”, 清代《疡医大全·乳癖门主论》也有相同记载,可见肝郁、脾虚是导致乳癖发生、发展的重要因素。由于患者的个体差异及病因不同,其肿块的形态表现及全身症状多种多样,故中医辨证常分为肝郁痰凝、冲任不调型[7]。本文讨论的即是乳腺增生临床常见证型肝郁痰凝型。该类患者因情志不遂、忧思恼怒而致肝失疏泄,气机郁滞,乳房为肝经分布之所,肝气郁结经脉不畅,故乳房胀痛;肝气郁滞,进而肝木横逆克脾土,导致脾失健运,或思虑过度劳伤心脾,脾失健运,脾主运化水湿,脾虚水湿不化,水湿内停,湿聚成痰,痰郁气结,气滞、湿阻、痰凝又必将引起血行瘀滞,最终气滞、痰凝、血瘀胶结形成乳房肿块。根据上述病因病机分析,笔者确立了疏肝健脾、理气活血、化痰散结的治法,选用《太平惠民和剂局方》中治疗肝郁脾虚之经典方“逍遥散”加味治疗该类患者。方药组成为炒白术、当归、柴胡、茯苓、白芍、枳壳、青皮、夏枯草、浙贝母、海藻、昆布、荔枝核、橘核、延胡索、牡丹皮、莪术。方中柴胡疏辛散,疏肝解郁、调畅气机,且为肝经引经药,可引诸药入肝经;当归养血活血、白芍养阴柔肝、缓急止痛,当归、白芍合用养肝体以助肝用;白术、茯苓健脾利湿,以消生痰之源;加枳壳,其可理气宽中,长于破滞气、除积聚,与柴胡共同升清降浊、调畅气机;加青皮,其入肝、胆经,具有疏肝破气之功效,主治乳癖、乳痈、胸胁胀痛等;加夏枯草苦,其味辛,可清肝散结消肿;加浙贝母化痰散结;加咸寒之海藻、昆布消痰软坚散结、利水消肿;荔枝核、橘核疏肝解郁散结、理气止痛;加延胡索行气活血、止痛;加牡丹皮凉血活血,加莪术破血祛瘀消癥。有文献显示[9-10],逍遥散配方可缓解乳腺增生患者乳房疼痛,加速乳房结节消散,调节患者抑郁心理。
该临床观察采用随机对照的方法,对照组选用中成药乳块消颗粒,具有疏肝理气、活血化瘀、消散乳块之功效,常用于乳腺增生、乳房胀痛的治疗。本临床观察显示,采用逍遥散加味的观察组总有效率明显高于对照组(P<0.05);两组患者治疗后主症积分、次症积分及证候积分较治疗前均明显减低(均P<0.05),且治疗后组间比较观察组减低更为显著(P<0.05);治疗后两组患者乳房肿块分级均较治疗前等级减低,以1级和2级为主,且观察组患者等级减低更为显著(P<0.05);治疗后,两组患者乳房疼痛评分均较治疗前明显下降(均P<0.05),且治疗后组间比较观察组减低更为显著(P<0.05)。
乳腺增生患者存在明显的下丘脑-垂体-卵巢轴调节功能异常,乳腺组织持续受到雌激素刺激是诱发乳腺增生的关键[11]。孕激素分泌过少,雌激素分泌过量,可诱发乳腺组织出现异常增生[12-13]。逍遥丸可通过改善卵巢组织中血红素氧合酶1的活性,降低E2、PRL等雌激素指标水平。本观察结果显示治疗后,两组患者黄体期E2、PRL水平均较治疗前降低,P水平较治疗前提升(均P<0.05),且治疗后组间比较观察组改善更为显著(均P<0.05)。
本观察结果提示,逍遥散加味内服可显著减轻肝郁痰凝型乳腺增生患者证候,降低乳房疼痛程度,减小乳房肿块,有效调节性激素水平,从而获得更好的临床疗效。

