盐酸利托君治疗妊娠糖尿病孕妇先兆早产的疗效及安全性研究
马燕(青海红十字医院,青海 西宁 810000)
先兆早产在产科较常见,主要是孕妇有不规律性或是规律性的宫缩发生,且会发生宫颈管进行性缩短症状[1]。妊娠期糖尿病是孕妇中发生率较高的一种并发症,是造成先兆早产的危险因素。早产儿器官系统未完善发育,导致其健康及预后受到不良影响,而且容易有神经系统病变,致使其死亡风险上升,并极易存在多种并发症。因此,预防早产对孕妇及新生儿具有重要意义[2]。对先兆早产进行治疗时,抑制宫缩发挥了重要作用。硫酸镁是常用抑制宫缩的药物,但若长时间使用,极有可能导致早产胎儿发生骨骼异常、血钙异常等,因此其使用存在明显的局限性[3]。盐酸利托君也具有宫缩抑制之效,作为早产预防的一种推荐药物,其在临床中发挥了重要作用。本研究选取100例妊娠糖尿病先兆早产患者,探讨盐酸利托君的治疗效果。具体内容报道如下。
1 资料与方法
1.1 一般资料 选取2022年1月-2022年12月100例妊娠糖尿病先兆早产患者,以随机数字表法将其分成观察组与对照组。对照组(n=50)年龄22-37岁,平均(29.26±2.57)岁;孕周29-34周,平均(30.74±1.63)周。观察组(n=50)年龄22-38岁,平均(29.30±2.55)岁;孕周29-34周,平均(30.69±1.61)周。两组一般资料差异不显著(P>0.05)。本研究经医院伦理委员会审批通过。
1.2 纳入与排除标准 纳入标准:孕妇均符合妊娠糖尿病诊疗指南中的妊娠糖尿病诊断标准[4];且符合《早产的临床诊断与治疗指南(2014版)》[5]中先兆早产的诊断标准;孕妇均知情同意。排除标准:有习惯性流产史;甲状腺功能障碍;其他妊娠合并症;重要脏器功能障碍;恶性肿瘤;认知障碍;对研究相关药物过敏。
1.3 方法 患者均实施常规治疗,包括常规糖尿病治疗,合理吸氧,抗感染,绝对卧床。孕周<34周的患者,使用地塞米松10mg,静脉注射,1次/d。
对照组:常规治疗基础上,使用25%硫酸镁注射液20mL,将其与0.9%氯化钠注射液50mL混合,静脉滴注,30min内滴完,之后将60mL25%硫酸镁注射液+1000mL0.9%氯化钠注射液实施静滴,使孕妇得到维持性治疗,滴速1-2g/h。治疗中,监测血镁值,并准备钙剂,预防镁中毒。严密监测子宫收缩程度,如不再子宫收缩,可于持续静脉滴注12h后结束。
观察组:常规治疗基础上,使用盐酸利托君100mg,将其与500mL0.9%氯化钠注射液混合静滴,患者处于左卧位,滴速5滴/min,监测孕妇生命体征,并监测胎儿心率、子宫收缩频率,未发生异常时,可将滴速按照10min一次的频率进行5滴/min的增加,最高滴速≤35滴/min,一直到宫缩得到控制。若宫缩停止,需再滴注12h进行维持。
1.4 观察指标 ①比较两组药物显效时间、妊娠期延长时间及新生儿体质量、1min阿氏评分。用药显效时间:用药开始时间到宫缩停止。阿氏评分:涉及项目:新生儿呼吸、心率、肌张力、皮肤颜色、喉反射,每项0-2分,总分0-10分;无窒息:8-10分,轻度窒息:4-7分,重度窒息:0-3分。②比较两组血清白介素6(IL-6)、一氧化氮(NO)、前列腺素E2(PGE2)指标,使用酶联免疫吸附法进行测定。③比较两组临床疗效,显效:宫缩得以有效控制,症状消除,妊娠期延长>2周或孕周>37周,保胎成功;有效:症状显著改善,妊娠期延长3-14d;无效:症状未缓解,未控制宫缩,妊娠期延长<3d。总有效率=显效率+有效率。④比较两组血糖值,包括空腹血糖(FPG)、2h餐后血糖(2hPG)、糖化血红蛋白(HbA1c)。⑤比较两组不良反应发生情况。
1.5 统计学方法 数据经SPSS20.0处理,计数资料以[n(%)]记录,χ2检验;计量资料以(±s)记录,t检验。P<0.05表示差异显著。
2 结果
2.1 两组临床指标比较 观察组药物显效时间明显短于对照组,观察组妊娠期延长时间长于对照组,观察组新生儿体质量、1min阿氏评分高于对照组,差异显著(P<0.05)。见表1。
表1 两组临床指标比较(±s)

表1 两组临床指标比较(±s)
组别(n=50) 药物显效时间(h) 妊娠期延长时间(d) 新生儿体质量(kg) 1min阿氏评分(分)对照组 6.98±0.52 13.69±1.05 2.42±0.22 7.91±0.35观察组 2.92±0.23 22.06±2.13 2.92±0.25 9.22±0.25 t 50.490 24.923 10.617 21.536 P<0.001 <0.001 <0.001 <0.001
2.2 两组血清指标比较 两组治疗后,IL-6、NO、PGE2水平均降低,与治疗前比较,有明显差异,且观察组明显低于对照组,差异显著(P<0.05)。见表2。
表2 两组血清指标比较(±s)
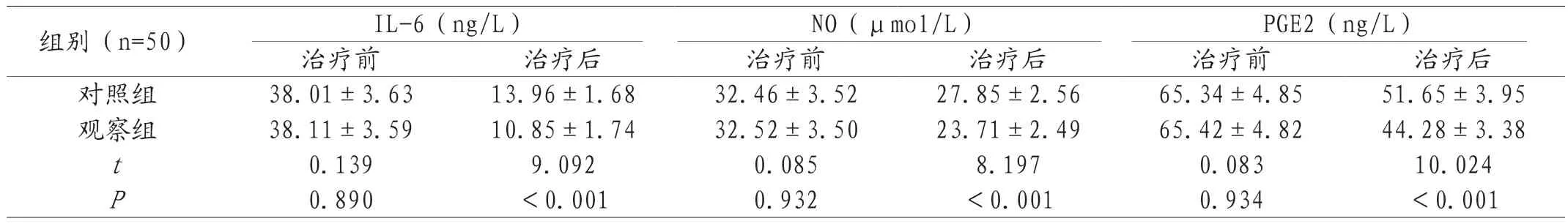
表2 两组血清指标比较(±s)
组别(n=50) IL-6(ng/L) NO(μmol/L) PGE2(ng/L)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 38.01±3.63 13.96±1.68 32.46±3.52 27.85±2.56 65.34±4.85 51.65±3.95观察组 38.11±3.59 10.85±1.74 32.52±3.50 23.71±2.49 65.42±4.82 44.28±3.38 t 0.139 9.092 0.085 8.197 0.083 10.024 P 0.890 <0.001 0.932 <0.001 0.934 <0.001
2.3 两组治疗效果比较 观察组治疗总有效率高于对照组,差异显著(P<0.05)。见表3。

表3 两组治疗效果比较[n(%)]
2.4 两组血糖值比较 治疗后,观察组FPG、2hPG、HbA1c高于对照组,但无显著差异(P>0.05)。见表4。
表4 两组血糖值比较(±s)
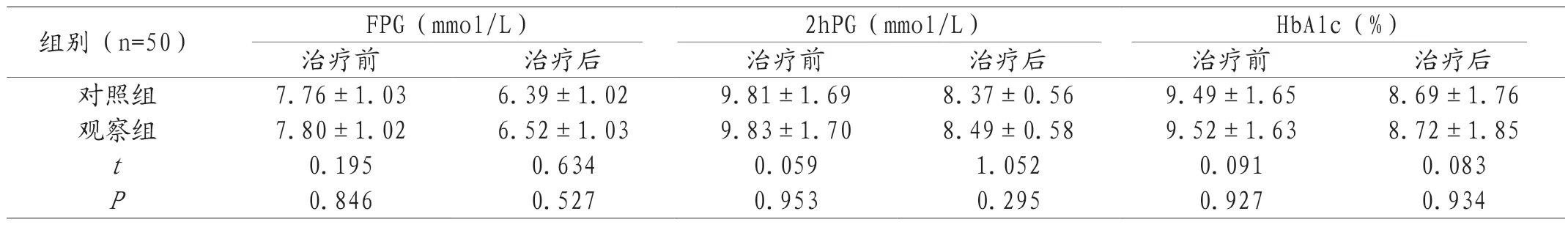
表4 两组血糖值比较(±s)
组别(n=50) FPG(mmol/L) 2hPG(mmol/L) HbAlc(%)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 7.76±1.03 6.39±1.02 9.81±1.69 8.37±0.56 9.49±1.65 8.69±1.76观察组 7.80±1.02 6.52±1.03 9.83±1.70 8.49±0.58 9.52±1.63 8.72±1.85 t 0.195 0.634 0.059 1.052 0.091 0.083 P 0.846 0.527 0.953 0.295 0.927 0.934
2.5 两组不良反应比较 观察组不良反应发生率低于对照组,差异显著(P<0.05)。见表5。

表5 两组不良反应比较[n(%)]
3 讨论
先兆早产极易导致围产儿死亡,存活早产儿发生合并症的几率也明显上升。在对先兆早产进行治疗时,主要是对孕妇宫缩进行有效抑制,尽量延长妊娠时间,以预防早产[6]。近些年来,促胎肺成熟技术得到了快速发展,联合合理药物治疗,可有效延长妊娠期,预防围产儿死亡[7]。先兆早产治疗时,通过宫缩抑制剂对预后宫缩进行有效抑制,增加孕周,使胎肺成熟有充足时间,对胎儿安全具有重要意义。硫酸镁对宫缩的抑制效果较明显,应用广泛,但宫缩抑制时所需血镁浓度较高,几近于中毒浓度,而且大剂量硫酸镁存在蓄积风险[8]。因此,寻求更为合理的宫缩抑制药物对治疗先兆早产具有重要意义。
经研究可知,观察组药物起效时间明显短于对照组,观察组妊娠期延长时间长于对照组,观察组新生儿体质量、1min阿氏评分高于对照组;观察组总有效率高于对照组(P<0.05)。由此表明,盐酸利托君的使用可有效延长妊娠时间,提高新生儿质量。对比硫酸镁,盐酸利托君可更快起效,对收缩蛋白活性进行有效抑制,从而发挥抑制宫缩作用[9]。盐酸利托君对子宫内胎盘血液循环具有明显改善作用,可促进胎儿生长,促进胎儿成熟,提高其体质量,有效预防胎儿窒息[10]。因此,盐酸利托君的使用效果更高。观察组治疗后IL-6、NO、PGE2低于对照组(P<0.05)。盐酸利托君作为非特异性肾上腺素β2-受体激动剂,可与子宫平滑肌β2-受体进行竞争结合,利于腺苷酸环化酶有效激活,对三磷酸腺苷转化具有显著作用,可增加第二信使环磷酸腺苷含量,对下游反应具有明显介导作用,可减少细胞内钙离子含量,从而对宫缩发挥抑制作用[11]。促肾上腺皮质激素大量释放的激素可充分激发分娩机制,可与胎膜进行有效结合,对PEG2与受体结合具有明显促进作用,由此实现宫缩抑制。当子宫收缩越来越严重时,血清炎症因子往往受到激活,导致宫颈被催化,从而达到分娩目的。其中血清PGE2在促宫颈成熟、引产中发挥了重要作用,PGE2水平变化对先兆早产进展具有明显表达作用。当血清NO水平上升时,通常出现于感染性疾病患者中,也有可能因外源性NO而受到影响,当出现早产时,往往导致孕妇宫腔压力上升,宫壁及子宫下段极易因机械性扩张而出现内皮素、炎性因子等含量上升的情况。当盐酸利托君有效抑制宫缩时,可明显降低炎性因子含量,对NO、IL-6水平降低具有明显促进作用。两组患者治疗后,FPG、2hPG、HbA1c水平无明显差异(P>0.05)。由此表明,盐酸利托君并不会对降糖效果产生较明显作用。观察组不良反应发生率低于对照组(P<0.05),由此可知,盐酸利托君可明显减少不良反应,具有更高的安全性。但是,盐酸利托君并不具有显著特异性,在临床治疗时,盐酸利托君往往会导致孕妇肾上腺素β受体有兴奋感出现,孕妇、胎儿可能有心率增快的现象发生,甚至可能导致心动过速、胎儿窒息等不良妊娠结局的发生。本研究并未出现上述并发症,可能与所选取病例较少有关,因此还需进一步研究。
综上所述,将盐酸利托君应用于妊娠糖尿病孕妇先兆早产中,可充分发挥药物作用,其药效较快,可明显延长妊娠期,有效提高新生儿质量,不良反应少,安全性高,具有较高的临床应用价值。

