血NLR、 PLR和LMR检测对老年肺癌的诊断效能研究
朱旭华,谢玉芬,石晓雁,黄洁玉,麦淑君
广东省梅州市人民医院呼吸与危重症医学科,广东梅州 514000
根据《2020年全球癌症监测报告》,肺癌占所有恶性肿瘤的11.4%,是全球癌症患者死亡的主要原因,占全球癌症死亡总数的18%,而我国60岁以上人口占肺癌新发病例的75.6%,占肺癌死亡病例的84.5%[1-2]。因而对于老年患者肺癌的诊治需予以重视,对于老年肺癌患者临床常根据其病变程度及自身机体状况进行治疗方案的选择,肺癌临床分期是决定患者预后的主要因素之一,而改善预后的最佳方法是早期诊断和治疗,因此肺癌的早期筛查和诊断具有重要的意义。低剂量CT是公认理想的筛查指标,但由于我国人口基数大,费用相对昂贵的低剂量CT易增加扩大筛查经济成本。因此,寻找新的简单易行的肺癌筛查指标对提高肺癌的检出率有重要的意义。
血常规是各种疾病及健康体检的常规检测指标,手段成熟、价格低廉,并且结果快速易得、重复性好,是理想的疾病筛查指标。中性粒细胞可分泌多种细胞因子来调节上皮细胞、肥大细胞和巨噬细胞功能,从而在炎症过程中发挥重要作用,而淋巴细胞在免疫调节和免疫应答中起着重要作用,血小板在生理和功能上参与癌症的生长、转移和恶性进展,血小板反应蛋白的释放可增加肿瘤细胞粘附,出现高凝状态。NLR、 PLR、 LMR均为临床常用炎性参数, NLR综合分析中性粒细胞在炎症反应中的启动能力以及淋巴细胞对炎症反应防御及免疫调控作用,全面体现了身体炎症反应的状态; PLR可以反映机体血小板与淋巴细胞水平的平衡,是血小板是否被结合的标志,代表机体血凝状态; LMR可以综合反映出机体是否处于免疫激活状态。既往有多篇文献[3-5]报道,血常规中的中性粒细胞与淋巴细胞比值(NLR)、血小板与淋巴细胞比值(platelet-to-lymphocyte ratio, PLR)、淋巴细胞与单核细胞比值(lymphocyte-to-monocyte ratio, LMR)与肺癌的预后均有一定的相关性。然而,目前关于NLR、 PLR、 LMR对肺癌诊断价值的相关研究报道较少[6-7],且其缺乏其对临床分期方面的分析。因此,进一步研究NLR、 PLR、 LMR对老年肺癌的诊断效能,对扩大老年肺癌筛查范围有重要的意义。
1 资料与方法
1.1一般资料根据公式N1=N2=2×[(u1-α+u1-β/2)S/δ]2计算样本量,根据文献研究取δ=3.45,标准差S=7.43,以α=0.05, β=0.10,双侧检验。利用公式查表u1-α=1.96,u1-β/2=1.28,经计算每组大约需193例,按20%的脱落率(资料不全或记录缺失),最后确定每组样本量为232例。
收集2021年1月1日—2022年12月31日于梅州市人民医院的患者的临床资料,筛选出首次诊断为肺癌患者232例(设为肺癌组),选择同期年龄、性别匹配的健康体检者232例(设为健康对照组)。肺癌组纳入标准: (1)患者年龄≥60岁; (2)首次诊断为肺癌; (3)有明确的病理分型及准确的临床分期; (4)获取病理的方式包括手术、电子支气管镜下活检、 CT引导下经皮肺穿刺活检、内科胸腔镜胸膜活检、胸水脱落细胞学检查等; (5)符合国际肺癌研究协会(IASLC)第8版肺癌TNM分期系统。符合上述所有标准的病例纳入本项研究。排除标准: (1)有严重基础疾病、呼吸道感染或全身感染性疾病; (2)临床资料不完整; (3)经抗肿瘤治疗后及使用影响血常规药物。具备以上任意1项标准的病例即排除。
1.2研究方法临床资料收集:包括姓名、性别、年龄、入院时血常规、肿瘤标志物[癌胚抗原(carcino-embryonic antigen, CEA)、细胞角蛋白19片段(Cytokeratin 19 fragment, CYFRA21-1)]等一般资料,以及肺癌组患者的影像和病理资料。根据血常规指标计算 NLR、 PLR、 LMR。具体计算公式如下: NLR=中性粒细胞计数(109/L)/淋巴细胞计数(109/L);PLR=血小板计数 (109/L)/淋巴细胞计数(109/L);LMR=淋巴细胞计数(109/L)/单核细胞计数(109/L)。根据各值正常范围将NLR>3.0, PLR≥200, CEA>5.0 μg·L-1, CYFRA21-1≥3.0 μg·L-1定义为高水平, LMR<3定义为低水平[8]。并对所得结果进行统计和分析。
2 结果
2.1肺癌组和健康对照组患者炎性标志物及肿瘤标志物水平的比较肺癌组患者232例,其中男性137例,女性95例,年龄60~85岁,平均年龄(67.4±5.8)岁;以倾向匹配法,以性别和年龄匹配,选取体检健康对照组232例,其中男性149例,女性83例,年龄60~86岁,平均年龄(65.7±5.3)岁。肺癌组与健康对照组年龄、性别比较差异无统计学意义(P>0.05)。肺癌组患者的NLR、 PLR、 CEA、 CYFRA21-1水平均高于健康对照组,差异均有统计学意义(P<0.05); LMR水平低于健康对照组(P<0.05)。见表1。
2.2肺癌组和健康对照组患者不同水平炎性标志物和肿瘤标志物比较肺癌组NLR>3.0占比36.21%、 PLR≥200占比27.59%, LMR<3占比41.81%, CEA>5.0占比32.76%, CYFRA21-1≥3.3占比25.86%,均高于健康对照组的6.47%、 6.90%、 5.60%、 11.21%、 10.34%(P<0.05)。见表2。
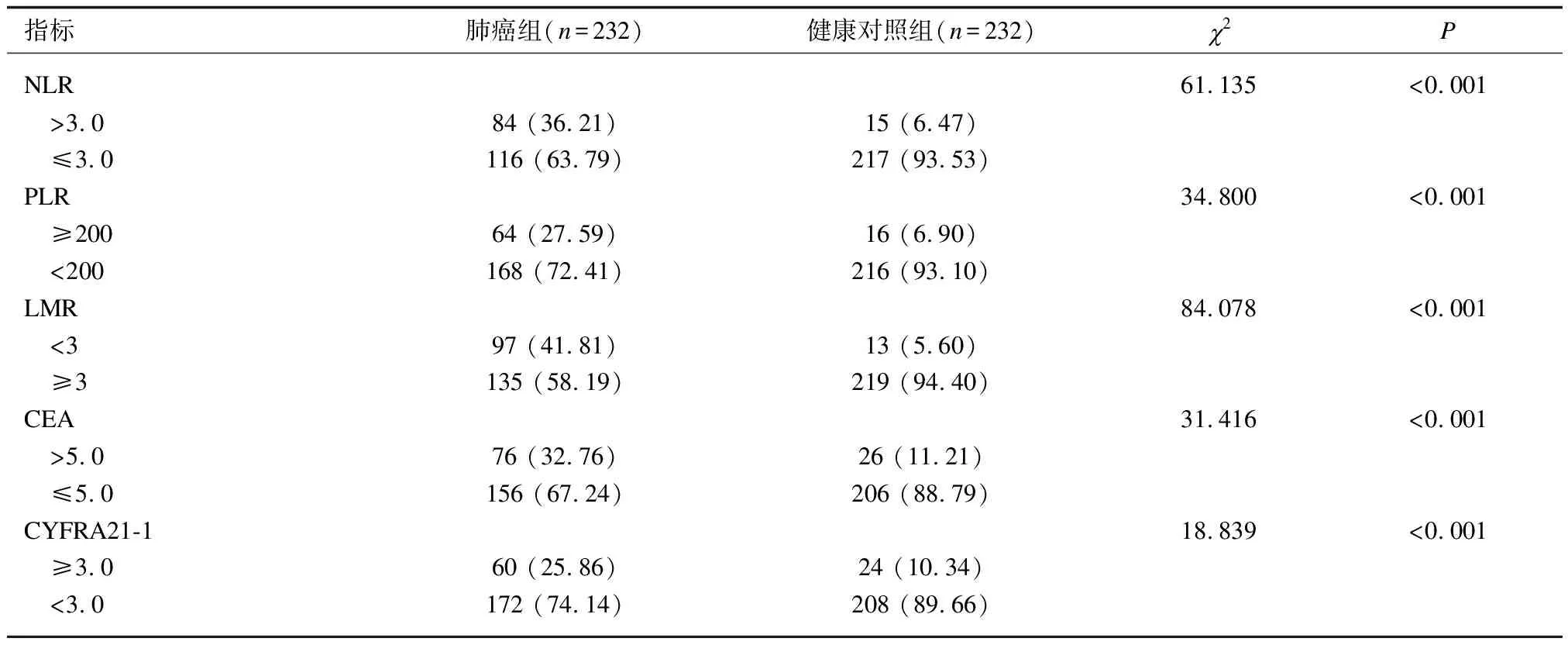
表2 肺癌组和健康对照组患者不同水平炎性标志物和肿瘤标志物比较[例(%)]
2.3不同肺癌分期患者炎性标志物水平的比较将肺癌组患者依据国际肺癌研究协会(IASLC)公布的第8版肺癌TNM分期标准分为4期。 Ⅱ期、 Ⅲ期和Ⅳ期的NLR、 PLR、 CEA、 SCC、 CYFRA21-1指标水平均高于Ⅰ期(P<0.05);而Ⅰ期的LMR指标水平均高于Ⅱ期和Ⅳ期(P<0.05)。见表3。
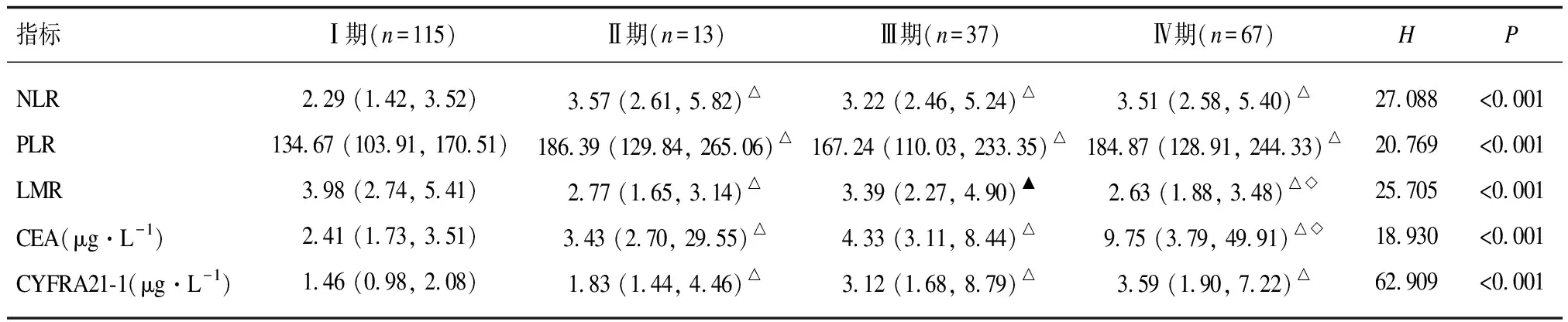
表3 不同肺癌分期患者炎性标志物水平的比较
2.4各项指标及联合检测在肺癌中的ROC曲线相关参数
2.4.1 各项炎症指标和肿瘤标志物在肺癌中的ROC曲线相关参数 对肺癌患者中NLR、 PLR、 LMR 3项指标进行分析,绘制ROC曲线。结果发现, NLR对预测肺癌的AUC面积为0.782(0.741~0.819)(P<0.001),特异度为0.780,灵敏度为0.698,约登指数为0.478。LMR对预测肺癌的AUC面积为0.790(0.750~0.826)(P<0.001),特异度为0.780,灵敏度为0.690,约登指数为0.469。PLR对预测肺癌的AUC面积为0.691(0.646~0.732)(P<0.001),特异度为0.849,灵敏度为0.444,约登指数为0.323。CEA对预测肺癌的AUC面积为0.707(0.663~0.748)(P<0.001),特异度为0.724,灵敏度为0.672,约登指数为0.397。CYFRA21-1对预测肺癌的AUC面积为0.682(0.638~0.724)(P<0.001),特异度为0.660,灵敏度为0.638,约登指数为0.297。且NLR、 LMR 的AUC值均高于CEA和CYFRA21-1 的AUC值(P<0.05)。见表4、图1。

图1 各项炎症指标和肿瘤标志物在肺癌中的ROC曲线图
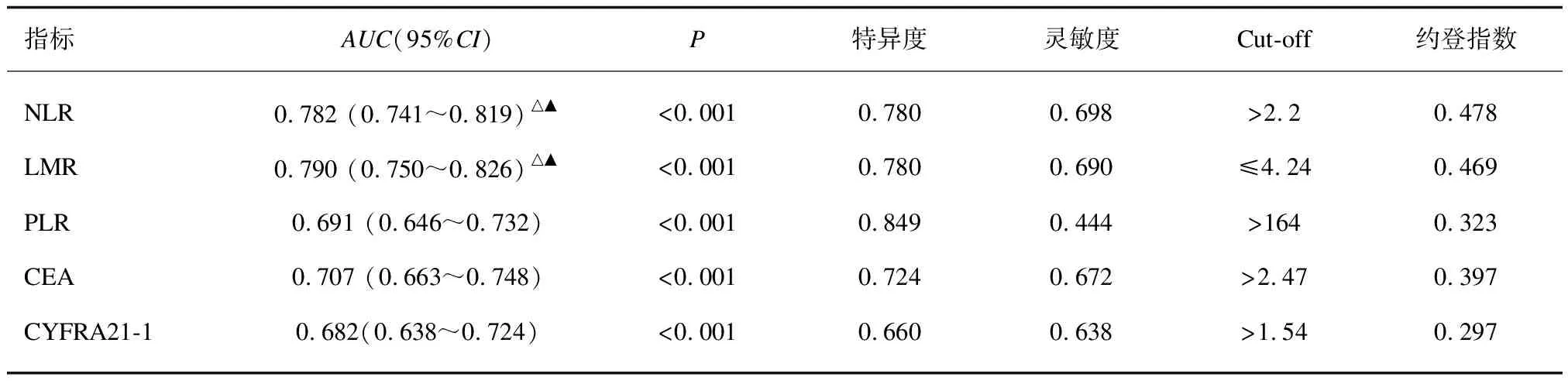
表4 各项炎症指标和肿瘤标志物在肺癌中的ROC曲线相关参数
2.4.2 各项炎症指标和肿瘤标志物联合检测在肺癌中的ROC曲线相关参数 对NLR、 PLR、 LMR进行联合检测,绘制ROC曲线。结果发现,“NLR+PLR”对预测肺癌的AUC面积为0.770(0.729~0.807)(P<0.001),特异度为0.864,灵敏度为0.586,约登指数为0.450。“NLR+LMR” 对预测肺癌的AUC面积为0.797(0.758~0.833)(P<0.001),特异度为0.819,灵敏度为0.660,约登指数为0.478。“PLR+LMR” 对预测肺癌的AUC面积为0.789(0.749~0.825)(P<0.001),特异度为0.780,灵敏度为0.690,约登指数为0.470。“NLR+PLR+LMR”对预测肺癌的AUC面积为0.792(0.743~0.842)(P<0.001),特异度为0.893,灵敏度为0.595,约登指数为0.488。“NLR+PLR+LMR+CEA”对预测肺癌的AUC面积为0.827(0.790~0.861)(P<0.001),特异度为0.887,灵敏度为0.642,约登指数为0.530。“NLR+PLR+LMR+CEA+ CYFRA21-1”对预测肺癌的AUC面积为0.830(0.790~0.863)(P<0.001),特异度为0.733,灵敏度为0.810,约登指数为0.543。“NLR+PLR+LMR”炎症指标联合检测相较于“NLR+PLR”“PLR+LMR”AUC值提高(P>0.05),炎症指标与肿瘤标志物联合AUC值更高(P<0.05)。见表5、图2。
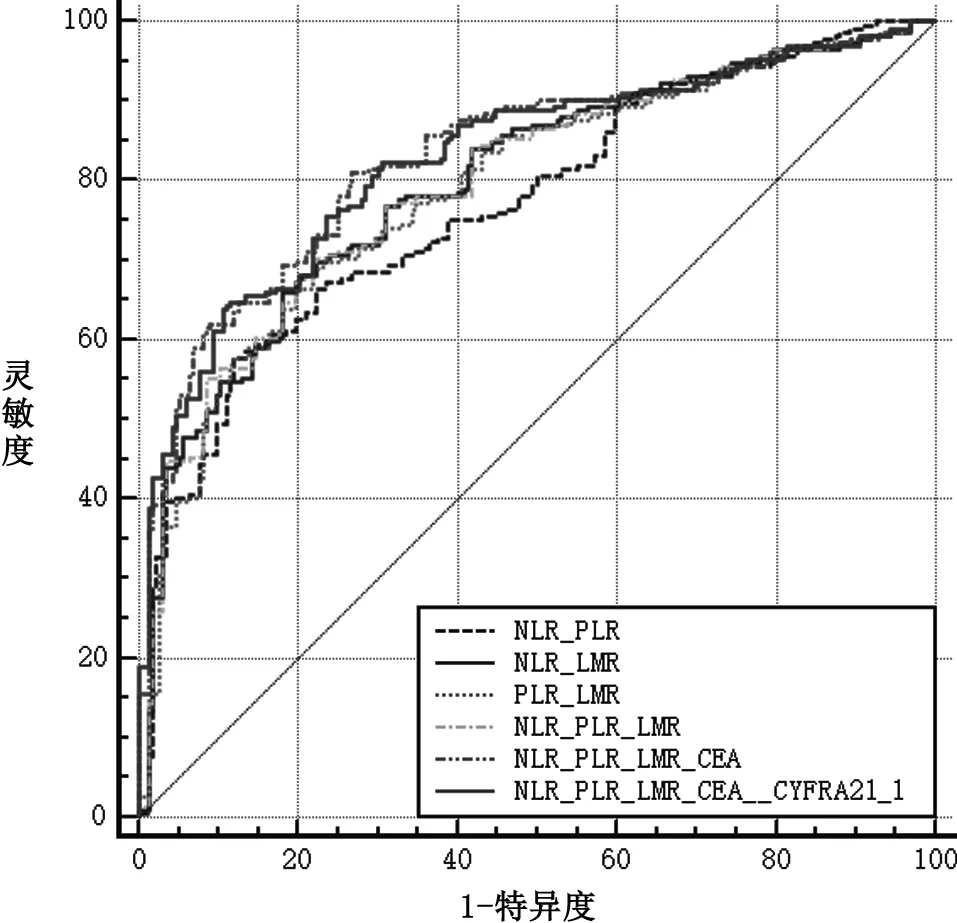
图2 各项炎症指标及肿瘤标志物联合在肺癌中的ROC曲线图
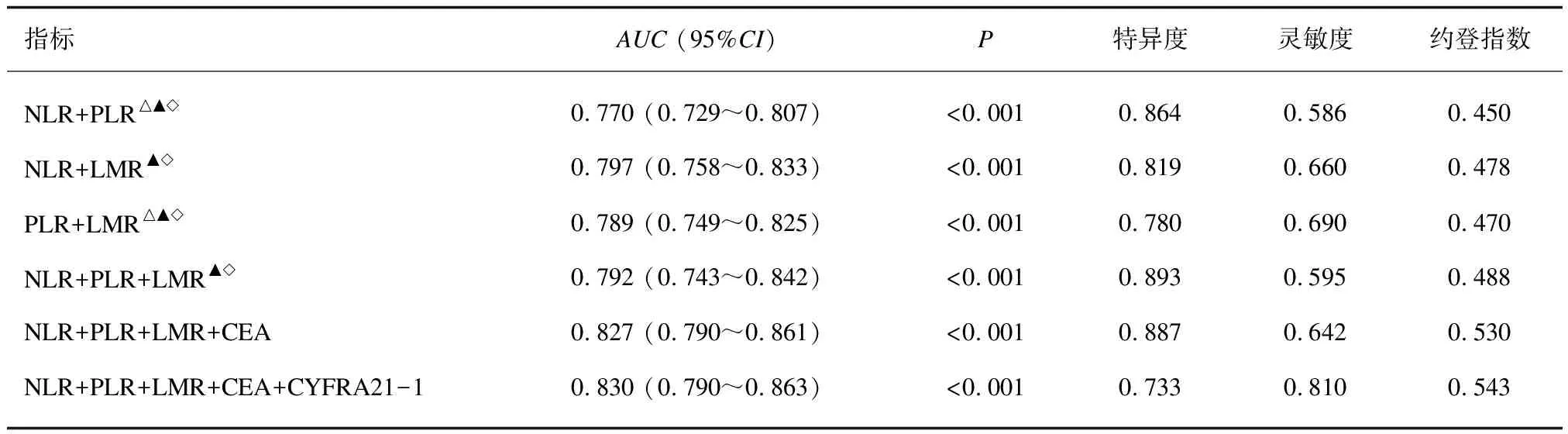
表5 各项炎症指标联合在肺癌中的ROC曲线相关参数
3 讨论
越来越多研究表明炎症与肿瘤密切相关[9],炎症细胞与炎症因子在肿瘤组织中组成微环境对肿瘤细胞的影响也是当今研究的热点。正常情况下,免疫炎症细胞是保护机体,维持机体的正常功能。但是在慢性炎症情况下,病理改变主要为增生,在这个过程中的免疫炎症细胞和细胞因子会起到免疫抑制的微环境[10]。这些变化会导致促癌基因激活、细胞DNAs损伤、诱导基因突变、抑制细胞凋亡、诱导血管新生;并且慢性炎症通过聚集多种免疫抑制性细胞,营造良好的肿瘤微环境,进而促进肿瘤的发生和发展。有证据表明,高达25%的癌症与慢性炎症性疾病有关[11]。本研究发现肺癌组的NLR、 PLR、 LMR水平与健康对照组比较,差异均具有统计学意义,说明炎症指标(NLR、 PLR、 LMR)与肺癌的发病有一定的相关性,可能对诊断有一定的应用价值。且本研究还显示,以水平高低为界,发现,肺癌组患者NLR>3.0、 PLR≥200、 LMR<3.0的占比均高于健康对照组,提示肺癌患者NLR、 PLR的水平高表达、 LMR水平低表达。
在临床分期上,本研究显示Ⅱ期、Ⅲ期、Ⅳ期肺癌患者的NLR、 PLR水平均高于Ⅰ期,而LMR的水平则相反,分期越高,水平越低。提示NLR、 PLR、 LMR的水平不仅反映体内炎症情况,可能也体现患者免疫功能状态。既往研究[2-4]发现,随着恶性肿瘤的进展,外周血中性粒细胞比例升高,而淋巴细胞比例降低, NLR、 PLR水平越高,肺癌预后越差。中性粒细胞在肿瘤微环境中起到促肿瘤的作用[12-14]。肿瘤或者肿瘤的间质细胞能够通过分泌趋化因子(如CXCL)招募中性粒细胞。中性粒细胞一旦进入肿瘤微环境,中性粒细胞细胞器内的生长因子、蛋白酶和化学引诱剂会释放到肿瘤微环境中。这些因素直接或间接促进肿瘤血管生长。同样,血小板在肿瘤微环境中起到促肿瘤细胞逃避免疫监测作用。肿瘤细胞粘附和聚集(凝块形成)血小板,可以帮助肿瘤细胞逃避宿主免疫系统的监测[15]。然而淋巴细胞和单核细胞属于免疫机体防御的重要组成部分。其中淋巴细胞在肿瘤微环境中起到抗肿瘤的作用,可以识别特定的抗原,并刺激免疫反应清除它们。本研究同样发现Ⅱ期、Ⅲ期、Ⅳ期肺癌患者的NLR、 PLR水平高于Ⅰ期,这可能表明随着肺癌细胞的生长、转移,肿瘤微环境中促肿瘤的炎症细胞占优势,而抗肿瘤的炎症免疫细胞处于劣势。结果提示肺癌晚期的NLR、 PLR数值可能更高,可用于监测疾病的发展。而随着临床分期的升高, LMR数值反而下降,说明LMR对肺癌的进展有一定的影响,调控体内的LMR水平对改善患者的预后可能有一定的意义。
CEA、 CYFRA21-1均为肺癌临床诊断常用指标,本研究以此2项指标作为参考进行诊断价值对比。结果显示,发现NLR、 PLR、 LMR、 CEA、 CYFRA21-1对诊断肺癌的AUC为0.782、 0.790、 0.691、 0.707、 0682,且本研究还显示, NLR、 PLR的AUC值均高于CEA和CYFRA21-1, LMR的AUC值与CEA和CYFRA21-1比较无差异。由此可见NLR、 PLR、 LMR在肺癌的诊断方面有较高临床应用价值。既往多项研究均已提示NLR、 PLR、 LMR与肺癌的发病及预后相关[16-17],但在对其诊断的预测价值方面研究较少。其中土耳其的一项回顾性研究发现血小板、 PCT、 NLR和PLR、白蛋白、 HDL和CRP水平有助于肺癌诊断和晚期疾病的检测[18],但作用有限,需与其他检查方法联合。王述莲等[19]的研究虽然发现NLR、 PLR与NSE、 CEA、 Cyfra21-1水平在NSCLC人群中相对高表达,对肺癌的诊断、临床分期、病理类型有一定的意义,但样本量较少,并且缺乏对其诊断效能的对比分析,参考价值有限。本研究也发现NLR、 PLR、 LMR在肺癌的诊断方面有一定的临床价值,但是灵敏度和特异度还不是特别理想。为此将3项炎症指标进行联合检测,联合后AUC值上升为0.792,特异度高达0.893,均较单项指标升高,但灵敏度却比PLR、 LMR单独时下降。提示炎性标志物的联合可一定程度的增加肺癌的诊断效能,但AUC升高程度并不可观,且敏感度仍欠佳,而与CEA、 Cyfra21-1联合后, AUC值上升,与此前3项联合AUC比较具有明显差异,且灵敏度有较好的提升,提示NLR、 PLR、 LMR导致对肺癌的筛查仍有一定的局限性,联合CEA、 Cyfra21-1可有效提高临床诊断效能。
综上所述, NLR、 PLR、 LMR与肺癌的发病相关,对肺癌的诊断有一定的预测价值,并且与肺癌的临床分期具有相关性,有辅助诊断肺癌的价值,但是否能够作为肺癌的普查指标,仍需要通过进行多中心大规模的研究来进一步证实。本研究局限性:本研究系基于ROC曲线分析结果进行结论分析,并未基于以上炎性因子的正常值范围,故仅能作为价值性分析参考。

