社会设计导向下的失智老人养老空间环境设计研究
齐 畅 李永昌
1 失智老人的特点及研究现状
1.1 失智老人的特点
老年失智症是由脑部功能进行性退化导致一系列记忆与认知功能损害为特征的综合症,是常见的慢性进展老年性疾病。失智老人早期问题一般表现为记忆损伤、思维混乱、社会交际能力减弱等方面,多数中后期失智老人在感知功能、行为能力、记忆能力上存在严重障碍,出现认知功能损害和行为精神异常的情况,比如无法站立、大小便失禁、吞咽困难,丧失生活自理能力[1]。
1.2 我国失智老人的现状
在我国,阿尔兹海默症是最常见的失智症类型,50 ~75%的失智症患者都是因阿尔兹海默症所致,如图1所示。《2022年世界阿尔茨海默症报告》显示,2019 年全球阿尔兹海默症患者的人数为5500 万人,在未来30 年患者人数将持续增长,预计2050 年将增至1.5 亿人。我国患病人数在2010 年就已经达到509 万人,位居世界第一,预计2050 年将达到3003 万人(图2),不断扩大的失智群体对养老空间环境提出更高的要求。
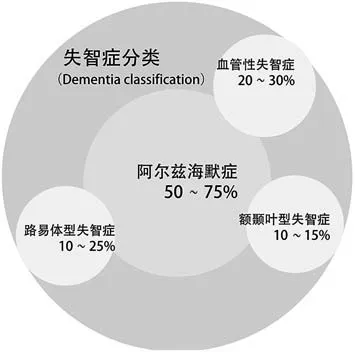
图1 失智症分类(来源:作者自绘)
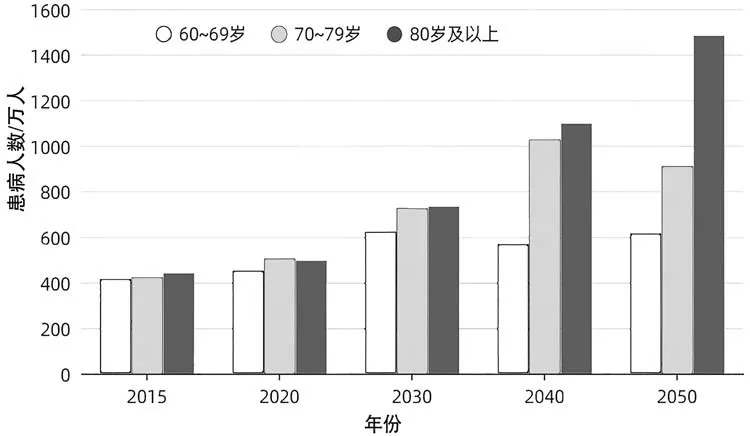
图2 我国阿尔兹海默症患病人数数据分析(来源:作者自绘)
1.3 失智症治疗研究现状
根据相关数据表明,目前轻度失智老人的及时就诊率仅为14%,中度失智老人的就诊率为25%,重度失智老人的就诊率为34%。
由于广大公共普遍缺乏对失智症详细全面的系统认识,同时受到传统观念的影响普遍较深,失智老人大多居家,由配偶、子女照护,患者和家属缺乏寻求专业治疗的意识。
近年来,在国家和社会对养老服务业大力支持推动,很多相关政策陆续出台,一些养老机构蓬勃兴起,但是我国对失智老人的照护设施和环境的理论研究起步较晚,大部分养老机构中的失智老人与其他非失智老人混合居住。
目前,在老龄化日益严重、失智症老人居家养老压力日益增长的背景下,适合失智老人需求的社会养老机构成为缓解家庭养老困难的重要手段。
2 社会设计概念及社会设计导向下的失智老人养老空间需求
2.1 社会设计概念
社会设计概念是由设计理论家维克多·帕帕纳克在20 世纪60 年代末提出的,他认为设计要以社会性与生态性为导向,满足第三世界的发展及人类生存的可持续性需要。自维克多·帕帕纳克提出社会设计概念以来,学者们对这一理念进行了多元化理解与讨论,奈杰尔·怀特里在《为社会而设计》一书中,阐述了对社会有用的设计需要具备的4 个必要条件:第1,服务于社区内的每一个人;第2,发挥原有地区优势;第3,减少对自然的破坏;第4,健康安全生产[2]。日本设计师山崎亮在《社区设计》一书中,主张通过设计的力量来凝聚社群。这些观点都在强调社会设计的社会目的性,即设计要解决社会问题,这些社会问题包括人文关怀、环保、医疗、弱势关怀等。
2.2 社会设计导向下的失智老人养老空间需求
失智老人的行为特征和心理特征决定了他们对养老空间环境的特殊需求,因此稳定、安全、亲切的生活环境对失智老人减缓病情、提高生活质量尤为重要。
2.2.1 活动行为下的空间需求
失智老人日间活动行为主要包含认知训练、感官刺激、职能训练等,以失智老人活动行为为导向的室内设计应该遵循失智老人个人喜好,将躯体特征列入考虑范围。
随着病情发展,失智老人在中后期可能出现听不清、看不清、行动不便的问题,日常活动应侧重设置失智老人精神层面的活动类型,如为视觉障碍的失智老人组织的音乐活动,为听觉障碍的失智老人开展绘画活动,为培养合作意识增加小组活动。活动行为涉及的室内空间主要包括音乐室、画室、聊天室、棋牌室等,所对应的空间需求主要有流线合理、动静分离、丰富的环境元素与感官刺激,良好的活动空间有助于锻炼失智老人的言语表达、身体活动能力、社交等能力。
2.2.2 居住行为下的空间需求
由于生活经历、脑部病变与发病原因不同,失智症的表现有很大差异。有的失智老人性情狂躁且带有攻击性。因此,有必要根据失智老人的病症特征和性格特点,设立专门的失智居住群体空间。
失智老人的不同症状表现决定了他们所处空间环境的一些特殊的设计要点。例如,对于性格狂躁的失智老人,应以单人间为宜,且内部家具简单配置[3]。此外,为失智与失能老人设计的卧室应留有服务人员协助老人入座的空间以及满足轮椅老人进行轮椅回转的操作空间。
2.2.3 如厕行为下的空间需求
卫生间是容易发生跌倒的高频区域,是老年人心脑血管疾病高发的场所之一,据统计,老年人发生跌倒的案例中,卫生间占50%。由于失智老人的身体机能状况各不相同,对卫生间的需求存在群体差异,例如,部分失智老人在撑扶借力设施的支撑下能够自行使用卫生间,部分失智老人则需要护理人员的搀扶帮助。
据统计和分析,部分失智老人有起夜如厕的习惯,他们对于卫生间设施中感应夜灯的需求最强烈。因此,卫生间设计中要有充足的感应夜灯,感应夜灯位置可以放置在入口、智能马桶、洗手池附近。此外,卫生间应配置齐全的设施,如台盆、置物架、智能马桶、感应夜灯及固定扶手等,保障空间内具备完整的功能设施,同时需要满足干湿分离、无障碍、使用便利、防滑等条件,使老年人能在安全的环境中完成如厕行为。
3 社会设计导向下的失智老人养老空间设计策略
3.1 空间设计策略
结合社会设计导向下失智老人活动、居住、如厕的空间需求,通过对空间的布局、家庭化营造模式以及引入智能化设备进行探讨,以期打造面向未来的养老体系。
3.1.1 优先保障空间布局小规模组团性,加强动线联系
传统养老空间布局形式为直线型,采用走廊两边是并排房间的形式,类似于医院、酒店的常规布局,这种单调、生冷的环境使失智老人很难融入新环境,并且导致病情恶化。养老空间服务的群体是认知、识别存在障碍的老年人,因此组织布局的动线、易识别性和开阔性较为关键。
研究表明,小规模、组团化的布局方式更适合失智老人的生活环境(图3),通常是8 ~12 个人为1 组,既能促进形成稳定的人际关系,又能实现对失智老人的针对性照顾[4]。

图3 组团型空间布局(来源:作者自绘)
在每个组团的护理单元设计中,根据失智老人的行为特点,可分为居住区、就餐区、活动区、景观观赏区、卫生间及浴室,这些功能分区需要通过合理的动线设计进行连接贯穿,以此达到对失智老人的行为活动进行有目的的引导。
3.1.2 重视打造家庭化的营造模式,提高空间场所感
失智老人最理想化的居住场所其实就是自己的家,这里的“家”指的是打造像“家”一样的环境,家庭化的营造模式有助于消除失智老人对空间的焦虑。失智老人养老空间中的物质环境包含空间布局和家具,信息输送方面包含色彩、音乐、电视、照片及摆件。例如,将失智老人家中熟悉的场景、使用的老物件引入设计中,通过熟悉的元素烘托局部或整体空间的场所感;经常播放失智老人喜爱的音乐、电视、电影;在卧室内摆放家人及老人的旧照片。怀旧是一种心理疗法,当环境经过记忆性设计后,更容易增加失智老人的归属感[5]。
3.1.3 通过引入智能化设备,丰富空间环境
科技进步为丰富失智老人的空间环境提供契机,家属和护理人员能够通过智能监控及时了解失智老人的健康状况和生活习惯,制订个性化的护理方案,防止发生危险。智能技术的应用,可以减缓失智老人的病症发展进程。例如,可以通过全息投影技术调整空间视觉环境,获得与电视、收音机不同的视听觉感受,增强失智老人对新事物的新鲜感。
3.2 空间要素设计
3.2.1 色彩设计
色彩不仅与失智老人的心情、健康、意识有紧密的联系,也能帮助失智老人识别不同的功能区。随着年龄的增长,失智老人的视觉神经网膜细胞逐渐萎缩,他们无法识别蓝色系、紫色系和绿色系,因此失智老人养老空间应该使用波长较长的颜色。
在具体设计中可以从以下3 方面入手:第1,在单调乏味的环境中加入亮色会激发失智老人的好奇心,增加愉悦感,改善消极情绪,在活动空间中使用红色、珊瑚色、橙色、桃粉色等鲜艳的颜色能提高失智老人的活跃度;第2,部分失智老人有入睡障碍、昼夜颠倒的现象,居住区域应该避免使用鲜艳的颜色,素雅庄重的淡色调更能贴近他们的生理需要,如淡黄色、浅棕色等一些中性色调,可以适当小面积使用鲜花、装饰画点缀;第3,应该避免在空间大面积使用单调、鲜艳、纯度过高的颜色。
3.2.2 光照设计
60 岁以上失智老人视觉系统受损的比例达到48%,其中包括青光眼、白内障等疾病。不同照明等级的临近空间中需要过渡空间,避免从一个很亮的空间中马上走进一个很暗的空间,忽明忽暗的环境可能会让失智老人眩晕、产生幻觉,因此需要营造富有变化的光线等级,让眼睛有足够的适应时间感受明暗空间的变化。根据失智症在不同阶段所需的光照要求,可以采用在室内大面积开窗、降低家具高度、在北向房间开天窗等方法。此外,部分失智老人有起夜上厕所的习惯,夜间照明也是必要的,床边、桌子、柜子以及卫生间入口可以安装夜间感应照明灯,保证老人起夜安全。
3.2.3 导视标识设计
失智老人在症状发展中的最明显问题就是认知能力下降、时间空间的感知能力衰退,导视标识设计不仅要包含人性化的设计理念,还要根据不同病症失智老人的群体制订完善的设计方案,合理的标识设计可以激发失智老人的情感积极性:第1,标识设计要遵循便利性、易识别性、安全性和人文关怀原则。根据相关调查显示,70 岁老年人的平均视力为0.7,而正常年轻人的平均视力为1.4,这说明在同等距离下标识需要放大1 倍才能看清,需要在卧室、活动区、卫生间设置尺寸大、颜色醒目的标识[6]。第2,针对失智老人辨别事物能力严重衰退的问题,需要在卧室中放置自己家人照片,将卧室入口处的名字牌匾与个人照片结合。根据失智老人视知觉情况分析,他们对图形符号的记忆优于文字符号,因此可以用具象图案代替文字和数字符号,有助于失智老人准确定位,形成他们的记忆符号[7]。
4 结语
良好的养老空间环境虽不能从根本上治愈失智症,但通过营造环境氛围可最大程度延缓病情加重。本文分析失智老人在活动行为下的空间需求、居住行为下的空间需求、如厕行为下的空间需求,并从布局方式、营造模式、多样性3个方面提出针对性设计策略,以期为相关研究提供借鉴。

