缺血性脑卒中TCD检查评估脑血流动力学与患者认知功能及近期预后的关系
谭丽梅,祖艳颖,兰希发
(秦皇岛市第一医院神经内科,河北 秦皇岛 066000)
全球疾病谱研究[1]显示,脑卒中已成为影响人类健康的主要问题。缺血性脑卒中(ischemic stroke,IS)指各种原因导致脑血管狭窄或闭塞,脑组织正常血液供应中断,脑组织缺氧缺血坏死,引起神经功能缺损的一种脑血管疾病[2]。IS具有高发病率、高致残率、高死亡率的特征,严重威胁患者生命安全[3]。认知障碍为脑卒中主要并发症之一,相关研究显示IS患者痴呆患病率达到无卒中病史患者的3.5~5.8倍。目前,如何有效预防IS发生,降低疾病致残致死率已成为临床研究热点和难点。经颅多普勒超声(transcranial doppler ultrasonography,TCD)检查具有简单、无创、易重复等特点,可连续监测大脑动脉血流动力学,反映机体血流灌注和血管硬化情况[4]。本研究通过TCD检查评估IS患者急性期、康复期血流动力学变化,分析其与患者认知功能和近期预后的关系。
1 资料与方法
1.1 一般资料
选取2019年9月至2022年2月秦皇岛市第一医院收治的80例IS患者为研究对象。其中男性43例,女性37例;年龄(65.38±7.14)岁;梗死部位:脑干7例,小脑5例,丘脑20例,侧脑室旁8例,基底节区36例,脑叶4例。纳入标准:(1)符合脑血管学术会议修订的IS诊断标准[5];(2)年龄≥18岁;(3)首次发病,发病至入院时间<24 h;(4)病发前患者不存在认知功能障碍相关症状;(5)医院伦理委员会批准,患者家属知情同意。排除标准:(1)由于遗传、中毒、感染、代谢性疾病等引发的认知障碍,如甲状腺功能低下、帕金森病等;(2)失语、听力或视力障碍不能有效配合研究者;(3)既往脑外伤、出血性脑血管疾病发生史;(4)合并自身免疫性疾病、血液疾病、全身性感染性疾病;(5)合并恶性肿瘤;(6)存在焦虑、抑郁等障碍者;(7)临床资料不全者。
1.2 方法
1.2.1 TCD检测 所有患者均于急性发病后3 d及随访3个月后采用经颅多普勒仪(以色列RIMED,Digi-lite)检测,患者平卧,颞窗涂适量耦合剂,探头(2 MHz)水平置于颞侧,深度40~65 mm,记录双侧大脑中动脉收缩期、舒张期血流速度,计算平均血流速度(Vm)、搏动指数(PI)、阻力指数(RI)。屏气实验在安静环境下进行,受试者仰卧位,颞窗置脉冲探头,取理想大脑中动脉信号,记录双侧大脑中动脉流速,4 min后,被检者于正常吸气后屏住呼吸约30 s,记录大脑中动脉平均流速,重复试验1次,取均值,屏气指数(BHI)=[(屏气后-静息状态)平均血流速度]/静息下平均血流速度×100%/屏气时间。
1.2.2 认知功能障碍评估 卒中后3个月,采用蒙特利尔认知(MoCA)量表[6]评分评估,包括执行控制、瞬时与5 min延迟记忆、视空间功能、语言功能等。若被检者受教育年限<12年,则在原始分上加1分校正。执行控制、视空间功能检测通过画钟试验,要求患者画圆,直径10 cm左右,标记刻度(1~12点),并标出某一时间点时准确时针、分针位置,五分制计分;语言功能检测采用词语流畅性试验,1 min内,患者尽可能说出动物名称,以5分制计分;记忆和注意检测采用数字广度测验,要求患者先后以顺序、倒序的方式复述一组位数渐增数据,顺序和倒序最高位数相加即为最后得分。得分越高代表患者认知功能越佳,<26分代表存在认知功能障碍。
1.2.3 疾病预后评估 卒中发生后3个月,采用改良Rankin量表(mRS)[7]评分评估,无症状计0分;患者具有部分相关症状,但未表现出明显的功能障碍,且日常的生活和工作均能够顺利完成计1分;轻度残疾,且对于疾病前可完成的活动不能顺利完成,可在他人帮助下照料自身计2分;中度残疾,患者部分活动需要借助他人帮助,但仍可进行独立行走计3分;中重度残疾,患者不能够进行独立行走,需在他人的帮助下进行日常生活计4分;患者处于重度残疾状态,需保持卧床,且出现大小便失禁,日常生活完全依赖他人帮助计5分;死亡计6分。将≤3分者为预后良好,>3分者为预后不良。
1.3 观察指标
(1)IS患者急性期和康复期血流动力学参数;(2)不同预后IS患者急性期血流动力学参数;(3)随访生存患者中不同预后状态者康复期血流动力学参数;(4)随访生存患者中不同认知状态者急性期及康复期血流动力学参数;(5)mRS评分、康复期血流动力学参数及认知功能障碍的相关性;(7)急性期血流动力学指标水平对IS患者预后不良的预测价值。
1.4 统计学分析

2 结果
2.1 患者急性期和康复期血流动力学参数比较
80例IS患者中,康复期死亡8例。IS患者康复期Vm、BHI水平较急性期升高,PI、RI水平较急性期降低,差异均有统计学意义(P<0.05)。见表1。
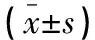
表1 患者急性期和康复期血流动力学参数比较
2.2 不同预后患者急性期血流动力学参数比较
随访3个月,预后良好者53例,预后不良者27例。预后良好患者急性期PI、RI水平低于预后不良者,BHI水平高于预后不良者,差异均有统计学意义(P<0.05)。见表2。
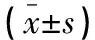
表2 不同预后患者急性期血流动力学参数比较
2.3 随访生存患者中不同预后者康复期血流动力学参数比较
27例预后不良者中死亡者8例。存活患者中预后良好者康复期Vm、BHI水平高于预后不良者,PI、RI水平低于预后不良者,差异均有统计学意义(P<0.05)。见表3。
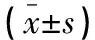
表3 随访生存患者中不同预后者康复期血流动力学参数比较
2.4 随访生存患者中不同认知状态者急性期及康复期血流动力学参数比较
随访3个月生存患者中,存在认知功能障碍者32例,无认知障碍者40例。认知功能障碍与非认知功能障碍者急性期血流动力学参数Vm、PI、RI、BHI水平比较,差异无统计学意义(P>0.05)。认知功能障碍患者康复期PI、RI水平高于非认知功能障碍患者,BHI水平低于非认知功能障碍患者,差异均有统计学意义(P<0.05)。见表4及表5。
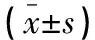
表4 随访生存患者中不同认知状态者急性期血流动力学参数比较
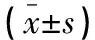
表5 随访生存患者中不同认知状态者康复期血流动力学参数比较
2.5 mRS评分、康复期血流动力学参数及认知功能障碍的相关性
相关性分析显示,随访3个月IS患者mRS评分与康复期Vm、BHI水平负相关(r=-0.297、-0.379,P<0.05),与PI、RI、BHI水平正相关(r=0.316、0.323,P<0.05);康复期PI、RI水平与认知功能障碍负相关(r=-0.324、-0.406,P<0.05),BHI水平与认知功能障碍正相关(r=0.383,P<0.05)。
2.6 急性期血流动力学指标对IS患者预后不良的预测价值
急性期PI、RI、BHI联合预测IS患者预后不良ROC曲线下面积(AUC)为0.803,高于3项指标单独预测(P<0.05)。见表6及图1。
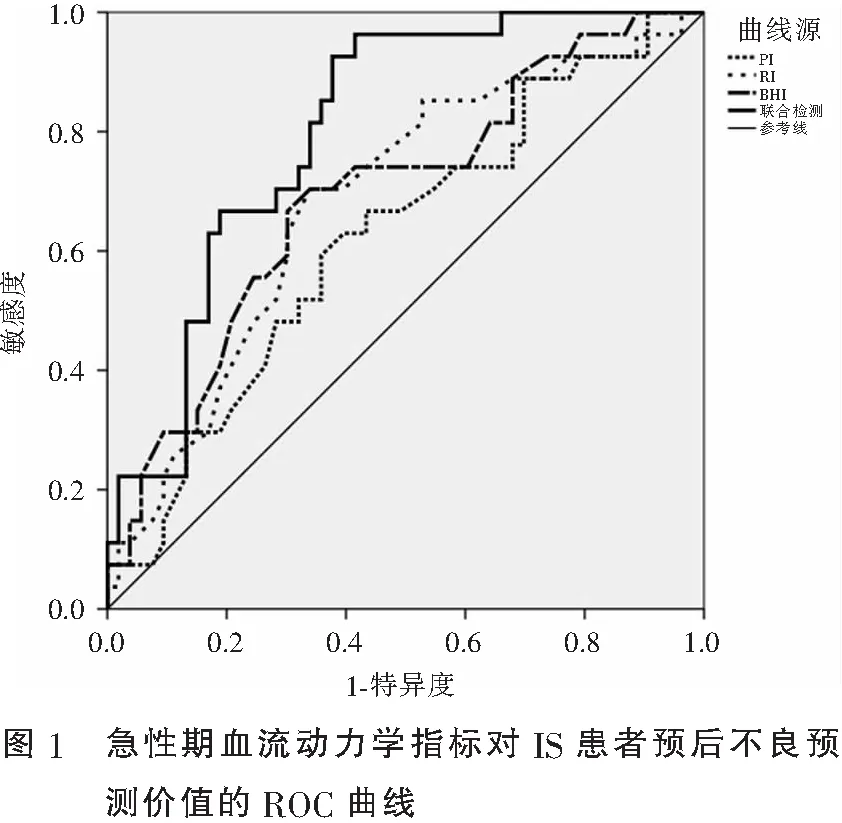
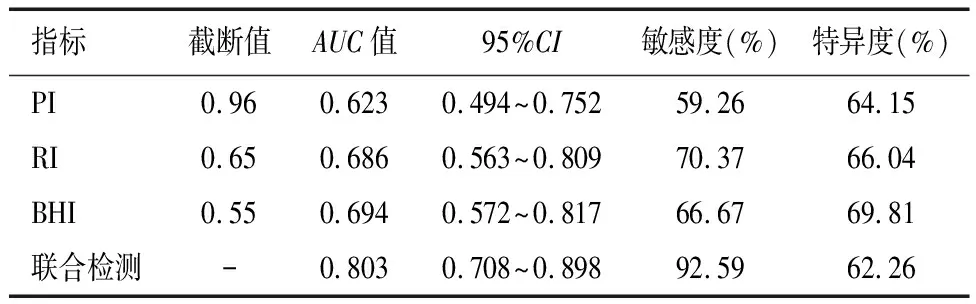
表6 急性期血流动力学指标对IS患者预后不良的预测价值
3 讨论
近年来,随着人口老龄化进程加快和人们饮食结构的调整和转变,IS临床发病率逐年升高,威胁患者生命安全[8]。IS发生机制为若侧支循环及脑血流量不能维持脑灌注压时,氧射血分数增加,脑代谢储备发挥作用;当进展到脑代谢储备机制失去其相应效应时,则发生IS。脑血流动力学检测在IS疾病诊断、疗效及预后评估中均具有重要意义[9-10]。TCD可无创检测颅内大动脉血流,反映脑血流量,特异性和敏感性较高,具有实时检测等优点,适合普查与筛选。既往研究[4]显示,动态TCD可以准确测定血流速度、PI指数,有效评估患者病情变化。
本研究中,预后良好患者急性期时PI、RI水平低于预后不良者(P<0.05),BHI水平高于预后不良者(P<0.05),急性期时大脑中动脉PI、RI、BHI水平预测IS患者预后不良AUC为0.803,具有一定的预测价值。脑血流不足导致组织缺血严重,且上述不足越严重,导致的脑损伤也就越为明显,随着患者脑血供恢复,血液灌注改善,脑组织氧供也得到满足,较大程度控制了神经损伤,改善患者预后。Fan等[11]研究显示,IS患者肢体运动功能、日常生活能力的恢复与大脑血流量以及病灶和周围区血流量增加呈正相关。本研究显示,IS患者预后良好者TCD血流动力学监测大脑中动脉康复期Vm、BHI水平高于预后不良者(P<0.05),PI、RI水平低于预后不良者(P<0.05),表明患者血流动力学水平影响其预后状态。IS患者梗塞灶周围存在半暗带,血供若得到及时恢复,组织突触传递趋于正常,患者神经功能缺损改善,此外对于梗死区脑细胞,脑的可逆性、大脑功能重组可实现部分代偿,因此脑血流恢复有利于患者预后恢复[12]。
认知功能障碍严重影响脑卒中患者预后,血管性痴呆更是已成为继阿尔茨海默病之后引起痴呆的第二大原因。本研究采用MoCA量表评估IS患者认知功能,并以<26分者代表存在认知功能障碍,结果显示,认知功能障碍患者康复期大脑中动脉PI、RI水平高于非认知功能障碍患者(P<0.05),BHI水平低于非认知功能障碍患者(P<0.05)。存在认知功能障碍者大脑中动脉血管阻力增加,大脑动脉供血包括颈内和椎基底动脉供血,颈内动脉供血与大脑颞叶、海马、皮质下、额叶区域等连接,此类区域和机体记忆、执行功能、智力等关系密切;而椎基底动脉供血则直接与小脑、丘脑、枕叶、内耳等连接,具有平衡功能、信息传递、语言功能等效用,血流动力学变化直接影响到机体认知水平[13]。相关性分析显示,康复期大脑中动脉PI、RI与认知功能障碍负相关(P<0.05),BHI水平与认知功能障碍正相关(P<0.05)。大脑中动脉为大脑皮层血液灌注主要来源,血管阻力增加减少脑血流量,前额叶、顶叶、颞叶血供降低,影响患者认知功能恢复。BHI水平可体现颅内微小血管扩张能力,同时也是反映脑血管反应性的重要指标,其数值降低,表明颅内微小血管受损,相应区域脑部供血不足,皮层信息认识与整合能力障碍,导致认知功能下降。因此,临床上可通过颅内血流动力学调节改善患者认知,减轻疾病进展对患者认知产生的损害。
综上,IS患者康复期Vm、BHI水平较急性期升高,PI、RI水平较急性期降低,急性期PI、RI、BHI水平可在一定程度上预测评估患者预后状态,康复期高PI、RI与低BHI水平可能与患者认知功能障碍和不良预后相关。

