不同取栓方式治疗急性大脑中动脉M2段闭塞性脑梗死的疗效及安全性
彭潇,蔡学礼,黄逸杰,李威,邬至平,黄良通,金哲宇
丽水市中心医院 神经内科 丽水市神经病学临床研究中心,浙江 丽水 323000
急性缺血性脑卒中(acute ischemic stroke,AIS)是最常见的脑血管病变,病死率和致残率高[1],其中,大脑中动脉M2段急性闭塞是常见的前循环闭塞的AIS,约占全部大脑中动脉闭塞的28.6%,与大脑中动脉M1段闭塞相比,M2段闭塞的致残率高,且治疗难度更大[2-3]。近年来,脑血管机械取栓技术包括直接抽吸取栓术、支架取栓术等已在临床得到广泛应用[1,4]。支架取栓术通过支架的切割作用,将血栓从血管中剥离,在M1段急性闭塞治疗中的安全性和有效性已得到验证。抽吸取栓术的临床应用逐步增多,其能够有效避免远端血管再次栓塞,快速开通血管。基于抽吸取栓和支架取栓术的技术优势,抽吸取栓联合支架取栓术治疗策略的优势显著,能够安全、高效地开通M1段急性闭塞血管[5-6],但其在M2段急性闭塞中的应用仍十分缺乏。因此,本研究回顾性分析45 例分别使用抽吸联合支架取栓及直接抽吸取栓治疗大脑中动脉M2段闭塞性脑梗死的疗效及安全性,现将结果报告如下。
1 对象和方法
1.1 研究对象 回顾性分析2018年8月至2022年10月在丽水市中心医院接受机械取栓术治疗的大脑中动脉M2段闭塞性脑梗死患者临床资料。
纳入标准:①年龄大于等于18岁;②确诊为急性脑梗死;③发病至股动脉穿刺时间小于24 h;④美国国立卫生研究院卒中量表(National Institute of Health stroke scale, NIHSS)评分≥6分;⑤发病前改良Rankin量表(modified Rankin scale, mRS)评分≤2分,DSA确证大脑中动脉M2段闭塞(M2段定义:M1段分叉后的分支,弧形环绕岛叶前端进入外侧沟[7]);⑥CT灌注成像(computed tomography perfusion imaging, CTP)数据显示核心梗死[脑血流量(cerebral blood flow, CBF)<30%区域]体积<70 mL,缺血半暗带体积即缺血组织[脑血流达峰时间(time to max, Tmax)>6 s区域]体积与梗死核心体积的差值≥15 mL,缺血组织体积/核心梗死体积≥1.8。
排除标准:①卒中项目早期CT(Alberta stroke program early CT, ASPECTS)评分小于6分;②合并严重心肺肾功能障碍;③造影剂过敏;④严重活动性出血或已知有明显出血倾向者;⑤3个月内颅内出血、蛛网膜下腔出血;⑥合并双侧大脑半球卒中或颅内多流域大血管闭塞及串联病变;⑦难以控制的高血压:收缩压大于185 mmHg(1 mmHg=0.133 kpa)和(或)舒张压大于110 mmHg;⑧发病前有神经系统疾病或精神障碍疾病而影响病情评估。
1.2 取栓方法 手术方式选择:两组患者主刀医师为同一人,由主刀医师根据术中血管造影情况选择手术方式及手术材料,对于M2段近端闭塞、血管管径较粗、闭塞段血管无明显扭曲,考虑使用取栓支架风险较小,联合取栓及单纯抽吸取栓均会常规使用,如M2段远端闭塞、血管管径较小、闭塞段血管扭曲,考虑使用支架取栓风险较大,优先选择单纯抽吸取栓。
抽吸联合支架取栓:采用Seldinger技术进行右侧股动脉穿刺,置入8F动脉鞘,导入8F导引导管至颈内动脉C1段,造影确认闭塞位置,根据大脑中动脉M2段闭塞位置及管腔大小,选择合适抽吸导管如5F中天远端通路导管(苏州中天医疗器械科技有限公司)、Penumbra max抽吸导管5MAX或3MAX(美国Penumbra公司)。导入抽吸导管至颈内动脉C4段,微导丝通过M2闭塞段,导入微导管至M2段远端,DSA下确认血栓位置,确认微导管远端通畅,导入取栓支架(Solitair 4 mm×20 mm或通桥蛟龙 3 mm×15 mm),尽量选择小支架,释放取栓支架,同时,将抽吸导管导入至血栓近段,尽量靠近接触血栓,连接2个50 mL注射器持续负压抽吸不少于90 s, 在负压条件下,回收支架取出血栓,如取栓支架回收有阻力,半回收状态下回收取栓支架,减少血管损伤。若再通效果不理想,可重复上述操作取栓,次数不超过3次。
直接抽吸取栓:采用Seldinger技术进行右侧股动脉穿刺,置入8F动脉鞘,导入8F导引导管至颈内动脉C1段,造影确认闭塞位置,根据大脑中动脉M2段闭塞位置及管腔大小,选择合适的抽吸导管。在微导丝和微导管支撑下将抽吸导管导引至闭塞段并接触血栓近端,连接2个50 mL注射器持续负压抽吸不少于90 s,保持负压状态缓慢回撤抽吸导管,注意保证有效抽吸,不弯曲抽吸导管,抽吸取栓后即刻复查DSA,改良脑梗死溶栓(modified thrombolysis in cerebral infarction, mTICI)分级≥IIb级证实血管成功再通,结束手术。若3次抽吸后mTICI分级仍<IIb级,则改行抽吸结合支架取栓术,若再通效果不理想,可重复上述操作取栓,次数不超过3次。通过联合取栓术补救的患者因首先使用单纯抽吸取栓术,归为抽吸取栓组,其观察指标中,取栓次数为3次抽吸取栓加联合取栓补救的总次数,再通时间为最终达到血流再通良好时间,其他观察指标及疗效指标无区别。
手术过程详见图1和图2。

图1 抽吸联合支架取栓术
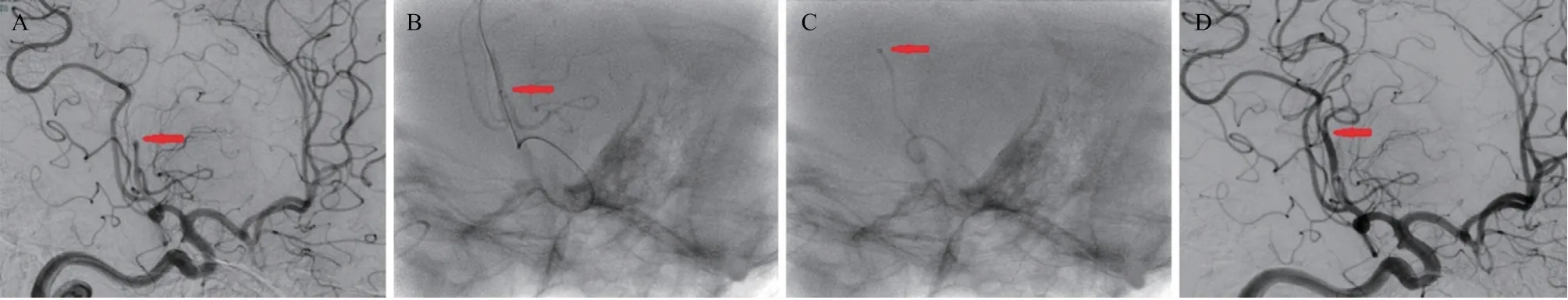
图2 直接抽吸取栓术
1.3 观察指标 观察指标包括①血管再通:采用mTICI分级标准评级,即mTICI评级达到IIb或III级视为再通良好[8],分析两组股动脉穿刺-再通时间及取栓次数。②疗效评价:采用NIHSS评分标准评 估,即与术前相比,术后1周NIHSS评分下降≥4分视为治疗有效,下降<4分视为治疗无效,升高>4分视为病情恶化[9]。③预后评估:采用mRS评分标准评价,即取栓治疗90 d后mRS评分≤2分视为预后良好,>2分视为预后不良[10]。④安全性评价:评估症状性出血(如发现出血病灶则定义为颅内出血,有出血病灶且伴有NIHSS评分较术前增加大于4分定义为症状性颅内出血)[11]、远端再栓塞情况。
1.4 统计学处理方法 采用SPSS24.0软件进行数据分析。符合正态分布的计量资料用±s表示,采用t检验;不符合正态分布的计量资料用M(P25,P75)表示,采用Mann-WhitneyU检验。计数资料以例(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料分析 本研究共纳入45例患者,其中联合组27例,直接抽吸组18例。两组患者的性别、年龄、高脂血症、吸烟、酗酒、糖尿病、房颤、球囊扩张率、术前ASPECTS评分、术前NIHSS评分、术前mRS评分差异均无统计学意义(P>0.05)。见表1。

表1 两组患者的一般资料比较
2.2 疗效分析 联合组和直接抽吸组比较,脑出血率无显著差异(P>0.05);联合组术后1周NIHSS评分下降≥4分的比率、术后3个月mRS评分≤2分的比率优于直接抽吸组,一次取栓再通率优于直接抽吸组,但差异无统计学意义(P>0.05);取栓次 数、股动脉穿刺至再通时间明显少于直接抽吸组,差异有统计学意义(P<0.05)。见表2。
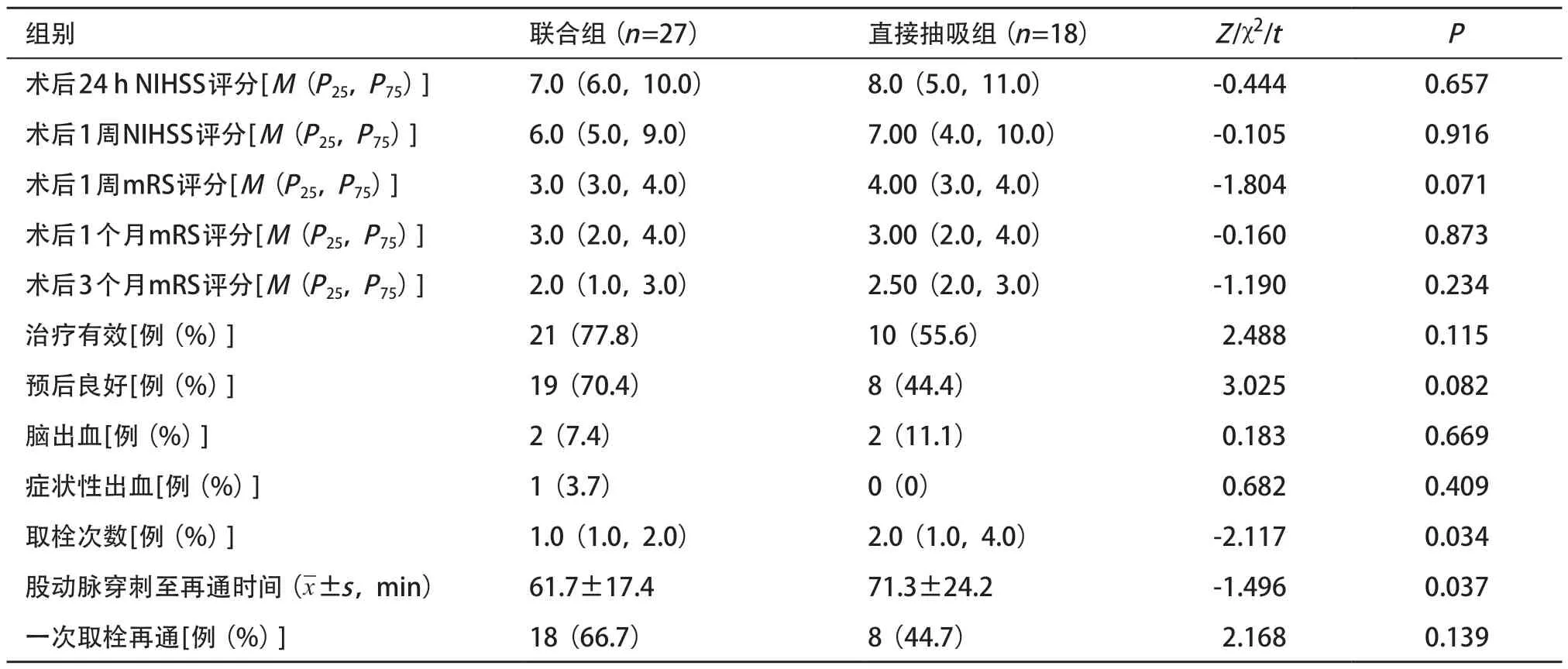
表2 两组患者取栓临床疗效比较
3 讨论
本研究应用机械取栓术治疗急性大脑中动脉M2段闭塞患者,发现抽吸结合支架取栓组(联合组)较直接抽吸取栓组患者取栓次数更少,再通时间更短。
2016 年,通过对5 项研究的荟萃分析发现大脑中动脉M2 段取栓效果优于标准内科治疗[12]。 LEMMENS等[13]对DEFUSE2、STAR、SWIFT等一系列研究的M2段闭塞取栓患者汇总分析,发现成功再通患者临床预后好于未成功再通患者,但病例数较少。近年来,越来越多的研究报道采用机械取栓术治疗大脑中动脉M2段闭塞。NAKANO等[14]和GOEBEL等[15]发现,机械取栓治疗大脑中动脉M1和M2段闭塞的疗效及安全性基本一致。2021年一项纳入4项研究的荟萃分析显示,M2机械取栓与标准药物治疗相比,90 d功能独立的比例更高[2]。国内研究也发现机械取栓治疗大脑中动脉M2段血管闭塞的再通率高,并有较高的良好预后率[16]。然而,大脑中动脉M2段因血管更远、更曲折、动脉壁更薄的问题,不仅增加了手术难度及血管开通时间,而且可能会增加夹层、穿孔出血和血管痉挛的风险,如何快速开通血管及减少并发症是大脑中动脉M2取栓中最需要关注的问题。所以取栓方式的选择非常重要,但大脑中动脉M2段闭塞的最佳取栓方式目前尚未得到研究证实[7]。
有研究[4]报道,由于单独使用抽吸技术或支架取栓术存在技术缺陷,单一机械取栓技术难以实现大脑中动脉M2段闭塞血管及时、高效开通。如使用支架取栓容易发生血管痉挛、血管壁损伤、血栓脱落引起远端再栓塞,既往也有报道M2段单纯支架取栓术可能增加颅内出血风险[17-18]。GORY等[19]采用ASTER研究中的数据进行了事后分析,发现采用单纯抽吸取栓并不增加M2段闭塞的血运重建成功率,可能的机制是抽吸导管支撑力不足,难以实现大脑中动脉M2段快速精准定位抽吸。另外,对于严重原位颅内动脉粥样硬化导致的狭窄闭塞,单纯抽吸时效果常不理想。因此有必要进一步探索最佳的大脑中动脉M2段闭塞的取栓方式。联合取栓术借鉴两者的技术优势,可实现导管抽吸和支架取栓同时操作,减少血管损伤和远端血管再栓塞,并提高取栓效率。邢鹏飞等[6]发现导管抽吸结合支架的取栓技术的血管成功再通率显著高于单纯支架取栓技术,远端血管栓塞和异位栓塞发生率低于单纯支架取栓技术。MCTAGGART等[20]的研究也表明导管抽吸结合支架取栓技术,可显著提高血管再通率,改善患者预后。
目前联合取栓术应用于治疗大脑中动脉M2段闭塞的研究罕见报道[12-16],且很少有直接抽吸取栓的对照研究[21]。本研究联合取栓组无远端血管再栓塞事件发生,症状性出血转化率不高于直接抽吸组,表现出较高的安全性。联合取栓组的患者平均血管再通时间相较直接抽吸组更短,且联合取栓组治疗有效率及预后良好率有优于直接抽吸组的趋势,考虑与取栓次数少、再通时间短相关。大脑中动脉M2段,血管情况复杂,为改善患者预后,减少取栓并发症,我中心对急性大脑中动脉M2段闭塞患者制定个体化手术方案,如为M2段远端闭塞、血管管径较小、闭塞段血管扭曲,优先选择单纯抽吸取栓,避免支架取栓引起血管损伤,但M2段路径远、血管走行迂曲,抽吸导管到位较难,在抽吸导管不能到位的情况,使用联合取栓方式。如M2段远端血管较粗,闭塞部位的血管不扭曲,亦会使用联合取栓,总体来说,M2段远端虽然倾向抽吸,但实际上使用联合取栓比例较高,甚至高于抽吸。上述取栓病例中我们发现联合取栓方式用于M2段远端闭塞,安全性不亚于抽吸取栓。如为M2段近端闭塞,抽吸导管容易到位,联合取栓风险相对也小,常规使用单纯抽吸取栓或联合取栓术。使用直接抽吸技术需导管恰到好处地接触血栓才能发挥最佳的抽吸效果,稍有定位偏差就会影响抽吸效果。如闭塞同时合并血管狭窄,抽吸效果也不理想。如尝试多次抽吸取栓失败后再使用联合支架取栓术会导致时间延误,血管开通时间延长,增加预后不良比例。使用联合取栓术,成功的关键为血栓的定位准确,通过取栓支架的中心主体位置去接触血栓,支架接触血栓后通过冒烟再次定位血栓位置,随后抽吸导管依靠支架的固定导引作用能准确到达血栓位置,进行充分抽吸,两者联合达到更快更有效的开通。因取栓支架使用容易损伤血管,我中心通过选择小支架、抽吸导管充分到位、缓慢回收支架,并在支架回收过程观察血管移位和形变,如遇阻力,半回收状态下回收支架,有效地避免血管损伤。
以上分析显示,大脑中动脉M2段联合取栓术存在一定优势。但本研究也存在一些不足,该研究是一项单中心、回顾性的研究,样本量小,未来还有待于前瞻性、多中心、大样本的随机真实世界研究。此外,联合取栓技术的手术费用高于直接抽吸技术,这可能会限制术者的术中决策。目前取栓临床研究广泛开展,相关取栓材料普及,后续手术耗材的费用可能显著下降。取栓材料优化,且取栓技术迅速发展,安全性将会进一步提高。
综上所述,抽吸联合支架取栓术可用于开通大脑中动脉M2段急性闭塞,是一种相对有效、安全的治疗手段。

