传统非侵入性纤维化模型对慢性乙型肝炎合并代谢相关脂肪性肝病发生显著肝纤维化的诊断价值
黄柏盛, 区蓝芯, 张莹洁, 施梅姐, 黎胜, 萧焕明, 池晓玲
1 广州中医药大学第二临床医学院, 广州 510006; 2 广州中医药大学第二附属医院肝病科, 广州 510120; 3 广东省中医院肝病科, 广州 510120
非酒精性脂肪性肝病(nonalcoholic fatty liver disease,NAFLD)和慢性乙型肝炎(chronic hepatitis B virus,CHB)是导致肝病向肝硬化和肝癌进展的常见病因[1]。CHB合并NAFLD在亚洲范围内很常见[2],同时有关研究[3]表明,CHB合并NAFLD会加重肝纤维化的进展,因此早期识别肝纤维化具有重要意义。由于NAFLD与肥胖、2型糖尿病、代谢综合征密切相关,国际专家小组于2020年正式将NAFLD更名为代谢相关性脂肪性肝病(meta-bolic associated fatty liver disease,MAFLD)[4]。“肝活检”是诊断肝纤维化的金标准,但因存在成本高、潜在并发症、可重复性差等缺点,在一定程度上限制了其应用。目前已经建立的几种评估肝纤维化的非侵入性血清学模型,包括肝纤维化指数4(Fibrosis 4,FIB-4)、γ-谷氨酰转肽酶/血小板比值(gamma-glutamyl transpeptidase to platelet ratio,GPR)、天冬氨酸转氨酶/血小板比值(aspartate aminotransferase to platelet ratio index,APRI),这些模型已被证实对CHB合并NAFLD患者发生肝纤维化具有一定的诊断价值[5-6]。FibroScan是一种基于瞬时弹性成像的技术,通过检测肝硬度值(liver stiffness measurement,LSM)来评估肝纤维化且具有较高的准确性[7-8]。此外,在FibroScan的基础上还开发了基于LSM和血小板建立的LPRI评分;对于评估肝纤维化同样被验证具有诊断价值[9-10]。但随着NAFLD改为MAFLD,这些传统非侵入性诊断方法对于评估CHBMAFLD这一特殊群体发生肝纤维化的价值是否仍然适用尚不明确,相关研究报道较少。故本研究以肝穿刺活检为“金标准”,探讨传统非侵入性纤维化模型对CHB-MAFLD是否仍具有诊断价值。
1 资料与方法
1.1 研究对象 采用回顾性研究,选取2014年9月—2020年12月于广东省中医院肝病科行肝脏病理检查且同时符合CHB和MAFLD诊断标准的患者。纳入标准:同时符合《慢性乙型肝炎防治指南(2019年版)》[11]中的CHB诊断标准和2020年亚太肝病学会颁布的《代谢相关脂肪性肝病诊断和管理临床实践指南》[12]中MAFLD的诊断标准。排除标准:(1)既往有抗病毒药物、降脂药物的使用史;(2)合并原发性肝癌、自身免疫性肝病、药物性肝病、遗传代谢性肝病以及寄生虫感染等其他因素导致的肝炎;(3)合并其他肝炎病毒(甲、丙、戊、丁和庚型病毒)感染;(4)存在严重系统性疾病及恶性肿瘤患者。
1.2 研究方法
1.2.1 收集资料 包括人口学资料,姓名、性别、年龄、住院号、临床诊断、现病史、既往病史(包括高血压、糖尿病病史)、个人史(饮酒史等);血清学指标:PLT;肝功能:ALT、AST、ALP、GGT、TBil、Alb、HBsAg、HBV DNA;FibroScan测得的LSM;肝脏组织病理学结果。
1.2.2 肝脏病理学评估 根据Scheuer评分系统[13]将肝脏纤维化分为0 ~ 4期:S0,无纤维化;S1,汇管区纤维性扩大;S2,汇管区周围纤维化,汇管区-汇管区纤维间隔;S3,桥接纤维化,伴小叶结构紊乱,无肝硬化;S4,可能或肯定肝硬化。无或轻度肝纤维化定义为S0 ~ S1,显著肝纤维化定义为S≥2。
1.2.3 FibroScan检测 将探头置于患者右侧腋前线或腋中线的第7、8、9肋间隙中间,正对肝脏实质处,远离肝脏的边缘,确保探头与皮肤垂直,稍微加压,连续成功检测≥10次,成功率≥60%,取中位数作为最终测定LSM的结果,单位为kPa。无法取得LSM者或者检测结果四分位数间距(IQR)大于中位数1/3者视为检测失败。
1.2.4 无创指标的计算 根据文献[10,14-15],FIB-4、GPR、APRI计算公式分别为:(1)FIB-4=年龄×AST/(PLT×ALT1/2);(2)APRI=[(AST/AST 正常值上限)×100]/PLT;(3)GPR=[(GGT/GGT 正常值上限)×100]/PLT;(3)LPRI=LSM×100/PLT。
1.3 统计学方法 采用SPSS 22.0及MedCalc 20.0对数据进行统计学分析。呈非正态分布的计量资料以M(P25~P75)表示,组间比较采用Mann-WhitneyU检验。采用Spearman对各无创诊断方法与肝脏纤维化程度进行相关性分析;采用多因素二元Logistic回归构建联合预测因子(输入法),并绘制受试者工作特征曲线(ROC曲线),计算ROC曲线下面积(AUC),并进一步计算具有诊断效能参数的敏感度、特异度;采用Delong检验对各无创诊断方法进行AUC的两两比较。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 共纳入患者499例,男409例,女90例,平均年龄(42.05±9.35)岁。其中S0~S1组198例,S≥2组301例。S≥2组的各项临床指标均高于S0~S1组,其中除性别、年龄、BMI、ALP差异无统计学意义以外,其余均具有统计学意义(P值均<0.05)(表1)。
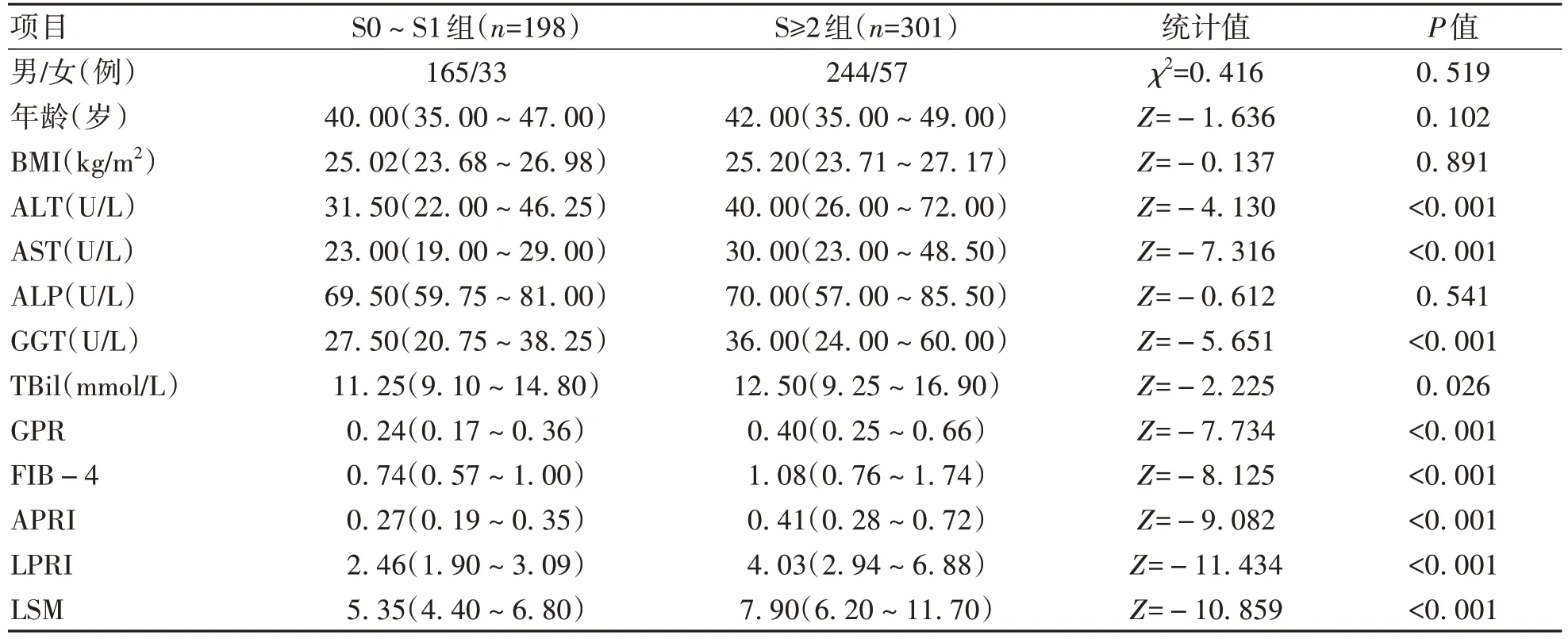
表1 两组间基本资料比较Table 1 Comparison of basic data between the two groups
2.2 各无创诊断方法与肝脏纤维化程度的相关性分析 Spearman相关性分析结果显示,GPR、FIB-4、APRI、LSM、LPRI与肝脏纤维化分期均呈正相关(P值均<0.001)(表2)。

表2 各无创诊断方法与肝脏纤维化程度的相关性分析Table 2 Spearman between various non-invasive diagnostic methods and the degree of liver fibrosis
2.3 LSM、GPR、APRI、FIB-4单独应用及联合应用对显著性肝纤维化诊断价值的比较 ROC曲线分析显示,GPR、FIB-4、APRI、LSM、LPRI单独应用诊断显著性肝纤维化的AUC分别为0.704、0.715、0.740、0.787、0.802(P值均<0.001);利用二元Logistic回归分析构建GPR、FIB-4、APRI、LSM的联合模型,Logit(LGAF)=0.301×LSM+0.095×APRI+1.161×FIB-4+1.238×GPR-3.368,LGAF诊断显著性肝纤维化的AUC为0.814(P<0.001);将LGAF分别与GPR、FIB-4、APRI、LSM、LPRI的AUC进行比较,除了与LPRI相比差异无统计学意义以外,其余均有统计学意义(Z值分别为5.184、4.884、4.117、2.120,P值均<0.05)(表3,图1)。
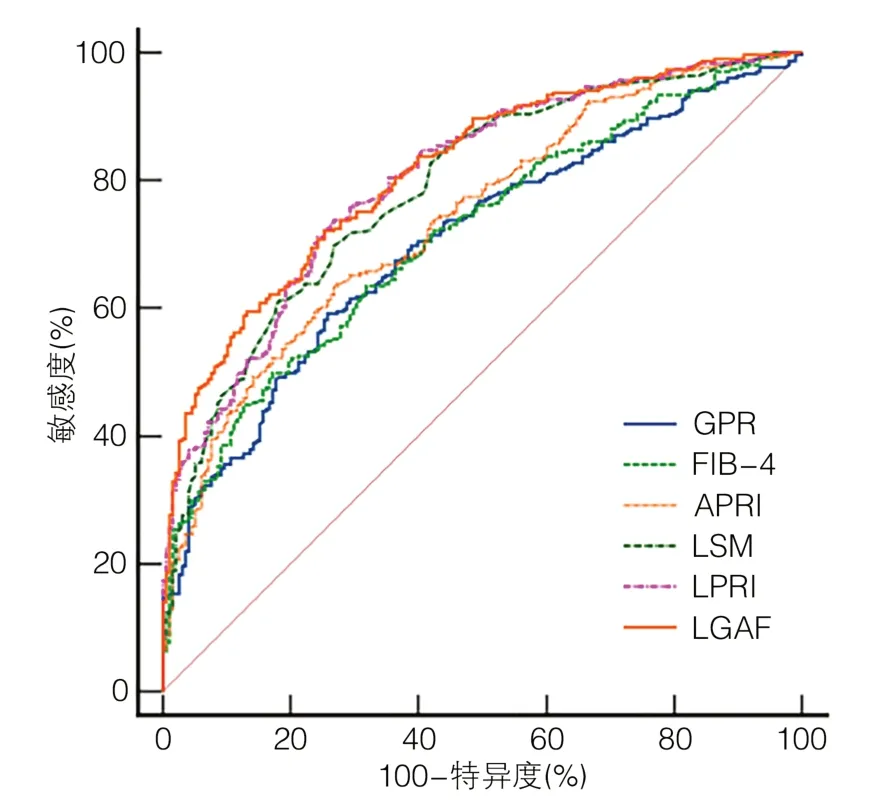
图1 6种多参数模型单独应用及联合应用诊断S≥2的ROC曲线分析Figure 1 Analysis of ROC curve for diagnosis of S≥2 using six multi-parameter models alone and in combination
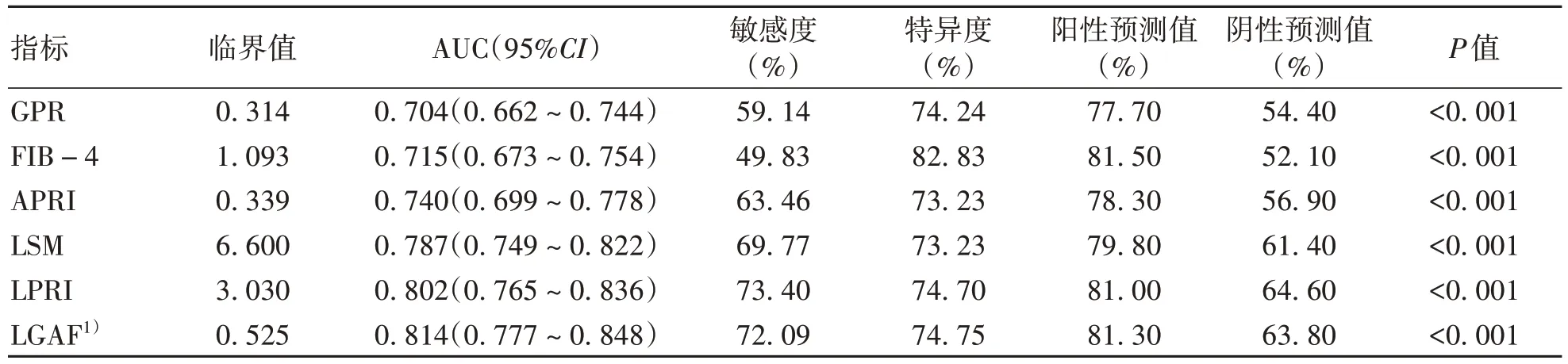
表3 LSM、GPR、APRI、FIB-4单独应用及联合应用对S≥2诊断价值的比较Table 3 Comparison of diagnostic value of LSM, GPR, APRI and FIB-4 alone and in combination for S≥2
3 讨论
MAFLD是近年来新提出来以替换NAFLD的术语,与NAFLD相比,更名后有利于识别具有高危疾病进展风险的脂肪肝患者[16]以及有显著肝纤维化发生的患者[17]。研究[18-19]表明,代谢功能障碍相关的脂肪肝会增加CHB患者不良结局事件的风险。肝纤维化是进展为肝硬化、肝细胞癌的前兆。病毒性肝炎及代谢相关性肝病已成为引起肝纤维化的两大主要病因,因此早期识别肝纤维化的发生是阻止疾病进展的关键。肝活检是评估肝纤维化程度的“金标准”,但因其有创性,故无创的肝纤维化检测方法一直是临床研究的重点。目前的研究[20-23]表明,传统的非侵入性模型对于评估CHB、NAFLD及CHB合并NAFLD发生肝纤维化具有较好的诊断价值。但是在MAFLD替换NAFLD后,传统的非侵入性模型需要重新适应新的命名。因此本研究以肝活检为“金标准”的前提下,探讨传统非侵入性纤维化模型对CHB合并MAFLD的诊断价值。
本研究发现S≥2组的各项指标均高于S0 ~ S1组,其中性别、年龄、BMI、ALP差异无统计学意义,而ALT、AST、GGT、TBil、GPR、FIB-4、APRI、LPRI、LSM差异均具有统计学意义。相关性分析结果显示GPR、FIB-4、APRI、LSM、LPRI与肝脏纤维化分期均呈正相关,这表明传统非侵入性纤维化模型与在CHB合并MAFLD患者上的肝穿刺病理结果有良好的一致性及敏感度。进一步建立ROC曲线以评价诊断效能,结果显示LPRI最佳,LSM、APRI、FIB-4、GPR次之。基于GPR、FIB-4、APRI和LSM单独应用时的AUC均达到了0.7,具有一定的临床价值,但其敏感度不高。相关文献[4]报道将前述相关指标联合应用可以提高敏感度及诊断效能,本文运用二元Logistic回归构建了LSM、APRI、FIB-4、GPR的联合模型,并将联合模型与5种指标单独应用时的AUC进行比较,结果显示联合模型的诊断效能要优于LSM、APRI、FIB-4、GPR单独应用的效能,并且AUC比较均具有统计学差异,但联合模型与LPRI相比无统计学差异。
APRI和FIB-4最初均是基于HCV患者评估其肝纤维化程度的指标,后来在CHB患者中得到验证。在本研究中FIB-4诊断显著肝纤维化的效能略低于APRI,这与Chen等[24]在运用APRI和FIB-4评估单纯MAFLD患者发生显著肝纤维化的研究结果不一致。但也有研究[25-27]表明APRI和FIB-4在评价肝纤维化的诊断价值上并无差异。FIB-4相比于APRI增加了年龄和ALT水平,二者均是影响肝纤维化的因素。本研究中纳入的患者平均年龄及中位数ALT水平显著低于Chen等[24]纳入的患者水平,年龄偏小和ALT水平偏低或许是导致结果不一致的原因,亦或是纳入的人群不同有关,仍有待更多CHB-MAFLD的研究进一步验证。GPR是基于GGT和PLT二者的比值构建用于预测肝纤维化的新模型,最初在西非地区的HBV患者中得到验证。但对于GPR的诊断效能尚存在争议,Li等[28]和Ren等[29]在CHB患者中验证GPR与APRI和FIB-4的诊断价值却得出了截然相反的结果。Luo等[30]在CHB合并NAFLD患者中验证结果认为GPR与APRI和FIB-4相比无显著差异。造成这种结果的差异可能是由于不同国家CHB患者感染的HBV基因、研究人群HBeAg阳性率、转氨酶水平存在差异[31]。在本研究中,GPR与FIB-4、APRI相比并未展现出明显优势。
FibroScan由于无创、便捷、可重复、与肝纤维化程度有较好的一致性,已被国内外认可并且在指南[7,32-34]中推荐使用。有关FibroScan对于诊断CHB合并NAFLD肝纤维化分期≥2的研究报道[35-36],其临界值在5.3 ~ 9.8 kPa,敏感度为76% ~ 92%,特异度为74% ~ 79%,AUC在0.7 ~ 0.8。本研究中FibroScan诊断CHB-MAFLD显著肝纤维化的临界值、AUC与CHBNAFLD的报道结果类似,但敏感度和特异度则不及前述的研究报道。LPRI[9-10]是基于FibroScan和血小板联合构建的评分指数,其在评估NAFLD、HBV及HCV患者肝纤维化的诊断价值中得到了验证。本研究中LPRI的诊断价值要优于其他指标,与周家玲等[37]研究结果一致。即使将LSM、APRI、FIB-4、GPR联合应用后AUC达到最大值,但联合模型诊断的敏感度和特异度与LPRI相比基本持平且联合模型的AUC与LPRI相比并无统计学意义,这表明联合模型的诊断效能并不优于LPRI。一般而言,将多种指标同时联合可以提高诊断价值,但同时也增加了临床使用的复杂性。LSM和血小板均是临床容易获取的指标,在不增加使用复杂性的前提同时能获得较为理想的应用价值,值得临床推广应用。
综上所述,FibroScan、GPR、APRI、FIB-4、LPRI该五项数据模型对CHB合并MAFLD发生显著肝纤维化的诊断价值与CHB合并NAFLD显著纤维化的诊断价值相似,对于临床实际无创评估肝纤维化的应用有参考及指导价值。本研究的优势在于基于“肝活检”金标准的前提下获得较大的样本量,但仅为回顾性的单中心研究,未来仍然需要更多更大中心的样本数据进一步研究证实。
伦理学声明:本研究方案于2021年8月24日经由广东省中医院伦理委员会审批,批号为YE2021-254-01,所纳入患者均签署知情同意书。
利益冲突声明:本文不存在任何利益冲突。
作者贡献声明:黄柏盛负责撰写论文;萧焕明负责课题设计,资料分析;区蓝芯、张莹洁负责收集数据,查阅文献;施梅姐、黎胜负责拟定写作思路,指导撰写文章;池晓玲修改写作框架及审稿。

