补肾化痰活血方联合针灸治疗多囊卵巢综合征伴胰岛素抵抗患者的临床疗效观察
张楚楚,刘菏婧,徐 昕
(1.湖北中医药大学,湖北 武汉430000;2.湖北省妇幼保健院中医科,湖北 武汉 430000)
多囊卵巢综合征(polycystic ovary syndrome,PCOS)是一种与遗传、内分泌、心理焦虑及代谢异常相关的常见于育龄妇女的内分泌紊乱性疾病。以高胰岛素血症、胰岛素抵抗、高雄激素血症为主要特点。胰岛素抵抗发生概率在PCOS 患者中,然而关于胰岛素抵抗和多囊卵巢综合征之间的的先后关系尚不明确[1]。二甲双胍作为胰岛素增敏剂,能抑制肠道葡萄糖的吸收、肝糖原异生和输出,增加组织对葡萄糖的摄取和利用,提高胰岛素的敏感性,临床上适用于有代谢异常的PCOS 患者[2]。临床上常用来治疗2 型糖尿病的二甲双胍,能够改善IR。但对于一些存在激素类药物、二甲双胍禁忌症或不耐受,如消化道反应较重的患者,寻找行之有效、副作用小的替代药物或疗法显得更尤为重要。我院中医科运用中药补肾化痰活血方联合针灸治疗 PCOS 多年,疗效确切[3-6]。临床实践中发现,联合治疗改善患者生育功能的同时IR 得到明显缓解。故本次研究采用二甲双胍与针药联合对比分析其疗效,从而为临床上针药联合改善PCOS-IR 患者早期糖代谢异常提供依据。
1 资料与方法
1.1 一般资料
将2021 年9 月~2022 年9 月湖北省妇幼保健院的60 例PCOS-IR 患者分为两组。符合鹿特丹会议中颁布的 PCOS 诊断标准[7];口服葡萄糖胰岛素释放试验(OGIRT)提示胰岛素抵抗;年龄20~45岁;经医院伦理委员会审核通过,患者了解详情并签 署 知 情 同 意 书 入 组 ,伦 理 批 号(XYSZYY2020-KY-008)。60 例患者随机分为针药联合组和二甲双胍组,每组30 例。
1.2 排除标准
库欣综合征、先天性肾上腺皮质增生、卵巢或肾上腺分泌雄激素的肿瘤等与高雄激素有关的其它疾病;糖尿病、甲状腺疾病等;三个月内服用过激素类药物;妊娠、哺乳期患者。
1.3 治疗方法
观察组患者采用中药+电针治疗方法。中药补肾化痰活血方[4,5](药物均采购于湖北省妇幼保健院所属中药房),主要由淫羊藿 菟丝子 紫石英 苍术 陈皮 法半夏 薏苡仁 茯苓 当归 白芍 川芎 桃仁红花 香附 制枳壳等药组成,为中药配方颗粒(中国深圳三九制药公司),每天1 剂,开水冲服,200 mL/次,2 次/d。月经期不停药。避开月经期行针刺治疗,每周三次,一个月经期为一疗程,共三疗程。电针取穴:主穴选取气海、关元、子宫、天枢、足三里、阴陵泉、丰隆、三阴交、肾俞、脾俞、胃俞、肝俞穴。操作:将背部穴位与腹部穴位分为两组,两组各20 mim。腹部穴位采取仰卧位,其中气海、关元、子宫、天枢、足三里、太溪、三阴交、阴陵泉、血海、丰隆。采用0.25 mm×40 mm 一次性无菌针灸针,针刺得气后采用低频电子脉冲治疗仪( G6805-2A 型,上海华谊医用仪器) 治疗,脉冲频率选疏密波,频率10次/min,脉冲宽度 0.5 ms,同侧正极接天枢穴,负极接足三里穴,留针20 min。背部穴位采用俯卧位,肾俞、脾俞、胃俞、肝俞穴采用平补平泻,针刺得气后采用低频电子脉冲治疗仪治疗治疗频率同上,同侧正极接肝俞穴,负极接肾俞穴,留针20 min。对照组患者服用盐酸二甲双胍片(0.5 g/片,中美上海施贵宝制药有限公司)0.5 g/次,2 次/d,早晚饭后口服。治疗周期均为3 个月,服药期间嘱患者规律作息、健康饮食、适度运动。
1.4 观察指标
所有患者于治疗前、后月经第3~5 天,空腹抽取静脉血,检测性激素六项及相关糖代谢指标,并根据以上检测值采用稳态模式评估法中的胰岛素抵抗公式(HOMA-IR) = (FBG×FINS) /22.5 来计算稳态模型的胰岛素抵抗指数(HOMA-IR)、葡萄糖曲线下面积(GLU-AUC)、血胰岛素曲线下面积(INS-AUC)。根据《中药新药临床指导原则》分别于治疗前以及治疗三个月之后,采用中医证候评分表进行赋分,主症:形体肥胖、病程、月经周期、经色、经量、经质。将其分为 4 个层次进行分值评估。分别为:0 分视为正常、2 分视为轻度、4 分视为中度;6 分视为重度。分值越高则证明患者病情程度越严重。次症:腰膝酸软、头晕耳鸣、腰骶疼痛、经行腹痛、块下痛减。分为4 个层次进行分值评估。分别为:0 分视为正常、1 分视为轻度、2 分视为中度;3 分视为重度。分值越高,则证明患者病情程度越严重。
1.5 统计学处理
采用SPSS25.0 软件进行统计学分析。计量资料以均数±标准差(±s)的形式表示,组间比较采用t检验,治疗前后比较采用配对t检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组治疗前年龄、BMI、PCOS 病程等资料比较
两组年龄、BMI、病程比较,差异均无统计学意义(P>0.05),具有可比性,见表1。
表1 两组治疗前年龄、BMI、PCOS 病程比较(±s)Tab 1 Comparison of age, BMI, and PCOS course between two groups before treatment(±s)

表1 两组治疗前年龄、BMI、PCOS 病程比较(±s)Tab 1 Comparison of age, BMI, and PCOS course between two groups before treatment(±s)
n组别对照组观察组30 30 t P年龄(岁)27.80±4.13 26.43±3.48 1.384 0.172 BMI(kg/m2)22.97±4.81 22.99±4.23-0.016 0.987病程(年)4.30±1.58 3.67±1.88 1.412 0.163
2.2 两组治疗前后临床证候积分比较
治疗前,两组证候积分比较,两组数据差异无统计学意义(P>0.05),具有可比性。治疗后,观察组证候积分低于治疗前及对照组,差异具有统计学意义(P<0.05),见表2。
表2 两组治疗前后证候积分比较(分,±s)Tab 2 Comparison of syndrome points between two groups before and after treatment(points,±s)
n t P组别对照组观察组30 30 3.085 9.022 0.004<0.001 t P治疗前19.90±6.39 22.40±6.89-1.494 0.141治疗后16.86±3.45 13.56±4.59 3.143 0.003
2.3 两组治疗前后性激素血清水平比较
两组治疗前卵泡刺激素、促黄体生成素、雌激素、睾酮、孕酮、催乳素水平比较,差异无统计学意义(P>0.05),具有可比性。治疗后,观察组患者FSH 水平高于对照组及治疗前(P<0.05),LH/FSH 低于对照组及治疗前(P<0.05),两组治疗前后LH、T 水平均不同程度降低(P<0.05),但两组间差异无统计学意义(P>0.05),两组患者治疗前后E2、P、RPL 水平比较,差异均无统计学意义(均P>0.05)。见表3、4。
表3 两组治疗前后FSH、LH、E2水平比较(±s)Tab 3 Comparison of serum levels of FSH、LH、E2 between two groups before and after treatment (±s)
FSH(mIU/mL)LH( mIU/mL)组别n E2(pg/mL)t P对照组观察组治疗前6.13±1.58 6.68±3.02-0.880 0.382治疗前12.81±4.74 12.54±3.81 0.243 0.809 t P 4.25 6.71治疗前53.34±15.35 52.31±27.48 0.178 0.859治疗后47.80±11.74 45.38±11.98 0.789 0.433治疗后8.54±4.58 7.26±2.28 1.396 0.170 30 30-0.867-2.076 0.393 0.047 t P治疗后6.52±2.16 7.61±1.12-2.436 0.018 t P<0.001<0.001 1.975 1.355 0.058 0.186
表4 两组治疗前后PRL、T、P、LH/FSH 水平比较(±s)Tab 4 Comparison of serum levels of PRL、T、P、LH/FSH between two groups before and after treatment(±s)

表4 两组治疗前后PRL、T、P、LH/FSH 水平比较(±s)Tab 4 Comparison of serum levels of PRL、T、P、LH/FSH between two groups before and after treatment(±s)
组别n T/(ng/mL)LH/FSH P/(ng/mL)治疗前0.48±0.84 0.36±0.32 0.730 0.468 PRL(ng/mL)治疗前15.42±6.39 17.67±10.92-0.975 t P 治疗前0.52±0.33 0.61±0.31-1.155治疗后0.34±0.16 0.31±0.12 0.990 0.326 t P 治疗后0.45±0.82 0.32±0.18 0.798 0.428 t P 治疗前2.21±1.07 2.03±0.59 0.806 0.424治疗后1.31±0.59 0.98±0.29 2.930 0.005 P对照组观察组30 30-1.318-0.470 0.198 0.642 2.900 5.226 t 0.007<0.001 t P治疗后18.22±9.79 18.64±6.32-0.196 0.334 0.845 0.253 0.644 0.661 0.524 0.514 4.21 8.96<0.001<0.001
2.4 口服葡萄糖耐量试验(OGTT) FPG、0.5 h PG、1 h PG、2 h PG、3 h PG 水平比较
治疗前,两组FPG、0.5 h PG、1 h PG、2 h PG、3 h PG 水平比较均无统计学意义(P>0.05),治疗后,观察组患者0.5 h PG 水平低于对照组及治疗前(均P<0.05),两组3 h PG 治疗后均低于治疗前(P<0.05),但组间差异无统计学意义(P>0.05),治疗后观察组FPG 水平低于对照组(P<0.05),但治疗前后两组FPG 水平差异无统计学意义(P>0.05)两组患者1 h PG、2 h PG 血清水平差异均无统计学意义(P>0.05)。见表5、6。
表5 两组FPG、0.5 h PG 水平比较(mmol/L,±s)Tab 5 Comparison of FPG, 0.5 h PG levels (mmol/L,±s)
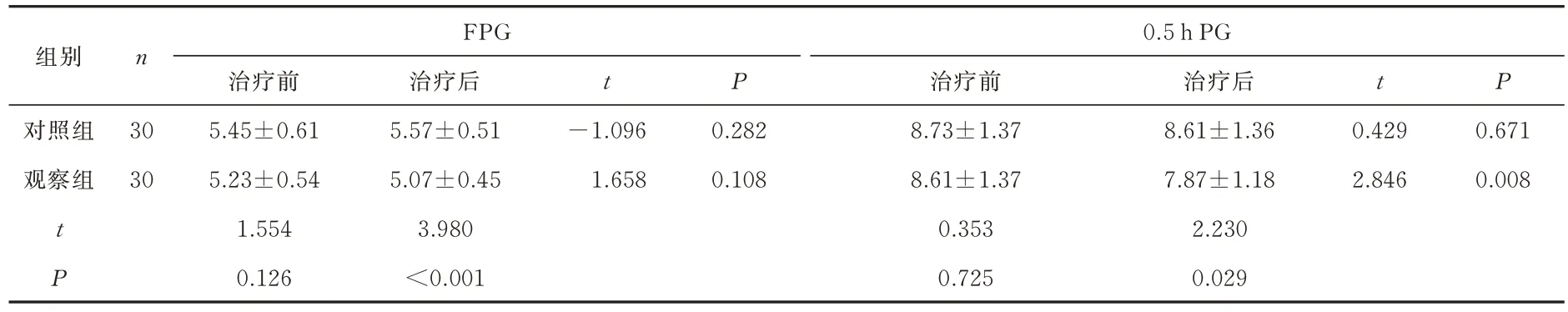
表5 两组FPG、0.5 h PG 水平比较(mmol/L,±s)Tab 5 Comparison of FPG, 0.5 h PG levels (mmol/L,±s)
FPG组别n 0.5 h PG治疗后5.57±0.51 5.07±0.45 3.980<0.001 t P t P对照组观察组30 30-1.096 1.658 0.282 0.108 t P治疗前5.45±0.61 5.23±0.54 1.554 0.126治疗前8.73±1.37 8.61±1.37 0.353 0.725治疗后8.61±1.36 7.87±1.18 2.230 0.029 0.429 2.846 0.671 0.008
表6 两组1 h PG、2 h PG、3 h PG 水平比较 (mmol/L,±s)Tab 6 Comparison of 1 h PG, 2 h PG, and 3 h PG levels (mmol/L,±s)

表6 两组1 h PG、2 h PG、3 h PG 水平比较 (mmol/L,±s)Tab 6 Comparison of 1 h PG, 2 h PG, and 3 h PG levels (mmol/L,±s)
1 h PG组别n 2 h PG 3 h PG t P对照组观察组治疗前8.95±2.42 8.61±2.29 0.552 0.583治疗前7.38±2.35 7.18±1.67 0.380 0.705 t P 1.059 2.604治疗前6.00±1.58 5.56±1.04 1.0700 0.287治疗后5.21±0.94 5.14±0.97 0.238 0.813治疗后6.99±1.84 6.27±1.31 1.730 0.088 30 30 1.849 2.560 0.075 0.016 t P治疗后8.12±2.07 7.50±1.67 1.278 0.206 t P 0.298 0.014 3.195 2.180 0.003 0.038
2.5 口服葡萄糖胰岛素释放试验(OGIRT) Fins、0.5 h Ins、1 h Ins、2 h Ins、3 h Ins 水平比较
治疗前,两组Fins、0.5 h Ins、1 h Ins、2 h Ins、3 h Ins 水平比较差异均无统计学意义(P>0.05)治疗后两组口服葡萄糖胰岛素释放试验各项均低于治疗前(P<0.05),但观察组改善程度高于对照组,差异具有统计学意义(P<0.05),见表7、8。
表7 两组FIns、0.5 h Ins 水平比较(μIU/mL,±s)Tab 7 Comparison of FIns, 0.5 h Ins levels(μIU/mL,±s)
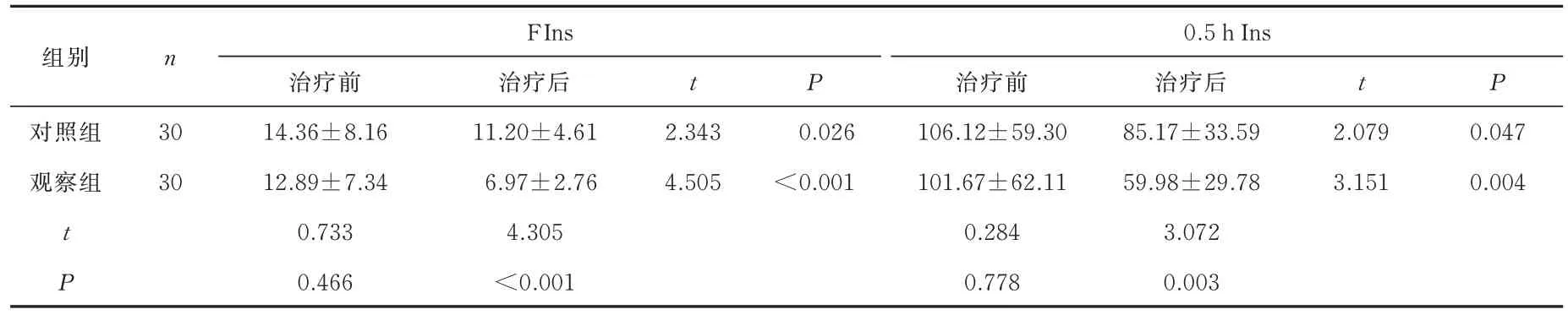
表7 两组FIns、0.5 h Ins 水平比较(μIU/mL,±s)Tab 7 Comparison of FIns, 0.5 h Ins levels(μIU/mL,±s)
FIns组别n 0.5 h Ins t对照组观察组治疗后11.20±4.61 6.97±2.76 4.305<0.001 P 治疗前106.12±59.30 101.67±62.11 0.284 0.778治疗后85.17±33.59 59.98±29.78 3.072 0.003 t 30 30 P 0.026<0.001 2.343 4.505 t P治疗前14.36±8.16 12.89±7.34 0.733 0.466 2.079 3.151 0.047 0.004
表8 两组1 h Ins、2 h Ins、3 h Ins 水平比较(μIU/mL,±s)Tab 8 Comparison of 1 h Ins, 2 h Ins , and 3 h Ins levels(μIU/mL,±s)
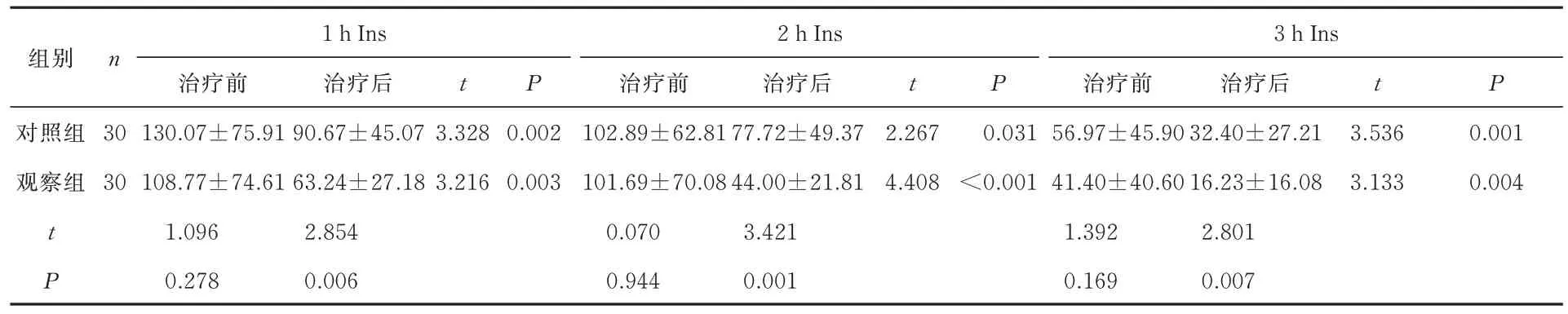
表8 两组1 h Ins、2 h Ins、3 h Ins 水平比较(μIU/mL,±s)Tab 8 Comparison of 1 h Ins, 2 h Ins , and 3 h Ins levels(μIU/mL,±s)
1 h Ins 2 h Ins组别n 3 h Ins t P对照组观察组治疗前130.07±75.91 108.77±74.61 1.096 0.278治疗前102.89±62.81 101.69±70.08 0.070 0.944 t P 2.267 4.408治疗前56.97±45.90 41.40±40.60 1.392 0.169治疗后32.40±27.21 16.23±16.08 2.801 0.007治疗后77.72±49.37 44.00±21.81 3.421 0.001 30 30 3.328 3.216 0.002 0.003 t P治疗后90.67±45.07 63.24±27.18 2.854 0.006 t P 0.031<0.001 3.536 3.133 0.001 0.004
2.6 两组患者治疗前后HOMA-IR、GLU-AUC、INS-AUC 比较。
治疗前,两组胰岛素抵抗指数、血胰岛素曲线下面积、血葡萄糖曲线下面积水平比较差异均无统计学意义(P>0.05)。治疗后,观察组胰岛素抵抗指数、血胰岛素曲线下面积均低于对照组及治疗前,差异具有统计学意义(P<0.05),治疗后观察组血葡萄糖曲线下面积GAUC(GLU)小于治疗前,但与对照组治疗后差异无统计学意义(P>0.05),见表9。
表9 HOMA-IR 、GLU-AUC、INS-AUC 水平比较 (±s)Tab 9 Comparison of HOMA-IR, GLU-AUC, INS-AUC levels (±s)
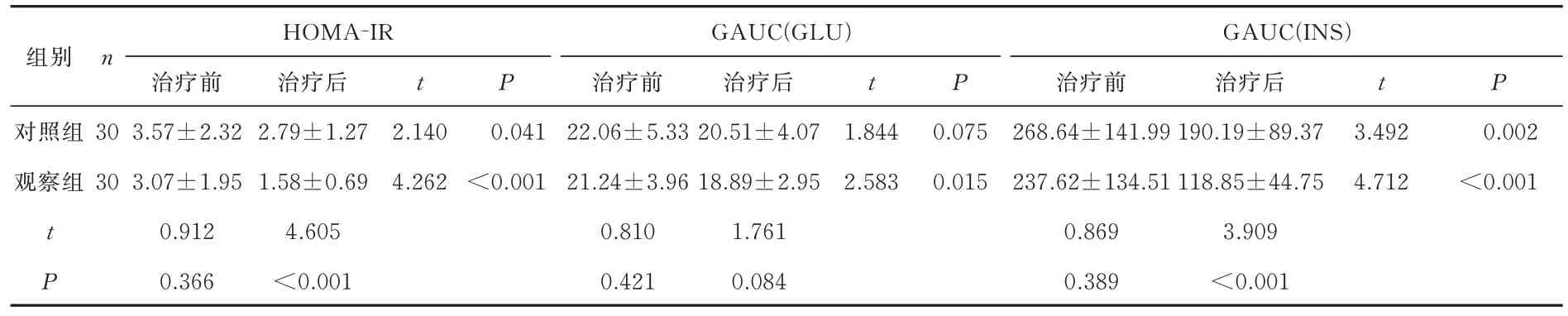
表9 HOMA-IR 、GLU-AUC、INS-AUC 水平比较 (±s)Tab 9 Comparison of HOMA-IR, GLU-AUC, INS-AUC levels (±s)
HOMA-IR GAUC(GLU)组别n GAUC(INS)t P对照组观察组治疗前3.57±2.32 3.07±1.95 0.912 0.366治疗前22.06±5.33 21.24±3.96 0.810 0.421 t P 1.844 2.583治疗前268.64±141.99 237.62±134.51 0.869 0.389治疗后190.19±89.37 118.85±44.75 3.909<0.001治疗后20.51±4.07 18.89±2.95 1.761 0.084 30 30 2.140 4.262 0.041<0.001 t P治疗后2.79±1.27 1.58±0.69 4.605<0.001 t P 0.075 0.015 3.492 4.712 0.002<0.001
3 讨论
多囊卵巢综合征作为高发于育龄期妇女的复杂性疾病,临床上常表现为稀发排卵或不排卵、月经稀发、高雄激素血症、高胰岛素血症。在PCOS 患者中,胰岛素抵抗(IR)促使机体产生代偿性高胰岛素血症,而较高的胰岛素水平可以增加黄体生成素(LH)诱导的雄激素产生并减少肝脏的性激素结合球蛋白的合成[8,9]。而PCOS 女性中过量雄激素会加重IR 并导致血清胰岛素水平代偿性增高,进一步增强卵巢膜细胞雄激素分泌[10-12]。IR 在PCOS 发病机制中起到关键作用,改善IR,提高胰岛素敏感性,对于治疗多囊卵巢综合征具有重大意义。临床上常采用胰岛素增敏剂联合抗雄激素药物来改善性激素、月经周期、高胰岛素血症、胰岛素抵抗、糖脂代谢以达到提高排卵率来促使月经周期恢复正常[13-16]。二甲双胍主要通过抑制肝脏葡萄糖的产生和增强胰岛素敏感性来发挥作用[17]。二甲双胍对胰岛素敏感性的改善已在患有多囊症的非糖尿病妇女中得到证实,二甲双胍也常在调整月经周期、促排卵治疗和降低雄激素水平中发挥相应的作用[13,18]。也有研究证明HOMA-IR 指数的变化与月经周期紊乱水平之间存在关系[19],多囊卵巢综合征患者的月经功能障碍更多的是与胰岛素抵抗的动态状态有关,而不是高雄激素血症[9]。但对于一些存在激素类药物、二甲双胍禁忌症或不耐受,如消化道反应较重的患者,寻找行之有效、副作用小的替代药物或疗法显得更尤为重要。中医没有多囊卵巢综合征病名,本病属于中医不孕、月经后期、闭经、癥瘕病范畴。女子月经的产生是天癸、气血、脏腑、经络共同作用于胞宫的结果。近年来中医将多囊卵巢综合征大致分成肾虚、血瘀、痰湿三种证型,肾虚是多囊卵巢综合征的根本病因病机,因此补肾法通常贯穿整个治疗的始终[20],而临床上卵巢增大、卵泡增多内膜增厚以及血糖血脂升高等症候均属于痰浊血瘀范畴,故采用补肾法为本兼以配合痰浊瘀血的治标之法。实验研究表明,补肾活血方、补肾化痰方,针灸均在治疗多囊卵巢综合征患者,改善子宫内膜环境、提升排卵率、改善糖脂代谢上整体疗效较好[21-24]。这与本此实验研究中观察组中医证候评分低于对照组及治疗前的结果相印证,本方由淫羊藿、菟丝子、紫石英、苍术、陈皮、法半夏、薏苡仁、茯苓、当归、白芍、川芎、桃仁、红花、香附、制枳壳等药组成,重用菟丝子、淫羊藿、紫石英等补肾药物,三者合用取其补肾养肝、补肾益精之功效,补而不峻,守而能走为君药;苍术、陈皮、法夏燥湿化痰、健脾和胃,薏苡仁、茯苓利水渗湿;川芎常与薏苡仁相配伍,薏苡仁味厚下沉制川芎上行之性,二者合用,增强通利之效;当归、白芍、桃仁、红花补血活血,活血而不动血;香附、制枳壳疏肝解郁,行气宽中。全方补肾健脾、利水燥湿、活血行气。针灸选取任脉、肾经、脾经、胃经、膀胱经等经穴为主穴,以补肾益精、调理冲任为治则,辅以燥湿除痰、活血化瘀,调节患者肾虚血瘀痰湿的本虚标实之证,表明针药联合方案能够显著降低肾虚血瘀型多囊卵巢综合征患者中医证候积分水平。
课题组前期进行了针药联合调控PI3K/AKT通路改善PCOS-IR 大鼠的机制研究,结果表明实验所用方剂联合针灸治疗作用于大鼠能够改善卵巢形态结构、有效改善PCOS-IR 大鼠胰岛素抵抗,改善性激素水平;针药联合能够显著上调PCOS-IR 大鼠卵巢组织中的p-PI3K、p-AKT、GLUT4 蛋白表达,提示其改善PCOS-IR 大鼠的作用机制可能与PI3K/ AKT 信号通路的转导功能的提高有关[25,26]。已有研究证明,PI3K/AKT 信号通路的障碍是导致外周组织出现胰岛素抵抗和2 型糖尿病发生发展的重要原因之一[27]。而OGTT、OGIRT、INS 等都是评估胰岛素敏感性的指标,在本次实验中HOMA-IR、INS、OGIRT 等糖脂代谢指标均不同程度降低,这也提示补肾活血方联合电针能够改善糖脂代谢,提高胰岛素敏感性。PCOS 患者常伴随内分泌紊乱的表现,临床常表现为多发卵泡、稀发排卵或不排卵,月经周期紊乱。LH 和FSH 都是由垂体前叶的促性腺细胞生产的,主要作用于卵巢,对卵泡细胞的生长、发育、成熟及排卵具有促进作用的的糖蛋白激素,而在PCOS 患者中LH 值较正常女性常显著增高,致使LH/FSH 上升[28]。已有研究证明补肾方药能够明显降低LH、T、LH/FSH 水平,其在纠正性激素紊乱方面的的明显效果已被证实[29,30],在本次研究中经过治疗后LH、T、LH/FSH的值均降低,FSH 略微升高,差异均具有统计学意义,与先前相关研究结果较为一致。
本研究结果显示,观察组可明显降低PCOS 患者血清LH、T、LH/FSH 水平,提高FSH 水平;0.5 h PG 和3 h PG 以 及OGIRT 各 项 均 降 低,同 时HOMA-IR、胰岛素曲线下面积和中医证候积分也均低于治疗前及对照组,说明本研究使用的中药方剂联合电针治疗能更明显的改善患者临床症状,提高临床疗效,在提高胰岛素敏感性、改善胰岛素抵抗、纠正内分泌紊乱方面确有其效,证候积分改善与胰岛素抵抗指数、性激素变化具有趋同性,但其作用机制仍待进一步研究。
作者贡献度说明:
徐昕、张楚楚、刘菏婧:研究设计:张楚楚、刘菏婧、徐昕:研究实施;张楚楚、刘菏婧、徐昕:数据收集及整理:张楚楚:论文撰写;刘菏婧、徐昕:论文订正;徐昕:审校。
所有作者声明不存在利益冲突关系。

