超声联合CT在急性胰腺炎诊断中的价值分析
曹莉 王婧 魏田华
(延安市中医医院,(1.超声医学科;(2.影像科,陕西 延安 716000)
急性胰腺炎作为临床常见的急腹症,存在起病较急、病情严重且变化速度较快等特点,据统计[1],轻度胰腺炎约占85%~95%,此类患者的预后较好,病程可在一周左右好转,且病死率较低;但重度胰腺炎占5%~15%左右,病情严重,病程较长,并发症及病死率较高,若未及时诊治,可危及患者生命。由此可见,早期选择合适的诊断在确定治疗方案、降低病死率、改善患者预后上具有重要作用。近些年,我国影像技术不断进步,超声、CT等检查被广泛应用于各类疾病的诊断中,前者可通过加压探测法显示出患者机体结构,有助于医生观察组织的具体位置及形态等;而后者存在分辨率高、无创、检查费用较低等优势,尤其适用于全身系统的检查[2]。有研究[3]指出,两种检查联合诊断急性胰腺炎的效果更好,可有效减少误诊漏诊的发生,为后续诊治活动提供指导。本文就此进行分析,现报告如下。
1 资料与方法
1.1一般资料 选择2021年1月至2022年12月我院收治的疑似急性胰腺炎患者100例,其中男42例,女58例;年龄31~72岁,平均(51.46±3.28)岁;病程16~32 h,平均(24.51±2.87)h;文化水平:初中至以下38例,高中41例,大专至以上21例。入组标准:患者及亲属均签订同意书;听力及语言表达能力正常;病历资料完整,并无缺项。排除标准:精神疾病、意识障碍或者沟通障碍者;既往接受心脏手术或者机体存在金属支架者;妊娠或者哺乳期女性;拒绝超声或者CT检查;对碘试剂过敏。
1.2方法 所有患者均进行超声和CT检查。超声检查:仪器是彩色多普勒超声诊断仪(三星WS80),检查前要求患者空腹,调整探头频率4.0 MHz,对患者腹部、腰部及背部进行检查,重点观察其腹部积液、胰腺大小及形态特征、内部回声等情况。CT检查:选择64排螺旋CT机(西门子SOMATOM Definition AS 64排CT),检查前要求患者空腹,首先开展平扫,调整相关参数:管电流200 mA,螺距1.1,层厚10 mm,管电压120 KV,胰腺区层厚5 mm,从患者肝顶部至肾脏下极进行探查,必要时可扩大至渗液消失位置。对怀疑有坏死性胰腺炎的患者从肘静脉注入碘海醇对比剂(80 mL),速度控制在2.5 ml/s,扫描完成后对原始图像进行数据重建,层厚及层间距均调整为1 mm。
1.3观察指标 将化验结果作为参照标准,观察超声及CT的检查结果,统计阳性及阴性的检出率,并计算准确性、灵敏度及特异度。假设真阳性=a,假阴性=s,真阴性=d,假阳性=f,灵敏度=a/(a+s),特异度=d/(d+f),准确性=(a+d)/100×100.00%。

2 结 果
2.1不同检查的结果分析 化验检查结果中检出阳性90例,阴性10例;超声检查结果中阳性79例,阴性21例;CT检查结果中阳性78例,阴性22例;超声+CT检出阳性85例,阴性15例。超声+CT的准确性、灵敏度及特异度均较单一超声、CT更高(P<0.05)。见表1。
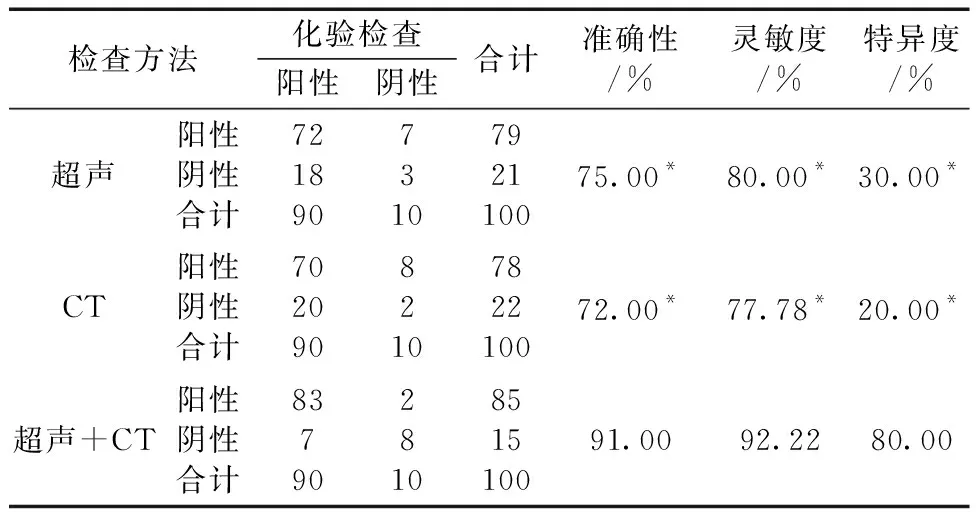
表1 不同检查的结果分析
2.2图像特征 超声图像上看到,阳性患者的胰腺体积呈现弥漫性扩大,且水肿时显示均匀低回声,胰腺周边存在些许液性暗区,而粗大强回声则表示坏死及出血;从CT图像上看,阳性患者的胰腺体积轻度扩大,密度正常或者减低,质地均匀或不均匀,边缘粗糙,无低密度液化坏死区,但部分存在胰周积液现象,CT增强图像上发现质地均匀强化,无坏死区;严重者不仅胰腺呈现弥漫性肿大,同时存在质地不均、液化、蜂窝状低密度区,边缘模糊,胰周围脂肪间隙消失,增强扫描坏死液化区无强化。
3 讨 论
超声作为临床诊断肠道疾病的常见检查方式,属于非侵入性检查,存在操作简便、经济有效、运用灵活的优势,可对患者进行大范围及多角度的探查,并不会受到角度及区域的限制,将其运用于急性胰腺炎的诊断中,可显示出患者具体的胰腺形态、胰周液体聚集与回声情况,还可通过检查有无胆管扩张、胆道结石来判断胆源性胰腺炎[4]。但超声检查仍存在一定缺陷,检查期间容易受到患者脂肪组织或者胃肠道气体的干扰,尤其是针对肥胖、胃肠道积气扩张严重等患者,极易导致检查结果出现偏差[5]。而CT检查属于侵入性检查,探查期间主要通过X线不同能量照射机体组织,从而得到不同位置的CT值,加上后期图像处理,从各方位对患者进行检查,最终保证图像清晰[6]。针对急性胰腺炎,通过CT检查能清楚看到患者胰腺与周边组织结构,在判断胰腺组织坏死上具有重要意义。此外,增强CT在展示胰腺小范围坏死或者出血上的敏感度更高,并通过腹主动脉同层扫描动态触发,最后得到精准的时相图像[7]。但CT检查同时存在X线辐射、对比剂不良反应等缺点,不适用于孕妇与儿童的检查中[8]。由此可见,超声+CT联合诊断的准确性更高,可成为判断急性胰腺炎的重要方式。
本文结果显示,化验结果中检出阳性90例,阴性10例;而超声检查结果中阳性79例,阴性21例;CT检查结果中阳性78例,阴性22例;超声+CT检出阳性85例,阴性15例;超声+CT的准确性、灵敏度及特异度均较单一超声、CT更高(P<0.05),证实超声+CT的准确性、灵敏度及特异度更高,可准确判断疾病,从而为患者后续治疗提供依据。通过分析发现,CT检查过程中能够清楚展现出患者机体内微小病变,且不会受到患者腹壁脂肪、肠腔积液等因素的干扰,有效弥补了超声检查的缺点,有效提升了胰腺病变的检出率,加上动静脉增强检查,可展现胰腺液化与出血灶情况,同时看到病变与周边组织的关系,使得血管显示更加清楚,为临床准确鉴别提供参考[9]。因此,超声+CT联合的诊断价值更高,可成为临床诊断急性胰腺炎的主要方式,为后续治疗提供依据,值得临床推广使用。

