麻醉苏醒期护理在腹部手术全身麻醉患者中的应用观察
李婧
摘要:目的 分析麻醉苏醒期护理在腹部手术全身麻醉患者中的应用效果。方法 选取2021年12月~2022年12月我院收治的60例腹部手术全身麻醉患者为研究对象,随机分为对照组及观察组,每组30例。对照组应用常规护理,观察组应用麻醉苏醒期护理,比较两组苏醒期躁动发生情况、心率、血压、不良事件发生情况和护理满意度。结果 观察组苏醒期躁动总发生率为10.00%,显著低于对照组的33.33%(P<0.05);麻醉后,观察组心率、舒张压和收缩压均显著低于对照组(P<0.05);观察组不良事件总发生率为3.33%,显著低于对照组的20.00%(P<0.05);观察组护理总满意率为93.33%,显著高于对照组的73.33%(P<0.05)。结论 麻醉苏醒期护理应用于腹部手术全身麻醉患者的护理效果较好,可有效控制苏醒期躁动的发生,调节血压、心率指标,降低不良反应发生率,且护理满意度较高,临床价值较为显著。
关键词:腹部手术;全身麻醉;麻醉苏醒期;躁动;血压
通常,腹部手术会对患者产生较大的创伤,且腹腔內的一系列手术操作容易干扰机体各脏器,使得全身麻醉后的手术患者在苏醒阶段出现躁动的可能性较大,表现为兴奋、无意识乱动等,会进一步提高不良事件的发生率[1~2]。同时,研究指出,苏醒期躁动会对患者产生诸多不良影响,如血压增高、心率加快等,将直接影响机体血流动力学的稳定性,无意识乱动的行为则可能会牵扯到导管,致使其脱落,影响患者预后。苏醒期躁动的发生直接阻碍了临床治疗及护理工作的顺利进行,降低治疗效率[3~4]。因此,为了确保患者术后恢复安全、有效,有必要在其苏醒阶段施展科学、合理的护理干预,控制各种意外的伤害。本研究旨在分析麻醉苏醒期护理对腹部手术全身麻醉患者的影响。
1资料与方法
1.1 一般资料
选取2021年12月~2022年12月我院收治的60例腹部手术全身麻醉患者为研究对象,随机分为对照组及观察组,每组30例。对照组年龄40~65岁,平均(59.36±5.28)岁;男18例,女12例;麻醉时间3~6 h,平均(4.52±1.02) h。观察组年龄42~64岁,平均(59.48±5.34)岁;男17例,女13例;麻醉时间3~6 h,平均(4.62±1.03)h。两组一般资料比较无显著性差异(P>0.05),具有可比性。
纳入标准:有腹部手术指征,选择全身麻醉;美国麻醉医师协会ASA分级II~III;对本研究知情,签署《知情同意书》。
排除标准:精神异常;孕妇;病例资料留存不完整。
1.2 方法
1.2.1 对照组应用常规护理
术前访视,为患者介绍手术,并答疑解惑;协助麻醉医生顺利完成麻醉,对患者情况加强观察;术后观察患者苏醒情况。
1.2.2 观察组应用麻醉苏醒期护理
(1)术前宣教配合心理干预:手术前1 d,责任医护团队深入病房访视患者,护士要配合医生向患者介绍手术。医患进行有效沟通,医护人员重点解释使用全身麻醉的原因、麻醉原理、麻醉时间和麻醉开展过程中患者可能出现的异常感官感受等;提前向患者说明术后留置导尿管以及其他导管的特点,使其做好心理准备;关注患者情绪变化,实施有效的评估,耐心倾听患者的疑惑或顾虑,并耐心安抚,做好心理疏导。梳理患者负性情绪,对恐惧者可提前说明喉罩、插管等操作的流程,避免其产生恐惧心理。
(2)术毕,护理人员对患者进行舒适护理:腹部手术操作均完成后,患者尚未苏醒,仍需维持平卧体位。护士需注意观察患者神经与大血管是否受压,若出现受压及时处理,改善患者舒适性;维护患者呼吸道的通畅性;保持约束带的松紧度适宜;观察患者四肢血运情况;观察患者意识变化、体征变化等,随时注意苏醒进展情况;患者苏醒后,要求1名家属陪伴在侧,予以患者心理支持。
(3)镇痛管理:麻醉苏醒后,药效会慢慢消退,此时手术切口部位的疼痛感受会越发强烈。为了避免患者因此产生严重的躁动问题,需要按照实际情况开展针对性的镇痛管理,包括转移注意力、安慰鼓励、疼痛知识讲解及必要的药物镇痛,保证疼痛在患者耐受范围内。
(4)加强动脉血气分析:结合既往经验发现,全身麻醉者术后常发生上呼吸道梗阻或通气不足。护士需要加强动脉血气分析,一旦发现上述问题需及时告知医生进行处理,同时要持续开展舒适护理干预。
1.3 观察指标
(1)比较两组苏醒期躁动发生情况:采取0~3分评分法,分数越高表示躁动越严重,统计发生率。(2)比较两组心率、血压。(3)比较两组不良事件发生情况。(4)比较两组护理满意度:采用自制问卷调查,满意≥90分,一般满意60~90分,不满意<60分。总满意=满意+一般满意。
1.4 统计学方法
数据处理采用SPSS 19.0统计学软件,计量资料以(±s)表示,采用t检验,计数资料用比率表示,采用χ2检验,P<0.05为差异具有统计学意义。
2结果
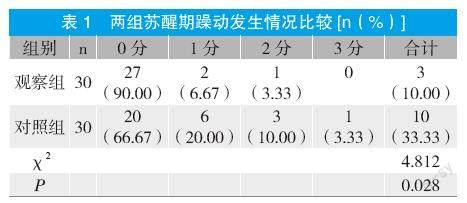
2.1 两组苏醒期躁动发生情况比较
观察组苏醒期躁动总发生率为10.00%,显著低于对照组的33.33%(P<0.05)。见表1。
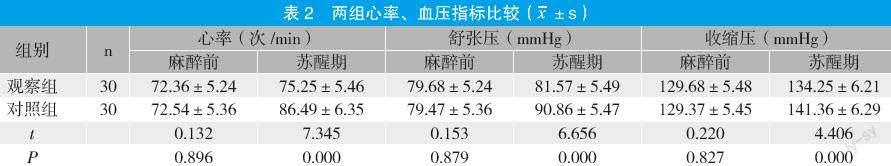
2.2 两组心率、血压指标比较
麻醉后,观察组心率、舒张压和收缩压均显著低于对照组(P<0.05)。见表2。
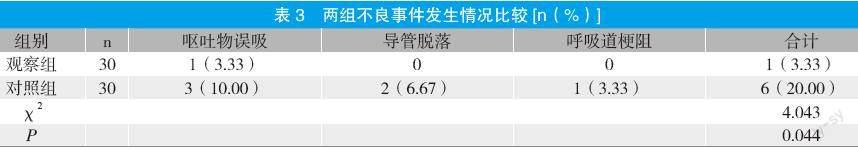
2.3 两组不良事件发生情况比较
观察组不良事件总发生率为3.33%,显著低于对照组的20.00%,两组比较差异具有统计学意义(P<0.05)。见表3。
2.4 两组护理满意度比较
观察组护理总满意率为93.33%,显著高于对照组的73.33%(P<0.05)。见表4。
3讨论
术后,全身麻醉腹部手术者易受到苏醒期躁动影响。研究表明,一旦发生躁动,患者器官系统并发症的发生风险将会显著提高。当存在高血压病或合并心肺功能不全等问题时,患者容易受躁动影响发生心血管病变[5~6]。腹部手术治疗后,通常需要留置引流管。若引流管未得到合理的护理,将会成为一项重要的刺激因素,若患者同时受到伤口疼痛的刺激、麻醉药物残留的感官影响,很可能导致患者发生反射性反抗现象。大部分患者对术后潜在的风险知之甚少,缺乏对自护相关知识的了解,容易阻碍术后恢复进程。常规护理重在协助临床工作顺利、安全进行,在控制苏醒期躁动方面的效果并不理想。对于全身麻醉的腹部手术患者,要想稳定其血压和心率等体征,尽量减少躁动,有必要加强麻醉苏醒阶段的护理干预。
本研究结果显示,观察组苏醒期躁动总发生率为10.00%,显著低于对照组的33.33%(P<0.05);麻醉后,观察组心率、舒张压和收缩压均显著低于对照组(P<0.05);观察组不良事件总发生率为3.33%,显著低于对照组的20.00%(P<0.05);观察组护理总满意率为93.33%,显著高于对照组的73.33%(P<0.05)。麻醉苏醒期护理在落实之后可以更好地稳定患者的体征,这在控制躁动发生率、预防不良事件和改善手术预后等多方面皆发挥了较为突出的效用。
手术开展前,医护人员应围绕全身麻醉的特点为患者进行针对性的健康宣教,让患者对全身麻醉实施之后所产生的影响有所了解;同时将术后留置导管等操作提前告知,让患者有一定的心理准备,避免对陌生操作感到恐惧。术前应对患者进行安慰鼓励和情绪梳理,帮助患者以稳定、积极的心态接受手术及麻醉。手术操作结束后的麻醉苏醒期,要注意重点开展舒适护理、镇痛管理以及动脉血气分析,通过一系列的护理干预手段,尽可能多地消除影响躁动的危险因素。苏醒期躁动是麻醉后的一种并发症,是影响手术安全及最终效果的关键性因素。例如,麻醉药物及肌松药物还未完全消退时,对呼吸仍有一定抑制作用,而受到下颌松弛或者舌后坠影响,患者有较高的呼吸道梗阻危险。麻醉苏醒期护理开展过程中应重视此类患者,实施密切的观察护理,及早、有效地处理各种躁动危险诱因。疼痛管理主要是基于麻醉药效逐渐消失后,疼痛感觉逐渐明显,剧烈的疼痛会产生较大的体征波动,并成为诱发躁动的重要原因。在护理全程始终贯穿舒适护理,可进一步去除影响患者舒适性的相关因素,对减少躁动也有一定幫助。通过麻醉苏醒期护理,护士可以加强防范各种不良事件,提升患者护理满意度。
综上所述,麻醉苏醒期护理应用于腹部手术全身麻醉患者的护理效果较好,可有效控制苏醒期躁动的发生,调节血压、心率指标,降低不良反应发生率,且护理满意度较高。
参考文献
[1] 范晓娜,廖云莉,梁彩珍,等.基于循证证据的针对性护理对手术室护理质量及患者麻醉苏醒期躁动发生的影响[J].中国医学创新,2020,17(2):67-71.
[2] 王燕.手术室麻醉苏醒护理对腹部全麻手术患者苏醒期躁动的影响分析[J].中国医药指南,2020,18(17):283-284.
[3] 马庆.麻醉苏醒护理对手术室腹部手术患者全麻苏醒期躁动情况及术后生活质量的影响研究[J].中国农村卫生,2020,12(10):62.
[4] 赵娜.手术室麻醉苏醒护理减少腹部手术患者全麻苏醒期躁动的临床效果[J].心理月刊,2020,15(14):112.
[5] 朱晓瑜.手术室麻醉苏醒护理对减少腹部手术患者全麻苏醒期躁动的临床效果[J].中国冶金工业医学杂志,2021,38(4):479-480.
[6] 李怡,刘晶,张唯怡.麻醉苏醒护理联合保温护理对全麻手术患者术中应激反应及苏醒期躁动的影响[J].黑龙江医学,2020,44(1):133-135.

