鼻内镜下低温等离子切除术对鼾症患儿临床症状的影响及安全性分析
曹文慧,高英英,雷永超,黄亦男
(南通市海门区人民医院耳鼻咽喉科,江苏 南通 226112)
鼾症主要是由于扁桃体/腺样体肥大所引起,属于一类儿童常见病,且由于患儿鼻咽腔较为狭窄,发病后多对其睡眠、呼吸产生不同程度的影响。目前临床多应用常规扁桃体剥离术联合鼻内镜下腺样体吸切术治疗鼾症患儿,可切除病灶,解除患儿呼吸道梗阻,改善其临床症状,但该手术创伤相对较大,易损伤患儿咽缩肌或深部血管,患儿术后多可出现不同程度的疼痛[1]。鼻内镜下低温等离子刀扁桃体、腺样体切除术是一类新型手术切割方式,主要通过使用双极低温射频产生的能量来破坏细胞之间的分子结合键,将靶组织中的细胞进行水解,起到组织凝固坏死的作用,同时还可避免损伤患儿周围正常组织,创伤较小[2]。基于此,本研究旨在探讨鼻内镜下低温等离子切除术对鼾症患儿的睡眠状态、氧化应激指标的影响,现报道如下。
1 资料与方法
1.1 一般资料选取南通市海门区人民医院在2020 年2月至2022 年11 月期间所收治的100 例鼾症患儿作为研究对象,并以随机数字表法将上述患儿分为对照组(50例)与观察组(50 例)。对照组中男患儿29 例,女患儿21 例;年龄5~16 岁,平均(7.32±1.02)岁;病程2 个月~7 年,平均(3.60±0.10)年;腺样体肥大程度[3]:Ⅱ度肥大22 例,Ⅲ度肥大14 例,Ⅳ度肥大14 例。观察组中男患儿30 例,女患儿20 例;年龄4~15 岁,平均(7.30±1.05)岁;病程3 个月~6 年,平均(3.58±0.09)年;腺样体肥大程度:Ⅱ度肥大21 例,Ⅲ度肥大16 例,Ⅳ度肥大13 例。两组患儿一般资料比较,差异无统计学意义(P>0.05),组间可比。纳入标准:符合《睡眠医学》[4]中鼾症的相关标准;腺样体肥大程度≥Ⅱ度;有明显手术指征。排除标准:严重鼻中隔偏曲所致呼吸不畅;因肥胖、鼻息肉、喉部及气管疾病等因素所致呼吸不畅;合并有变应性鼻炎、慢性鼻-鼻窦炎、支气管哮喘、分泌性中耳炎等疾病;小颌、颅面部等相关先天性畸形。研究经院内医学伦理委员会批准,患儿法定监护人已签署知情同意书。
1.2 手术方法协助患儿取仰卧位,全身麻醉,充分暴露患儿口咽部,给予对照组患儿常规扁桃体剥离术联合鼻内镜下腺样体吸切术治疗,沿腭舌弓切开黏膜,分离扁桃体被膜直至下极,圈套器(威海维心医疗设备有限公司,型号:WXSK-15)圈住扁桃体后将其切除,并采取相关止血措施,后拉出患儿软腭,将鼻咽腔充分暴露,通过鼻窥内镜(KARL STORZ SE &Co.KG,型号:7230AA)、手术动力系统(美敦力上海管理有限公司,型号:XPS Nexus)吸切除患儿腺样体病灶,压迫止血或给予电凝止血。观察组患儿实施鼻内镜下低温等离子扁桃体、腺样体切除术,使用等离子体多功能手术刀头(西安外科医学科技有限公司,型号:DQG-E5045-A130)通过低温等离子耳鼻喉手术系统辅助手术,切割采用7 档能量,止血则采用3 档能量,温度控制在40 ℃~70 ℃,沿腭咽弓切开黏膜后逐层切割至扁桃体外侧,充分暴露扁桃体周围间隙,自被膜至肌层逐层切割扁桃体,后经患儿口腔将鼻内窥镜置入,采用低温等离子刀切割腺样体,并消融至筋膜层,同时进行低温止血,术毕。
1.3 观察指标①围术期指标,比较两组患儿手术、住院、饮食恢复时间。②睡眠状况,通过多导睡眠监测仪(湖南万脉医疗科技有限公司,型号:SF-A9)检测两组患儿术前、术后7 d 呼吸紊乱指数(AHI)、最低血氧饱和度、平均血氧饱和度水平。③疼痛程度,通过视觉模拟量表(VAS)疼痛评分[5]评估两组患儿术后1、3、7 d 的疼痛程度,分值范围为0~10 分,分值越高则疼痛越重。④创伤应激指标,采集两组患儿术前、术后3 d 空腹静脉血3 mL,离心(离心时间10 min、离心转速3 000 r/min)留取血清,使用酶联免疫吸附法检测血清皮质醇(Cor)、前列腺素E2(PGE2)、超氧化物歧化酶(SOD)水平。
1.4 统计学方法采用SPSS 22.0 统计学软件分析数据,经K-S 检验证实计量资料符合正态分布,以()表示,行t检验,多时间点计量资料比较,采用重复测量方差分析,两两比较采用SNK-q检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患儿围术期指标比较观察组患儿手术时间、住院时间及饮食恢复时间均短于对照组,差异均有统计学意义(均P<0.05),见表1。
表1 两组患儿围术期指标比较()

表1 两组患儿围术期指标比较()
2.2 两组患儿睡眠状况比较与术前比,术后7 d 两组患儿AHI 水平降低,观察组低于对照组,最低血氧饱和度、平均血氧饱和度均升高,观察组高于对照组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患儿睡眠状况比较()
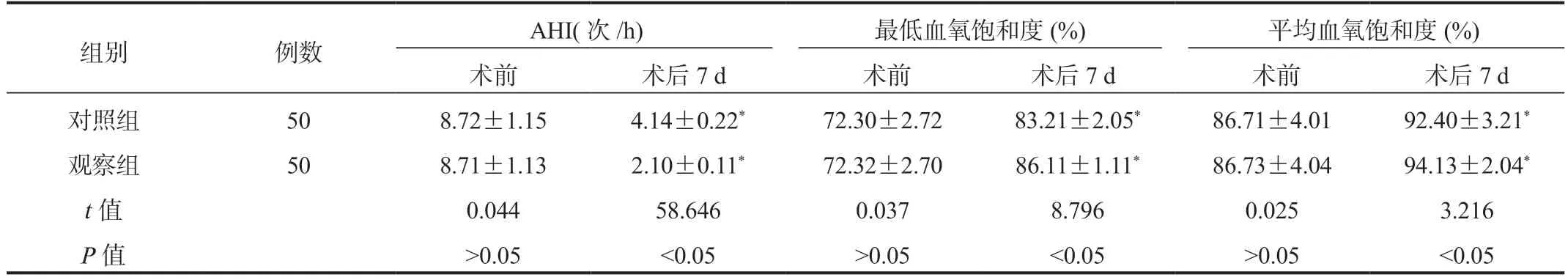
表2 两组患儿睡眠状况比较()
注:与术前比,*P<0.05。AHI:呼吸紊乱指数。
2.3 两组患儿疼痛程度比较与术后1 d 比,术后3、7 d两组患儿VAS 疼痛评分均降低,且术后3、7 d 观察组均低于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患儿疼痛程度比较(分,)
注:与术后1 d 比,#P<0.05;与术后3 d 比,△P<0.05。VAS:视觉模拟量表。
2.4 两组患儿应激指标水平比较与术前比,术后3 d两组患儿血清Cor、PGE2水平均升高,但观察组低于对照组,血清SOD 水平均降低,但观察组高于对照组,差异均有统计学意义(均P<0.05),见表4。
表4 两组患儿应激指标水平比较()

表4 两组患儿应激指标水平比较()
注:与术前比,*P<0.05。Cor:皮质醇;PGE2:前列腺素E2;SOD:超氧化物歧化酶。
3 讨论
鼾症是一类较为常见的疾病,多以鼻塞、睡眠打鼾为主要临床表现,临床上多以扁桃体剥离术联合鼻内镜下腺样体吸切术作为常用治疗方式,可有效切除病变组织,但手术过程中可能损伤其病灶周围正常组织,影响其病情恢复[6]。
鼻内镜下低温等离子切除术可在相对低温的环境下进行手术操作,防止手术操作对病灶周围正常组织的不必要创伤,改善患儿鼻腔狭窄状况,有效缩短手术时间,促进其病情恢复[7]。AHI 多用于反映机体处于睡眠状态时每小时呼吸暂停与低通气的平均次数,由于鼾症患儿发病后通气功能会受到不同程度的影响,其出现呼吸道梗阻现象,则AHI 水平呈异常升高状态,此时表示患儿睡眠状况欠佳。另外,患儿发病后出现呼吸道梗阻情况,会导致患儿体内氧气供给不足,使其呈现不同程度的缺氧状态,其最低血氧饱和度、平均血氧饱和度均降低,对其睡眠质量造成影响。扁桃体剥离术联合鼻内镜下腺样体吸切术虽可缓解患儿缺氧、打鼾等症状,但无法保证患儿鼻腔绝对通畅,仍存在部分患儿睡眠状况受到影响情况。鼻内镜下低温等离子切除术有着切割、止血一体化的优势,对组织的热损伤程度较小,可彻底切除患儿腺样体,消除患儿缺氧及影响睡眠的相关因素,更有助于患儿后续恢复,改善其睡眠状况[8]。本研究结果显示,观察组患儿手术时间、住院时间及饮食恢复时间均短于对照组;术后7 d 观察组患儿AHI 低于对照组,最低血氧饱和度和平均血氧饱和度均高于对照组,表示鼾症患儿应用鼻内镜下低温等离子切除术可有效缩短手术、住院时间及饮食恢复时间,改善其睡眠状况。
由于手术操作均存在一定的创伤,且患儿年龄均相对偏小,耐受程度较低,术后均存在不同程度的疼痛感,还可造成患儿出现不同程度的创伤应激反应。Cor 是机体中一类主要的抗压力应激激素,当机体出现创伤应激反应时,该水平可呈升高趋势;PGE2存在扩张小血管、增加血管通透性的作用,可与其他细胞因子通过协同作用加重机体创伤应激反应;SOD 属于一类氧自由基清除剂,可将组织及细胞内过度生成的氧自由基进行有效清除,但在机体出现创伤应激反应时,SOD 可被大幅度消耗,故该指标可反映机体创伤应激严重程度。鼻内镜下低温等离子切除术主要通过双击低温射频产生相关能量,并破坏细胞分子的结合,水解靶组织中的细胞,促进组织的凝固性坏死,同时可在病灶周边形成等离子薄层,对病灶组织逐层进行切割,降低对机体其他正常组织的损伤程度,进而减轻机体创伤应激反应,缓解术后疼痛[9-10]。本研究结果显示,术后3、7 d 观察组患儿VAS 疼痛评分及血清Cor、PGE2水平均低于对照组,血清SOD 水平高于对照组,表示鼾症患儿应用鼻内镜下低温等离子切除术可有效减轻疼痛程度及应激反应,利于患儿病情恢复。
综上,鼾症患儿应用鼻内镜下低温等离子切除术可有效缩短手术时间、住院时间及饮食恢复时间,改善其睡眠状况,减轻疼痛程度及应激反应,利于患儿病情恢复,值得临床推广与应用。

