全身麻醉腹腔镜手术患儿发生苏醒期躁动的危险因素
钟程,陈柳
江西省萍乡市妇幼保健院 (江西 萍乡 337000)
全身麻醉为小儿患者行腹腔镜手术的主要麻醉方式,可有效缓解患儿的疼痛感,提高患儿对手术的配合度,但因患儿身体发育不成熟,心理较脆弱,术后苏醒期躁动发生风险较高,会增加手术风险,影响患儿预后[1]。苏醒期躁动是一种行为与意识无法统一的精神状态[2],患儿表现为语无伦次、哭闹、四肢乱动,甚至可出现颅内压升高、心率加快等症状,严重威胁患儿的生命健康[3]。积极明确该类患儿发生苏醒期躁动的危险因素对于临床预防苏醒期躁动的发生具有重要意义。基于此,本研究探讨全身麻醉腹腔镜手术患儿发生苏醒期躁动的危险因素,现报道如下。
1 对象与方法
1.1 研究对象
选取2021 年1 月至2022 年8 月我院收治的80 例全身麻醉腹腔镜手术患儿。本研究经医院医学伦理委员会批准[2021 审(086)号],患儿家长均签知情同意书。
纳入标准:采取全身麻醉腹腔镜手术治疗;美国麻醉师协会分级[4]为Ⅰ~Ⅱ级;患儿家长可正常沟通,有读写能力。排除标准:先天性心脏病;对所用麻醉药物过敏;合并神经性疾病;存在智力缺陷。
1.2 方法
采用苏醒期躁动评级[5]评估患儿的苏醒期躁动发生情况:1 级,睡眠,无法唤醒;2 级,清醒,安静;3 级,易激惹,哭闹;4 级,哭闹不休;5 级,定向障碍,严重烦躁。其中,≥4 级为发生苏醒期躁动。
根据苏醒期躁动发生情况,将80 例患儿分为发生组和未发生组。收集两组一般资料,包括性别(男、女)、年龄、体质量指数、手术时间、手术类型(胃肠手术、扁桃体切除术、泌尿手术)、留置导尿管情况(有、无)、术后疼痛情况(采用视觉模拟评分法[6]评估术后疼痛情况,总分10 分,≥4 分为有术后疼痛)。
1.3 观察指标
比较两组一般资料,并分析全身麻醉腹腔镜手术患儿发生苏醒期躁动的危险因素。
1.4 统计学处理
采用SPSS 25.0 统计软件进行数据分析。计量资料以±s 表示,采用t检验。计数资料以率表示,采用χ2检验。危险因素采用Logistic回归分析。P<0.05 为差异有统计学意义。
2 结果
2.1 苏醒期躁动发生情况
80 例患儿中31 例发生苏醒期躁动,49 例未发生苏醒期躁动。
2.2 单因素分析
两组年龄、留置导尿管情况、术后疼痛情况比较,差异有统计学意义(P<0.05),见表1。
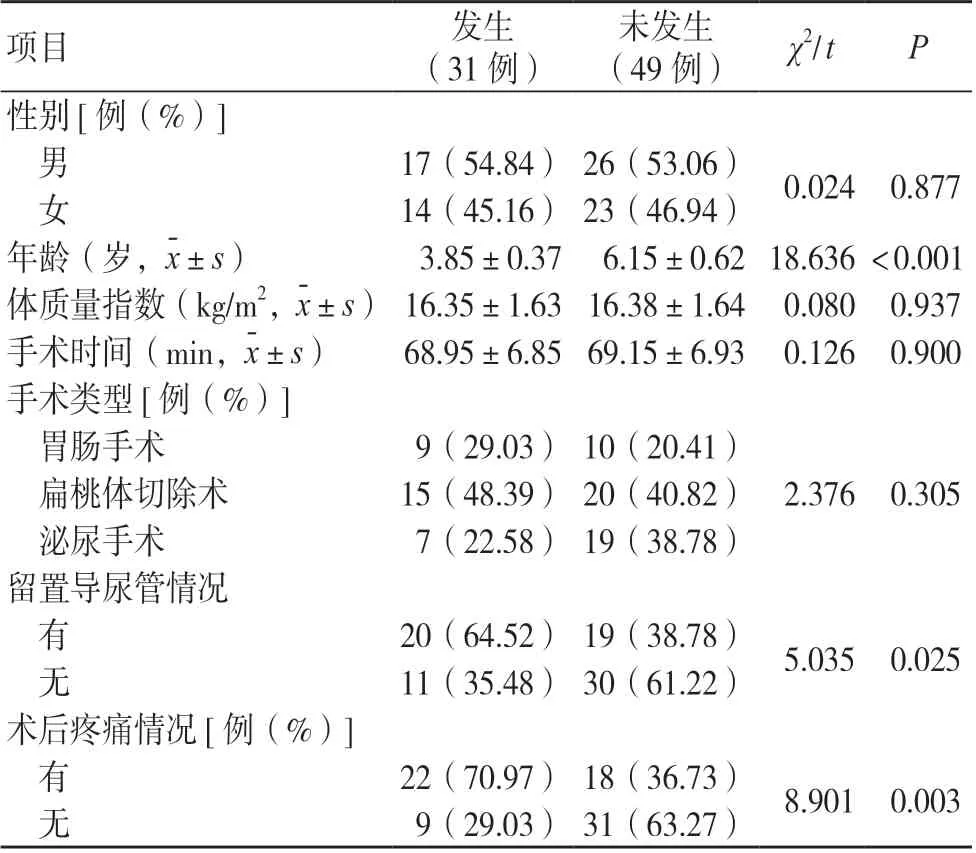
表1 全身麻醉腹腔镜手术患儿发生苏醒期躁动的危险因素单因素分析
2.3 Logistic 回归分析
将全身麻醉腹腔镜手术患儿苏醒期躁动发生情况作为因变量(发生=1,未发生=0),将表1 中比较差异有统计学意义的因素作为自变量(自变量赋值说明见表2),经Logistic回归分析显示,年龄较大是全身麻醉腹腔镜手术患儿发生苏醒期躁动的保护因素(OR<1,P<0.05),留置导尿管、术后疼痛则是危险因素(OR>1,P<0.05),见表3。

表2 自变量赋值说明
3 讨论
苏醒期躁动会导致全身麻醉腹腔镜手术患儿出现剧烈的躯体挣扎、哭闹、血压升高等症状,如不尽早干预,会导致意外伤害发生,影响患儿的术后康复进度。黄丹辉等[7]研究结果显示,全身麻醉腹腔镜手术患儿苏醒期躁动的发生率为40.50%。本研究结果显示,80 例患儿中31 例发生苏醒期躁动,发生率为38.75%,与上述研究结果相似,进一步说明该类患儿苏醒期躁动的发生率较高,临床需积极明确其发生苏醒期躁动的危险因素,以便采取针对性预防措施。
本研究经Logistic回归分析显示,年龄较大是全身麻醉腹腔镜手术患儿发生苏醒期躁动的保护因素(OR<1,P<0.05),留置导尿管、术后疼痛则是危险因素(OR<1,P<0.05)。逐一分析如下。(1)年龄:年龄较小的患儿身体和心理发育成熟度较低,对疼痛的耐受度较差,面对轻微的疼痛也会出现哭闹、不安等躁动行为,且该类患儿对手术、麻醉等外界刺激的适应性较差,术后苏醒期更易发生躁动[8];因此,术后护理人员可叮嘱患儿家长全程陪伴在患儿身边,确保患儿苏醒后第一时间看见家长,以避免患儿情绪过激,引发躁动;患儿家长可积极鼓励患儿,给予精神和物质奖励,以减少苏醒期躁动的发生。(2)留置导尿管:留置导尿管会使患儿苏醒后感到不适,难以接受导尿管所产生的刺激,极易发生躁动行为;且导尿管会刺激其尿道、膀胱黏膜,引发尿道反应、疼痛等,增加苏醒期躁动的发生风险[9];因此,医护人员需依据患儿的身体情况考虑导尿管的留置及拔管时间,一旦患儿出现拉扯导尿管、呼喊上厕所等行为需立即处理,避免患儿伤害自己。(3)术后疼痛:随着全身麻醉作用的消退,患儿对术后切口疼痛的感受会逐渐增强,而术后疼痛会导致患儿出现心理、生理应激,进而增加苏醒期躁动的发生风险[10];因此,护理人员需加强全身麻醉腹腔镜手术患儿的疼痛护理,严格遵医嘱给予镇静、镇痛药物,积极预防躁动发生,并叮嘱患儿家长陪伴患儿,利用患儿感兴趣的话题转移其注意力,降低疼痛感。
综上所述,全身麻醉腹腔镜手术患儿发生苏醒期躁动受患儿年龄较小、留置导尿管、术后疼痛的影响。

