支气管镜肺泡灌洗辅助治疗难治性肺炎支原体肺炎患儿的疗效
陈丽娟,袁 霞,刘情情
(中国人民解放军联勤保障部队第九九○医院儿科,河南 驻马店 463000)
肺炎支原体是儿童时期非常容易感染的病原体之一,可导致肺炎支原体肺炎(mycoplasma pneumonia,MPP),引起发热、咳嗽症状。大环内酯类抗生素是治疗肺炎支原体感染的首选抗生素,多数患儿经治疗后预后良好,但对部分患儿的疗效一般,可能转化为难治性肺炎支原体肺炎(refractory mycoplasma pneumonia,RMPP)。经大环内酯类抗生素治疗后症状得不到缓解,不仅肺内病变加重,还可引起各种肺外并发症,甚至危及患儿的生命安全。对于此类患儿应及时清除气道分泌物,保持气道通畅,以防发生呼吸衰竭[1]。
近年来,支气管肺泡灌洗逐渐用于RMPP的治疗,在电子支气管镜的辅助下可观察肺内病变,灌洗还可以强力清除气管内的黏稠分泌物,防止痰栓形成,预防病原体的毒性代谢产物对气道产生进一步损伤,显著改善患儿肺部的通气和换气功能并有利于气道受损组织的修复[2]。本研究分析了电子支气管镜支气管肺泡灌洗治疗RMPP对患儿肺表面活性蛋白水平、血气指标水平的影响。
1 对象与方法
1.1对象 回顾性收集我院2016年10月至2022年6月收治的RMPP患儿97例,根据采取的治疗方案不同,分为药物治疗组(48例)和肺泡灌洗组(49例)。药物治疗组患儿男性33例,女性15例;年龄1~10岁,平均(5.23±1.03)岁。肺泡灌洗组患儿男性36例,女性13例;年龄2~12岁,平均(5.46±1.24)岁。两组患儿基础资料差异无统计学意义,具有可比性(P>0.05)。
纳入标准:(1)入选患儿均符合2015年版《儿童肺炎支原体肺炎诊治专家共识》[3]中的RMPP诊断标准;(2)年龄1~12岁;(3)高热持续10 d以上;(4)病程>21 d;(5)患儿家属同意本研究采用的药物和肺泡灌洗治疗方案,签署知情同意书。排除标准:(1)伴发有其他类型呼吸系统相关疾病;(2)先天性支气管血管畸形患儿;(3)合并有恶性肿瘤、免疫缺陷;(4)精神异常。
1.2方法 药物治疗组患儿:采用大环内酯类为主的抗感染及对症治疗,静脉注射阿奇霉素抗感染,给予吸氧、退热、化痰、止咳、支气管扩张、改善水和电解质的紊乱状况、营养支持等治疗,必要时给予吸痰处理。
肺泡灌洗组患儿:在药物治疗组基础上,采用支气管镜支气管肺泡灌洗辅助治疗。肺泡灌洗治疗前6 h禁止食水,采用浓度为2 %的利多卡因对咽喉部进行局部麻醉,帮助患儿取仰卧位,经鼻、咽喉、声门插入支气管镜。镜下观察支气管形态,注入37 ℃生理盐水进行分段灌洗,灌洗液总量不超过10 mL/kg。气道灌洗结束后退镜,术后2 h内禁食禁饮。肺泡灌洗治疗的过程中需要实时监测患儿,使各项生命体征保持正常,保持血氧饱和度>90 %。两组患儿均连续治疗7 d。
1.3观察指标 (1)观察两组患儿治疗效果情况。疗效评判标准[3]:治疗后,患儿的咳嗽、咳痰等临床症状完全消失,体温完全恢复正常,听诊患儿的肺部,啰音基本消失为显效;治疗后,患儿的咳嗽、咳痰等临床症状部分缓解,体温基本恢复正常,听诊患儿的肺部,啰音明显减少,呼吸音增强为有效;治疗后,患儿的各项体征未达到以上显效和有效的标准,或者无变化,甚至恶化为无效。显效和有效之和视为总有效。(2)观察两组患儿表面活性蛋白A(surfactant protein-A, SP-A)、肺表面活性蛋白D(surfactant protein D, SP-D)、乳酸脱氢酶(lactate dehydrogenase, LDH)、穿透素3(pentraxin-3, PTX3)水平。分别于治疗前、治疗7 d后,取患儿肺泡灌洗液,采用日本 Hitachi 有限公司医用离心机,以3 500 r/min的速率离心约10 min。取上清液。双抗体夹心酶ELISA法检测SP-A、SP-D、LDH、PTX3水平,试剂盒购自南京建成生物工程研究所。(3)观察两组患儿血气指标。分别于治疗前、治疗7 d后,取患儿外周动脉血,采用血气分析仪检测PaO2、pH值、PaCO2等血气指标。(4)观察两组患儿的不良反应。
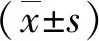
2 结果
2.1两组患儿治疗效果情况比较 肺泡灌洗组患儿的总有效率为89.80 %,明显高于药物治疗组(70.83 %)(P<0.05)。见表1。

表1 两组患儿治疗效果情况比较[n(%)]
2.2两组患儿治疗前后SP-A、SP-D、LDH、PTX3水平比较 治疗前,两组患儿SP-A、SP-D、LDH、PTX3水平比较,无显著差异(P>0.05);治疗后,肺泡灌洗组患儿SP-A、SP-D、LDH、PTX3水平明显低于药物治疗组(P<0.05)。见表2。

表2 两组患儿治疗前后SP-A、SP-D、LDH、PTX3水平比较
2.3两组患儿治疗前后血气指标水平比较 治疗前,两组患儿血气指标PaCO2、PaO2、pH值水平比较,无显著差异(P>0.05);治疗后,肺泡灌洗组患儿PaO2、pH值明显高于药物治疗组,PaCO2明显低于药物治疗组(P<0.05)。见表3。

表3 两组患儿治疗前后血气指标比较
2.4两组患儿不良反应情况比较 肺泡灌洗组患儿不良反应发生率(10.00 %)明显低于药物治疗组(26.00 %)(P<0.05)。见表4。
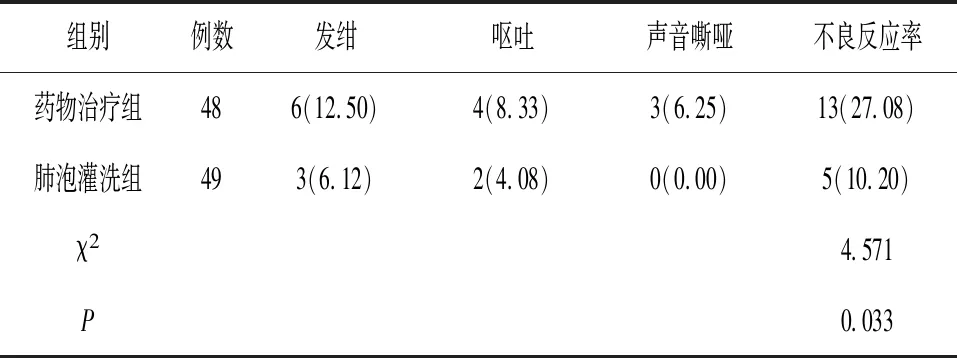
表4 两组患儿不良反应情况比较[n( %)]
3 讨论
RMPP的发病机制比较复杂,目前尚未完全阐明。已有的研究认为与MP对肺组织直接损害和其导致的间接免疫反应有关。患儿可能发生顽固性的咳嗽、高热、呼吸困难,并伴有肺外并发症,严重者可导致全身多器官的功能障碍、炎症综合征等比较严重后果,具有病情危重、进展迅速等特点[4]。由于RMPP患儿的免疫力较低,感染发生后支气管内出现大量炎性分泌物,不仅影响肺的通气换气功能,还导致血循环中的抗生素难以进入肺组织,肺部接收不到需要的药物浓度,达不到较好的抗感染临床效果。而支气管引流不畅导致大量痰液滞留,成为病原体生长、繁殖的培养基,进一步加重病情[5]。
目前临床对于RMPP的治疗以吸氧、退热、化痰、止咳、支气管扩张、改善水和电解质的紊乱状况、营养支持等治疗为主,必要时给予吸痰处理,但对部分患儿的疗效一般。支气管镜下可清晰观察气道病变,了解病情严重程度,在支气管镜辅助下进行支气管肺泡灌洗可迅速清除气道炎性分泌物,改善肺的通气换气功能,还可减少病原体及其代谢毒素的毒性作用,避免对气道产生进一步损伤;同时,还可取气道分泌物进行细菌培养,以指导临床合理用药;还可以把药物直接用于病变位置,继而发挥更好的疗效[6]。因此在支气管镜辅助下进行支气管肺泡灌洗对RMPP患儿的预后有益。本研究证实,肺泡灌洗组患儿的总有效率明显高于药物治疗组(P<0.05),血气指标明显优于药物治疗组(P<0.05)。这一结果充分证实,电子支气管镜肺泡灌洗辅助药物治疗RMPP具有较好的疗效,可显著改善患儿肺的血气指标,快速改善患儿的气管通气功能,与文献报道结论一致。
RMPP的病程进展与免疫炎症反应密切相关。肺泡表面活性蛋白SP-A可快速与机体内的病毒、细菌等相结合,抑制MP生长、繁殖,对肺泡内的巨噬细胞有显著的增强作用,发挥天然的免疫效应。肺泡表面活性蛋白SP-D与呼吸系统中的特异性免疫关系密切,可作为肺部感染损伤标志物[7]。血清LDH水平在机体炎症反应早期即上升,其血清水平反映机体炎症反应程度[8]。PTX3在炎性反应早期发挥调控作用,通过识别微生物片段,激活经典补体通路而活化巨噬细胞、树突状细胞[9]。
本研究中采用电子支气管镜支气管肺泡灌洗辅助治疗患儿,治疗后的肺表面活性蛋白SP-A、SP-D、LDH、PTX3水平低于常规药物治疗患儿。这一结果提示,电子支气管镜支气管肺泡灌洗治疗RMPP可更好地降低肺表面活性蛋白SP-A、SP-D、LDH、PTX3水平,减轻气道炎症反应程度,防止发生炎症级联反应,更有利于病情的转归。
本研究还发现,采用电子支气管镜支气管肺泡灌洗治疗者不良反应发生率低于采用常规治疗者。这一结果提示,电子支气管镜支气管肺泡灌洗治疗RMPP的安全性更好。这可能是由于电子支气管镜支气管肺泡灌洗治疗可促进病情转归,缩短抗生素、支气管扩张剂等药物的使用时间,进而有利于减少发绀、呕吐、声音嘶哑等不良反应风险。
综上所述,采用支气管镜支气管肺泡灌洗辅助药物治疗RMPP具有较好的疗效,可显著改善患儿的血气指标,降低肺表面活性蛋白(SP-A、SP-D)、LDH、PTX3水平,且安全性高。

