早期颈肩操训练法在甲状腺癌淋巴清扫术患者中的应用研究
李清会 李燕萍
(菏泽市第六人民医院普外科,山东 菏泽,274000)
甲状腺癌(TC)是头颈部常见的恶性病变,乳头状癌是TC的主要病理类型,现主要治疗方式为外科手术,通过处理原发灶与颈部淋巴结,以期清除肿瘤病灶,抑制疾病复发[1]。然而,甲状腺位于喉结下前方,由于手术部位特殊,术中视野较小,不仅增加了手术难度,且颈淋巴结清扫后易遗留颈肩功能损伤,表现为颈肩痛、颈肩部僵硬、颈部牵拉感,甚至手臂活动受限、肩无力、肩下垂等症状,给患者日常工作与生活造成了不良影响[2]。同时,TC淋巴结清扫术后患者颈周组织明显水肿,加之手术创伤与术后瘢痕组织挛缩,也会干扰颈部肌群功能与颈部外观恢复[3]。因此,探寻合理且安全的措施促进TC淋巴结清扫术后患者的颈肩功能恢复,保障患者预后十分必要。常规TC患者术后护理中主要将病情与引流观察等作为工作重点,缺少对于患者颈肩部康复的全方位支持[4]。颈肩操是一种新型的护理模式,其通过循序渐进的颈肩训练动作,可以预防瘢痕挛缩与关节僵硬[5]。目前,颈肩操已成为改善临床患者颈椎、肩周活动度的重要手段,但早期颈肩操在TC淋巴清扫术患者中的应用报道甚少[6-7]。为了进一步完善TC患者的护理方案,本研究旨在探讨早期颈肩操训练法在此类患者中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2021年10月—2022年9月菏泽市第六人民医院收治的102例TC淋巴结清扫术患者,按照随机数表法进行分组,分为对照组与研究组,每组51例。对照组男性20例,女性31例;年龄25~68岁,平均年龄(45.60±4.65)岁;病程3个月~24个月,平均病程(10.28±2.40)个月;其中甲状腺癌双侧手术30例,单侧21例;病理分期(TNM分期)为Ⅱ期20例,Ⅲ期20例,Ⅳ期11例。研究组男性18例,女性33例;年龄27~69岁,平均年龄(45.65±5.85)岁;病程3个月~24个月,平均病程(10.25±2.62)个月;其中甲状腺癌双侧手术31例,单侧20例;TNM分期为Ⅱ期20例,Ⅲ期21例,Ⅳ期10例。两组患者一般资料比较,差异无统计学意义(P>0.05),有可比性。患者与其家属对于本研究内容完全知晓并签署知情同意书。本研究方案取得菏泽市第六人民医院医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:①参照《甲状腺结节和分化型甲状腺癌诊治指南》[8]中对于TC的标准诊断,且经病理检查证实为乳头状癌;②成功实施TC根治术联合功能性淋巴结清扫术;③术后生命体征平稳,具有良好的沟通能力。
排除标准:①术后创口出血或臂丛神经损伤;②合并肩周炎、风湿或类风湿性疾病;③既往存在颈肩部创伤;④合并严重心脑血管病变;⑤合并肝肾功能不全;⑥有出血倾向;⑦合并其他恶性肿瘤;⑧患有精神疾病。
1.3 方法
对照组术后接受常规护理措施,主要包括:密切观察患者的病情,以及引流液的性状与引流量;指导患者避免头颈部过度后仰,术后第2天离床活动,并在生命体征平稳的状态下,患者根据自觉情况进行颈肩部活动;向患者与家属讲解与TC相关手术知识,以及术后注意事项,嘱患者定期到院复诊。
在常规护理的基础上,研究组于术后24 h患者生命体征平稳后进行早期颈肩操训练。护理人员向患者分组讲解颈肩操的训练动作与要领,训练期间对整组动作进行监督与纠正,直至患者完全掌握。同时在坐位状态下进行整套颈肩操训练,避免患者术后早期活动发生体力不支等意外情况。具体方法包括:(1)面部操(术后1~2 d)。采用“由上至下”的原则,使用两手大鱼际对面部下颌角沿线进行按摩;并拢无名指、中指与食指,以指腹“由下至上”按摩对侧下颌骨沿线;使用大小鱼际轻缓地拍击面部咬肌。训练时间15 min/次,2次/d。(2)颈部操(术后3 d~术后1个月):下颌角向胸骨柄靠近,之后以“左前45 °-正中”“左侧90 °-正中”“右前45 °-正中”“右侧90 °-正中”的方式进行活动;下颌与左右肩靠近后进行180 °交替旋转。训练时间10~15 min/次,2次/d。(3)肩部操(术后3 d~术后1个月):左右肩交替耸肩;肩关节交替旋转360 °;屈肘90 °,双手握拳,从胸前向两侧进行扩胸运动。训练时间10~15 min/次,2次/d。(4)放松运动(术后3 d~术后1个月):双手握拳,分别以小鱼际敲打对侧合谷穴。训练时间3~5 min/次,2次/d。上述训练均以循序渐进为原则,患者出院后护理人员每周进行2次电话随访,随访期间首先了解患者的颈肩操训练情况,如训练频次、幅度、恢复情况等,以及训练过程中遇到的问题,对于配合良好者予以表扬,对于配合不佳者则及时明确影响因素,之后根据患者康复现状进行针对性的动作指导,认真解答患者提出的相关疑问,督促患者坚持训练,训练时间均为1个月。
1.4 观察指标
①颈部活动度。患者拔除引流管后,采用平面照相法测量并比较两组患者的颈部活动度,包括向患侧屈、健侧屈、健侧旋转、患侧旋转、前屈、后伸的角度。②肩功能。术前与术后1个月时,采用中文版Constant-Murley肩关节评分量表(CMS)[9]对两组患者的肩功能进行比较。量表包括日常生活维度(20分)、疼痛程度维度(15分)、肌力维度(25分)、肩关节活动度(40分),评分为0~100分,分值与肩功能呈正相关性。③记录并比较两组患者术后24 h、48 h、72 h的引流量。④颈部疤痕情况。术后1个月时,采用温哥华疤痕量表(VSS)[10]观察并比较两组患者的颈部疤痕情况,量表包括色泽(3分)、柔软度(5分)、血管分布(3分)、厚度(4分),评分0~15分,分值与颈部疤痕严重程度呈正相关性。⑤术后并发症发生情况。记录并比较两组患者术后并发症发生情况,包括颈部僵硬、声音嘶哑、颈肩痛、手臂活动受限、肩下垂。术后并发症发生率=(颈部僵硬+声音嘶哑+颈肩痛+手臂活动受限+肩下垂)例数/总例数×100%。
1.5 统计学分析
数据资料以软件SPSS 23.0处理,计量资料符合正态分布,以(±s)表示,行t检验;计数资料用[n(%)]表示,行χ2检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者颈部活动度比较
研究组颈部活动度中向患侧屈、健侧屈、健侧旋转、患侧旋转角度均大于对照组,差异有统计学意义(P<0.05);两组颈部活动度中前屈、后伸角度比较,差异无统计学意义(P>0.05),见表1。
表1 两组患者颈部活动度比较 (±s,°)
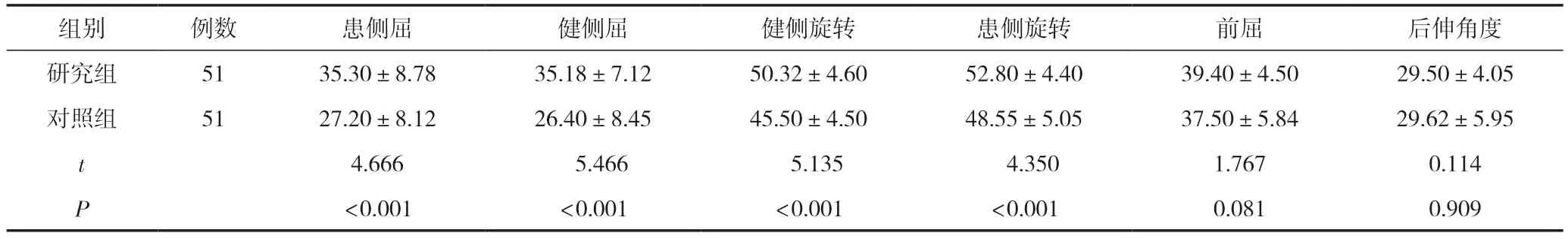
表1 两组患者颈部活动度比较 (±s,°)
组别例数患侧屈健侧屈健侧旋转患侧旋转前屈后伸角度研究组5135.30±8.7835.18±7.1250.32±4.6052.80±4.4039.40±4.5029.50±4.05对照组5127.20±8.1226.40±8.4545.50±4.5048.55±5.0537.50±5.8429.62±5.95 t 4.666 5.466 5.135 4.3501.7670.114 P<0.001<0.001<0.001<0.0010.0810.909
2.2 两组患者术后引流量比较
两组患者术后24 h、48 h、72 h的引流量比较,差异无统计学意义(P>0.05),见表2。
表2 两组患者术后引流量比较 (±s,mL)

表2 两组患者术后引流量比较 (±s,mL)
注:与同组术后24 h比较,※P<0.05。
组别例数术后24 h术后48 h术后72 h研究组5152.56±5.8922.02±5.56※15.65±3.56※对照组5153.40±6.0223.05±4.89※15.60±3.47※t 0.7120.9930.072 P 0.4780.3230.943
2.3 两组患者肩功能与颈部疤痕情况比较
术前,两组患者CMS评分比较,差异无统计学意义(P>0.05);术后1个月,两组CMS评分均较术前有所降低(P<0.05),但研究组CMS评分高于对照组,差异有统计学意义(P<0.05);术后1个月,两组VSS评分比较,差异无统计学意义(P>0.05),见表3。
表3 两组患者肩功能与颈部疤痕情况比较 (±s,分)

表3 两组患者肩功能与颈部疤痕情况比较 (±s,分)
注:与同组术前比较,※P<0.05。
组别例数CMS评分VSS评分术前术后1个月术后1个月5195.45±1.5090.50±2.03※7.05±2.05对照组5195.50±1.4987.08±2.45※7.09±1.98 t 0.162 7.3690.096 P 0.872<0.0010.924
2.4 两组患者术后并发症发生情况比较
研究组术后并发症发生率低于对照组,差异有统计学意义(P<0.05),见表4。

表4 两组患者术后并发症发生情况比较 [n(%)]
3 讨论
现阶段,外科根治性手术是治疗TC的主要手段,但术中操作导致的颈周组织水肿、术后瘢痕等问题极易造成患者颈肩功能障碍,不仅延长了康复进程,且影响患者生活质量。因此,通过合理且安全的训练措施促进TC淋巴结清扫术后颈肩功能恢复十分必要。
3.1 早期颈肩操训练对TC淋巴结清扫术后患者颈部活动度的影响
TC术中不仅切除了甲状腺组织,还需要清理病灶相关淋巴结、淋巴管,以及神经、结缔组织、肌肉与血管,术后切口愈合时间较长,纤维细胞在TC术后24~48 h才能够填充创面,形成新的组织[10]。颈肩操训练是一种新型的护理方法,能够增强未定型瘢痕组织的柔韧性,抑制瘢痕挛缩、颈部僵硬等问题,继而促进颈部功能恢复[11]。本研究结果显示,研究组颈部活动度中向患侧屈、健侧屈、健侧旋转、患侧旋转角度均大于对照组,差异有统计学意义(P<0.05)。说明早期颈肩操训练法能够有效改善患者的颈部活动度。两组患者颈部活动度中前屈、后伸角度比较,差异无统计学意义(P>0.05),分析原因为术后早期过度后仰易增大颈部张力,导致结扎线崩断,所以早期颈肩操未对颈部前屈与后伸角度进行训练[12]。
3.2 早期颈肩操训练对TC淋巴结清扫术后患者肩关节功能的影响
TC手术中需要患者长时间处于颈部后伸体位,过度后伸的颈部易压迫椎体后肌肉及韧带,加重颈肩处的疲劳感[13]。本研究结果显示,术后1个月,研究组CMS评分高于对照组,差异有统计学意义(P<0.05)。说明颈肩操采用面部操、颈部操、肩部操与放松运动等循序渐进的训练方法,利于促进颈肩处的血液循环,调节相关肌群功能,缓解颈肩部不适症状,为术后康复提供有利的保障。
3.3 早期颈肩操训练对TC淋巴结清扫术患者术后引流量与疤痕的影响
TC根治术联合功能性淋巴结清扫术的创伤性较大,严重阻碍了手术区域静脉及淋巴回流,继而导致术后局部水肿,增加渗液量。本研究结果显示,两组患者术后24 h、48 h、72 h的引流量比较,差异无统计学意义(P>0.05)。两组患者术后均采取高负压持续引流,而在常规护理的基础上应用早期颈肩操训练法并未增加术后引流量,安全性较为理想。同时,手术瘢痕除了与术中缝合技术有关,还与个人体质、切口部位、手术方法等因素密切相关[14]。本研究结果显示,术后1个月两组患者VSS评分比较,差异无统计学意义(P>0.05)。结果说明术后早期颈肩操训练引起的肌肉运动并不是引起创口瘢痕增生与影响创口恢复的原因。
3.4 早期颈肩操训练对TC淋巴结清扫术患者术后并发症的影响
术中功能性淋巴结清扫能够增加术后组织渗出量,导致颈周组织水肿,加之术中操作创伤与术后瘢痕等原因的影响,若长期不活动则易引起颈肩部出现疼痛、僵硬、麻木,甚至功能障碍,严重影响患者的生活质量。本研究结果显示,研究组术后并发症发生率低于对照组,差异有统计学意义(P<0.05)。早期进行颈肩操训练在一定程度上降低了TC淋巴结清扫术后的并发症发生率。分析原因,考虑与颈肩操训练改善了颈肩部位的血液循环,促进组织细胞修复有关,继而降低颈部僵硬、颈肩痛等并发症发生风险。
综上所述,TC淋巴结清扫术患者应用早期颈肩操训练法可以有效促进术后颈部活动度与肩关节功能恢复,降低术后并发症发生风险,且对手术疤痕无明显影响,值得临床应用。由于本研究随访时间有限,所以关于早期颈肩操训练法对于TC淋巴结清扫术患者远期颈肩功能的影响,仍需要延长时间进一步观察与论证。

