胸椎旁神经阻滞联合皮下三氧注射预防老年带状疱疹后神经痛的临床研究*
马迎存 张董喆 王学昌 张中义 李彩霞 司马蕾 樊碧发
(1 河南省中医院(河南中医药大学第二附属医院)疼痛科,郑州450002;2 中日友好医院疼痛科,北京100029)
带状疱疹 (herpes zoster, HZ) 和带状疱疹后神经痛 (postherpetic neuralgia, PHN) 发病率随年龄增长而增加,70 岁以上病人的发病率分别为10.6%和4.1%[1]。在50~90 岁人群中,1/3 会感染HZ,1/10 会罹患PHN[2]。PHN 病人中超过50%发生于胸背部。PHN 病人往往伴有中重度疼痛和焦虑抑郁情绪,社会活动能力丧失,生活质量明显下降[3,4]。神经阻滞、神经射频、脊髓电刺激是治疗HZ 和PHN 的常用方法,但疗效都不十分理想。三氧是治疗慢性疼痛的有效方法,但国内外尚无皮下三氧注射治疗HZ 的研究报道。本研究采用前瞻性研究,分析超声引导下胸椎旁神经阻滞(thoracic paravertebral nerve block, TPVB)联合皮下三氧注射预防老年胸背部发生PHN 的应用效果。
方 法
1.一般资料
本研究通过河南省中医院伦理委员会审核(伦理批号AF/SC-04/04.0),选取2021 年10 月至2023年3 月河南省中医院疼痛科收治的120 例老年胸背部HZ 病人,按照随机数字表法分为4 组:基础药物组(A 组)、基础药物 + TPVB(B 组)、基础药物 + 皮下三氧注射治疗(C 组)、基础药物 +皮下三氧注射治疗 + TPVB(D 组),每组30 例。其中A 组中途脱落2 例(2 例因疼痛剧烈选择介入手术治疗)实际纳入研究118 例。四组病人的性别比、年龄、病程比较差异均无统计学意义(P> 0.05,见表1)。
表1 四组病人一般资料比较(±SD)

表1 四组病人一般资料比较(±SD)
组别 性别 年龄(岁) 病程(天)男女A 组 12 16 68.8±7.3 4.6±1.0 B 组 10 20 70.3±6.7 4.5±0.9 C 组 9 21 69.4±7.3 4.4±0.8 D 组 13 17 70.4±6.7 4.6±1.0
纳入标准:符合HZ 诊断标准[5]:①发疹前有全身不适、乏力等前驱症状;②呈带状分布、集簇性小水泡或丘疹,呈单侧、不过躯体中线;③疱疹分布区域范围为T3~T12脊神经节段支配区;④疼痛视觉模拟评分法 (visual analogue scale, VAS)评分 >3;⑤年龄在50~80 岁;⑥病程≤10 天。
排除标准:①穿刺部位皮损有破溃;②凝血功能障碍;③认知功能明显减退;④长期服用激素或免疫抑制剂;⑤合并严重基础疾病、急慢性感染;⑥对所使用药物过敏。
脱落标准:①试验中接受其他治疗手段;②试验期间发生严重不良反应或其他意外事件应终止试验;③不愿意配合试验、不能坚持治疗、失访及资料不全者。
2.方法
A 组(基础药物组):口服盐酸伐昔洛韦分散片0.3 g,每日2 次,用药10 日;加巴喷丁胶囊(第1 日每次100 mg,每日3 次;第2 日每次200 mg,每日3 次;第3 日后每次300 mg,每日3 次;最大用量不超过每日1800 mg);维生素B1片10 mg,每日3 次;甲钴胺片500 μg,每日3 次。
B 组(基础药物 + TPVB):常规口服药物基础上,行超声引导下TPVB。①消炎镇痛药:2%利多卡因2.5 ml + 甲钴胺注射液1 ml +复方倍他米松注射液1 ml + 0.9%氯化钠注射液5.5 ml 混悬溶液。②操作方法(见图1):超声引导下行TPVB,病人俯卧位,根据疱疹皮损、触诱发痛部位确定穿刺胸椎旁间隙。消毒穿刺部位,采用肌骨超声(mindray UNT-400)引导,穿刺部位涂无菌耦合剂后,将超声探头横行放置于椎旁肋骨间隙,与肋骨平行。调整超声探头位置扫描,可见内侧低回声处为横突,横突外侧弧形高回声带,随呼吸运动而移动,为胸膜影。在胸膜、肋横突韧带与胸椎间孔之间的楔形低回声区即为胸椎旁间隙。以1% 利多卡因局部浸润麻醉,采用平面内技术穿刺,从超声探头外侧0.5~1.0 cm 处进针,确定针尖在椎旁间隙后,回抽无气、血液后,推注消炎镇痛药10 ml。每周1 次,4 次为1 疗程。
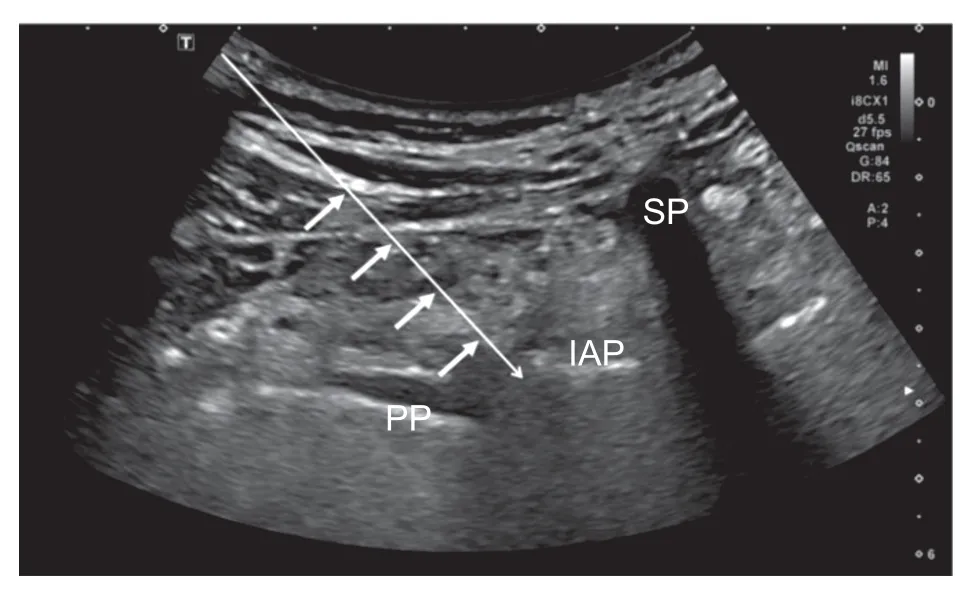
图1 超声引导胸椎旁神经阻滞示意图
C 组(基础药物 + 皮下三氧注射治疗):常规口服药物同A 组,联合皮下三氧注射。操作方法:病人进入治疗室,暴露HZ 皮损区域,常规消毒、铺巾;取20 μg/ml 浓度三氧(德国赫尔曼三氧治疗仪Medozon Compact Ozone Therapy Machine),在皮损区域内行皮下注射,每点注射三氧1~2 ml,每个点间隔2~3 cm,每周2 次,8 次为1 疗程。
D 组(基础药物 + 皮下三氧注射治疗+ TPVB):常规口服药物+超声引导下TPVB + 皮下三氧注射治疗同C 组。
3.评价指标
(1)镇痛效果:采用VAS 评分[6]评估病人治疗前、治疗后4 周的疼痛变化情况。0 为无痛,10为剧烈疼痛。记录病人治疗前、治疗后第4 周疼痛评分变化
(2)睡眠质量 (quality of sleep, QS)[7]:采用向病人提问“你昨晚睡得如何?”的方式进行评定,0 表示很差,1 表示差,2 表示一般,3 表示好,4表示非常好。记录病人治疗前、治疗后第4 周睡眠变化情况。
(3)抑郁自评量表(self-rating depression scale,SDS):包含20 个项目,分为4 级评分,主要评定症状出现的频度,其标准为:“1”表示没有或很少时间有;“2”表示有时有;“3”表示大部分时间有;“4”表示绝大部分或全部时间都有,反向计分。各项目得分相加后再乘以1.25 得到标准分。中国常模评分界值为53 分,53~62 分为轻度抑郁、63~72 分为中度抑郁、> 72 分为重度抑郁。记录病人治疗前、治疗后第4 周的SDS 评分变化。
(4)炎症因子:于治疗前、治疗后4 周,分别采集两组空腹静脉血3 ml,使用长沙英泰仪器有限公司TD4A 型低速医用离心机,3000 r/min 离心10 min,离心半径15 cm,离心完毕后取血清特检。使用上海酶联生物科技有限公司的试剂盒,采用酶联免疫吸附试验测定血清C-反应蛋白 (C-reactive protein, CRP) 和白介素-6 (interleukin 6, IL-6) 值。
(5)皮损愈合时间和PHN 发生情况:HZ 皮损愈合后疼痛超过1 个月且VAS 评分 > 3 视为PHN,记录病人皮损愈合时间和PHN 发生率。
4.样本量计算
样本量计算根据既往文献报道[8],胸椎旁阻滞治疗后PHN 发生率16%,对照组发生率35%。本研究采用75%置信水平,α = 0.05,计算出样本数量为每组至少26 例。另外考虑10%脱失率,每组至少纳入30 例。
5.统计学分析
采用SAS 9.2 统计软件对数据进行分析,所有计量资料采用均数±标准差(±SD)表示,计数资料用“率”或构成(比)表示,符合正态分布的计量资料采用F检验(方差不齐时采用非参数检验或F'检验),不符合正态分布的用Wilcoxon 秩和检验。计数资料采用卡方检验。假设检验均采用双侧,取α = 0.05 为检验标准,P< 0.05 认为差异有统计学意义。
结 果
1.四组病人VAS、QS 及SDS 评分比较
四组治疗后第4 周VAS 评分较治疗前均降低,QS 评分较治疗前升高,组内比较差异有统计学意义(P< 0.01,见表2);D 组VAS 评分(0.2±1.0)明显低于其他三组(P< 0.01),QS 评分(3.4±0.7)明显高于其他组;B 组、C 组VAS 评分明显低于A组,QS 评分高于A 组(P< 0.05);但B 组、C 组两组之间VAS 及QS 评分变化差异无统计学意义(P> 0.05)。四组治疗后SDS 评分较治疗前均降低(P< 0.01),但组间比较差异无统计学意义。说明超声引导下TPVB、三氧均能减轻HZ 病人疼痛、改善病人生活质量,两组联合治疗效果存在叠加效应。抑郁评分治疗后均下降,但组间比较差异无统计学意义。
表2 四组病人治疗后第4 周VAS、 QS 和SDS 评分比较(±SD)

表2 四组病人治疗后第4 周VAS、 QS 和SDS 评分比较(±SD)
*P < 0.05,**P < 0.01,与A 组相比;##P < 0.01,与B 组相比;&&P < 0.01,与C 组相比;△△P < 0.01,与治疗前相比
组别 例数 时间点 VAS 评分 QS 评分 SDS 评分A 组 28 治疗前 6.2±0.9 1.6±0.8 50.1±3.8治疗后 3.1±3.3△△ 2.6±0.9△△ 45.3±4.1△△B 组 30 治疗前 6.4±1.0 1.7±0.8 49.5±3.9治疗后 1.1±1.6*△△ 2.8±0.9*△△ 45.2±3.7△△C 组 30 治疗前 6.1±1.3 1.7±0.9 50.3±4.4治疗后 1.5±1.8*△△ 2.7±0.8*△△ 46.0±44.7△△D 组 30 治疗前 6.0±1.1 1.6±0.9 49.4±3.8治疗后 0.2±1.0**##&&△△ 3.4±0.7**##&&△△ 43.0±4.3△△
2.四组病人血清CRP、IL-6 比较
四组治疗后第4 周检测血清IL-6 较治疗前均降低,组内比较差异有统计学意义(P< 0.01,见表3);D 组IL-6 明显低于其他三组(P< 0.01),而B 组、C组明显低于A 组(P< 0.05);但B 组、C 组两组之间IL-6 评分变化差异无统计学意义(P> 0.05)。四组治疗后CRP 评分较治疗前均降低(P< 0.01),组间比较差异无统计学意义。说明皮下三氧注射联合TPVB 可更有效降低HZ 病人血清IL-6 水平;非特异性炎症指标CRP 组间比较差异无统计学意义。
表3 四组病人治疗后第4 周血清CRP 和IL-6 水平(±SD)
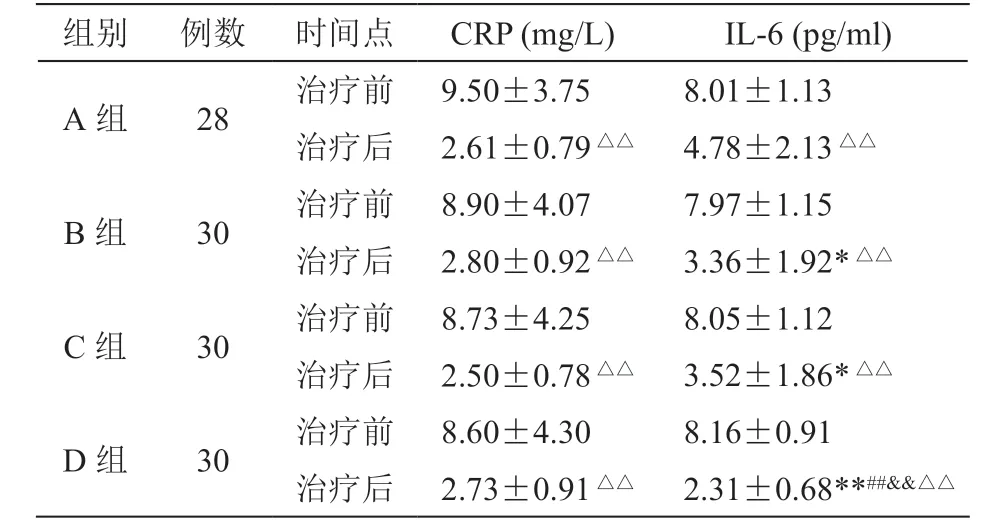
表3 四组病人治疗后第4 周血清CRP 和IL-6 水平(±SD)
*P < 0.05,**P < 0.01,与A 组相比;##P < 0.01,与B 组相比;&&P < 0.05,与C 组相比;△△P < 0.01,与治疗前相比
组别 例数 时间点 CRP (mg/L) IL-6 (pg/ml)A 组 28 治疗前 9.50±3.75 8.01±1.13治疗后 2.61±0.79△△ 4.78±2.13△△B 组 30 治疗前 8.90±4.07 7.97±1.15治疗后 2.80±0.92△△ 3.36±1.92*△△C 组 30 治疗前 8.73±4.25 8.05±1.12治疗后 2.50±0.78△△ 3.52±1.86*△△D 组 30 治疗前 8.60±4.30 8.16±0.91治疗后 2.73±0.91△△ 2.31±0.68**##&&△△
3.四组病人PHN 发生率及皮损愈合时间
随访3 个月后D 组PHN 发生率6.67%明显低于其他组(P< 0.01,见表4)。治疗后D 组平均皮损愈合时间(5.2±0.7)天,较其他三组均短(P< 0.01,见图2);B 组、C 组明显低于A 组(P< 0.05);但B 组、C 组两组之间皮损愈合时间变化差异无统计学意义。
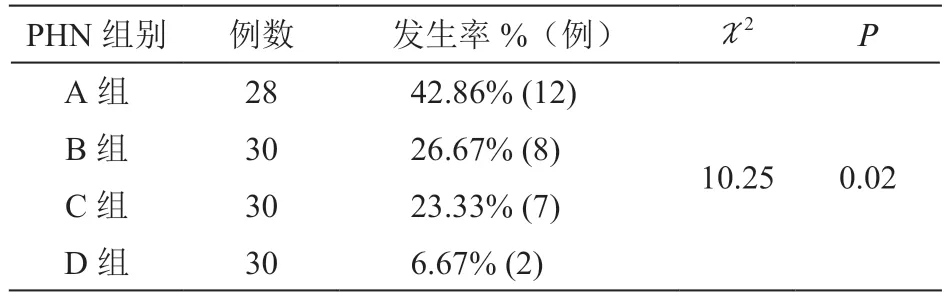
表4 四组病人3 个月后PHN 发生率比较
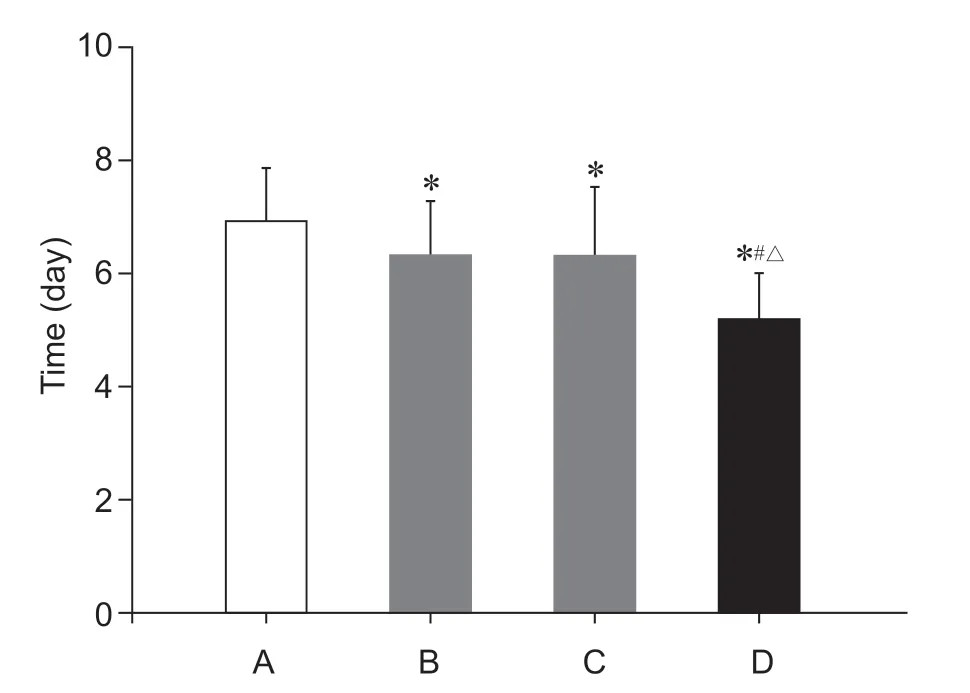
图2 四组病人皮疹愈合时间比较
4.并发症
皮下三氧注射及TPVB 均未出现血肿、脊髓损伤、气胸、感染等并发症;行皮下三氧注射的病人部分出现皮下轻微淤青,3~5 天后自行恢复。
讨 论
我国HZ病人群体中PHN的总体发生率为2.3%[9],高危因素[2,10]首要是年龄,其次是皮损面积、急性期疼痛程度、免疫抑制、恶性肿瘤等合并症。其发生率随年龄增长而增加,发病率随时间推移而增加[11]。因此,早期有效干预可缩短带状疱疹神经痛的病程,降低其严重程度,降低PHN 的发生率。
三氧属于一种强氧化剂,具有易于扩散特征,可直接作用外周伤害性感受器,降低周围的致痛因子[12](P 物质、缓激肽、白介素类物质等)。皮下三氧注射后分离出氧气可改善局部低氧状态,促进损伤神经系统修复。HZ 皮损发生后,皮下会产生不同程度粘连,影响局部血液循环,皮下注射一定体积可起到软组织松解作用,改善局部内环境,促进机体恢复。三氧还具有调节下丘脑,维持机体神经功能,抑制交感神经纤维,缓解疼痛[13]。有研究证实神经病理性疼痛治疗中运用三氧可取得满意的临床疗效[14]。
Ma 等[8]一项前瞻性随机对照研究建议HZ早期实施TPVB 是降低PHN 发病率的预防策略。TPVB 作用靶部位在胸神经根,消炎镇痛液向周围弥散,向内作用于背根神经节,甚至达硬膜外间隙,通过减轻受累神经水肿,降低疼痛程度,促进受损神经愈合并抑制PHN 的发展;向外可作用于胸脊神经前后支、交通支和交感神经链,抑制神经不可逆的损伤[15]。Chun 等[16]一项随机对照试验研究发现注射大量局部麻醉药物可稀释炎性细胞因子、去除粘连、改善血液循环、抑制受累神经异常放电并减少中枢致敏,同时其中维生素类具有营养神经细胞,辅助修复神经鞘与促进其再生作用,利于恢复神经正常功能[17],与经椎间孔(intervertebral foramen, TF)入路硬膜外阻滞相比,椎旁阻滞需注射更多消炎镇痛液,从而减轻HZ 相关性疼痛。超声引导下实施神经阻滞,可视化操作,降低误入血管、气胸等风险的发生。
本研究发现治疗后B 组和C 组VAS 评分低于A 组、QS 评分高于A 组,提示超声引导下TPVB、三氧均能减轻HZ 病人疼痛、改善病人生活质量,这与既往研究相符[8,18,19];D 组疼痛和睡眠改善最为明显,提示两组联合治疗效果存在叠加效应,连续4 周治疗具有累积效应。疼痛病人多伴有不同程度抑郁情绪,本研究发现四组病人治疗后抑郁评分均下降,这与疼痛和睡眠的改善相关,抑郁评分虽然降低,但组间比较差异无统计学意义。
研究表明,IL-6 表达上调形成和维持神经病理性疼痛发生[20],血清IL-6 可作为PHN 的辅助诊断指标[21],敏感性为 85%,特异性为 87.5%,HZ 血清IL-6 水平越高,发展成PHN 概率越高。本研究也证实B 组、C 组治疗后IL-6 水平低于A 组,而D 组IL-6 水平显著低于其他三组,与PHN 发生率较低具有一致性,说明皮下三氧注射联合TPVB 更有效降低HZ 病人血清IL-6 水平,降低PHN 的发生率。非特异性炎症指标CRP 组间比较差异无统计学意义,可能受年龄、性别、基础疾病等多种因素影响有关[22],这与既往研究相符[23]。
综上所述,超声引导下TPVB 联合皮下三氧注射能有效减轻疼痛、改善睡眠、降低IL-6 水平,缩短皮损愈合时间,降低PHN 的发生率,且安全性高、操作简便,值得临床推广应用。
本研究不足之处:PHN 的发生还受基础疾病等影响(如糖尿病、免疫疾病等),需进一步行大规模人群分层、分类统计研究。
利益冲突声明:作者声明本文无利益冲突。

