慢性肾脏病3~5期非透析患者心房电机械延迟时间改变及影响因素
王 晴, 陈 勇, 包 萍, 杨 菲, 袁 静
(1. 扬州大学医学院, 江苏 扬州, 225001; 2. 扬州大学临床医学院 功能检查科, 江苏 扬州, 225001)
终末期肾病(ESRD)作为慢性肾脏病(CKD)的终末期阶段,心血管疾病成为ESRD患者的主要死因,死亡风险较一般人群高10~20倍。在CKD患者的心律失常中,房颤(AF)是最常见类型,心房传导性的降低和心房有效不应期的缩短是房颤发生的心房电生理基础[1]。左心房电机械延迟(EMD)时间在房颤患者中显著延长,其可作为阵发性房颤的独立标志物[2], 也可能导致普通人群反复发生AF[3]。心房电机械延迟(AEMD)时间为窦房结兴奋产生动作电位至心房开始机械收缩的时间。本研究将CKD 3~5期非透析患者的AEMD时间与健康个体进行比较,以及分析引起该改变的相关危险因素。
1 资料与方法
1.1 一般资料
收集2022年10月—2023年2月苏北人民医院肾脏内科住院病例数据,筛选了104例18~75岁的CKD 3~5期且未进行透析的患者,作为病例组纳入研究。对所有患者进行详细的基础病史调查(包括年龄、性别、身高、体质量、有无特殊病史及长期特殊药物治疗等),并进行12导联心电图、超声心动图等器械检查,以及血电解质和血清相关激素测定等临床相关数据采集。
排除标准: ① 超声心动图提示有明显心力衰竭、中度至重度瓣膜性心脏病(如风湿性心脏病等),具有缺血性心脏病史、节段或整体性室壁运动障碍病史患者;② 心电图提示有束支传导阻滞、房室传导阻滞、室内差异性传导、房颤、预激综合征和起搏器者;③ 甲状腺功能减退症、甲状腺功能亢进症、甲状旁腺肿瘤者;④ 既往行肾移植术等大型手术、肾功能衰竭合并严重并发症者;⑤ 活动性感染者(发热、咳嗽、呕吐等),自身免疫性疾病患者;⑥身体透声条件差,超声图像或心电图质量差、配合不理想者。
1.2 方法
对127例患者进行数据采集,其中23例患者被排除在研究之外(5例有心室率快速型房颤伴室内差异性传导; 8例有Ⅰ度房室传导阻滞、束支传导阻滞、冠心病史; 5例透声条件差,超声图像不满意、心电图P波无法辨认; 其余5例符合二尖瓣脱垂、多囊肾、甲状腺功能减退症、卵圆孔未闭、左肾切除术后等排除标准),剩余104例纳入病例组, 60例来自门诊的年龄及性别匹配的健康个体作为对照组。平静状态超过5 min后,使用电子血压计测量病例组和对照者的收缩压 和舒张压,取2次读数的平均值, 2次血压测量时间间隔不少于2 min。
用于生化分析的血样于CKD 3~5期未透析患者清晨空腹时抽取。所有生化分析[包括血糖、血清肌酐(Scr)、尿素、尿酸等]均由苏北人民医院检验科进行。
1.3 肾小球滤过率的计算
估算肾小球滤过率(eGFR)的CKD-EPI公式为: eGFR=141×min(Scr/k, 1)α×max(Scr/k, 1)-1.209×0.993Age(女性×1.018)(黑人×1.159)。 单位: mL/(min·1.73 m2)。k=0.7(女性)或0.9(男性); α=-0.329(女性)或-0.411(男性); Scr单位: mg/dL; 1.0 mg/dL=88.4 μmol/L。
国际上根据eGFR, 慢性肾脏病分期如下[4]: CKD 1期: ≥90 mL/(min·1.73 m2); CKD 2期: 60~<90 mL/(min·1.73 m2); CKD 3期: 30~<60 mL/(min·1.73 m2); CKD 4期: 15~<30 mL/(min·1.73 m2); CKD 5期: <15 mL/(min·1.73 m2)。
1.4 超声心动图测量标准
超声心动图检查均由一位具有丰富临床工作经验的医师完成,使用配备1.7~3.4 MHz相控阵探头(Vivid E95, GE)机器。测量常规心超数值: 连接心电图,患者取左侧卧位,在胸骨旁左室长轴切面中取M型模式测量左心室收缩末期内径(LVESd)和左心室舒张末期内径(LVEDd)、舒张期左心室后壁厚度(LVPWTd)及舒张期室间隔厚度(IVSd)、左心室射血分数(LVEF)及缩短分数(FS)。二尖瓣环舒张早期流速(E)及晚期流速(A)是通过脉冲波多普勒从心尖四腔心视图获得。
1.5 组织多普勒成像(TDI)AEMD时间的测量标准
在心电图监测下,从心尖四腔心切面获取TDI,由心肌收缩期峰值速度(s′波)、心肌舒张早期速度(e′)和心肌舒张晚期速度(a′波)构成。分别从二尖瓣外侧、二尖瓣间隔侧和右心室三尖瓣环侧测量心电图P波到TDI上a′波的时间间隔(图1),定义为: PA外侧、PA间隔侧和PA三尖瓣。尽可能平行取样线与心肌节段,以达到最佳的成像角度及优化显示心肌运动速度曲线。检查期间所有受试者获得连续3个完整的心动周期,以上数值均测量3次后取平均值,以减少测量误差。

图1 AEMD二尖瓣间隔侧测量示意图
AEMD计算方式[5]: 左心房EMD时间=PA外侧-PA间隔; 右心房EMD时间=PA间隔-PA三尖瓣; 心房间EMD时间=PA外侧-PA三尖瓣。
1.6 统计学分析
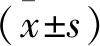
2 结 果
2.1 研究人群的基线特征
2组性别、年龄、体表面积(BSA)及舒张压等方面比较,差异无统计学意义(P>0.05); 病例组收缩压、血糖、肌酐、尿素、尿酸、总胆固醇及中性粒细胞与淋巴细胞比值(NLR)高于对照组,差异有统计学意义(P<0.05), 见表1。

表1 病例组和对照组临床基线特征比较
2.2 病例组及对照组超声心动图及EMD时间参数
2组IVSd、LVEDd、LVPWTd、LVESd、A和e′比较,差异有统计学意义(P<0.05); 2组LVEF、E、减速时间(Dt)、等容舒张时间(IVRt)比较,差异无统计学意义(P>0.05)。与对照组比较,病例组PA外侧、PA间隔、PA三尖瓣、左心房EMD及心房间EMD时间延长,差异有统计学意义(P<0.05)。2组右心房EMD时间比较,差异无统计学意义(P>0.05), 见表2、表3。

表2 病例组和对照组超声心动图参数比较

表3 病例组和对照组EMD参数比较 ms
2.3 病例组AEMD时间与其他参数的相关性
病例组PA间隔与甘油三酯呈正相关(P<0.05), 与收缩压、IVSd、LVEDd、LVESd、LVPWTd、E/e′及eGFR无相关性(P>0.05)。左心房EMD时间和心房间EMD时间与收缩压、IVSd、LVEDd、LVESd、LVPWTd及E/e′呈正相关,但与eGFR呈负相关(P<0.05), 见表4。
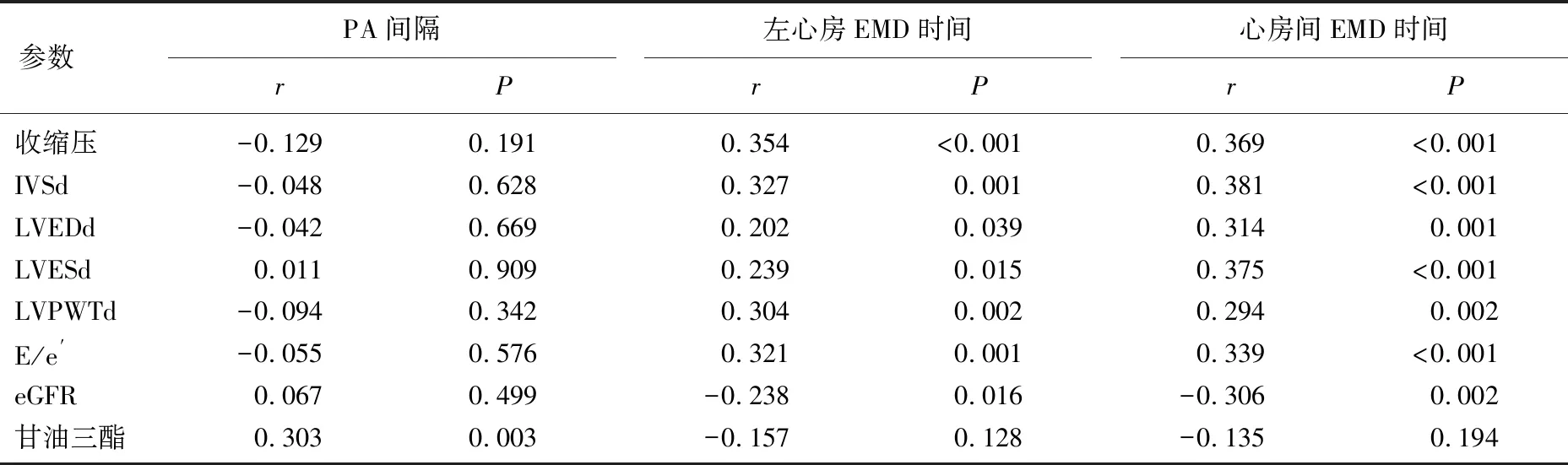
表4 病例组AEMD时间与心超参数及临床指标的相关性分析
3 讨 论
本研究发现,病例组PA外侧、PA间隔、PA三尖瓣、左心房EMD及心房间EMD时间显著延长。此外,在双变量相关分析中,发现PA间隔与甘油三酯呈正相关; 左心房EMD时间和心房间EMD时间均与收缩压、IVSd、LVEDd、LVESd、LVPWTd及E/e′呈正相关,但与eGFR呈负相关。研究[6]表明,肥厚型及扩张型心肌病患者的左房节段延迟明显高于健康对照组。这与本研究相关心超参数与心房传导时间延长有关的研究结果一致,而eGFR是相对室壁厚度的独立相关因素[7], 因此有理由认为其与AEMD时间存在一定相关性。
针对慢性肾脏病继发心脏受损的研究,心肌功能受损已受到一致认同,已有相关的血清学指标可作为评估心脏结构功能风险的生物标志物[8]。对于CKD 5期血液透析的患者,透析时间与LVEDd呈正相关[9]。临床研究[10]证实, TDI作为非侵入性技术能准确评估心房的同步性改变,本研究基于对CKD 3~5期未透析患者的心肌功能研究,应用TDI对患者心肌电机械耦合时间进行评估。ESRD患者AEMD时间延长可能继发于尿毒症性心肌病、间质纤维化、慢性炎症及营养不良,这些病理变化均可导致机电传导减慢[11]。AEMD时间代表心房肌细胞电信号和收缩功能的连续性,是AF发生和持续的原因,而在ESRD患者中AF的发病率显著增高[12], 因此早期发现心房电机械传导受损可为临床预防AF提供参考依据。
研究[13]表示,甲状旁腺激素(PTH)也会导致心肌细胞结构重塑,从而促进心血管纤维化和功能紊乱,推测其在延长AEMD方面起重要作用。本研究发现也可能与纳入患者的心房肌纤维化程度有关,但未能发现PTH与各处传导时间有显著相关性,可能与纳入的肾脏病人群继发性损害甲状旁腺功能的程度不高有关。高龄和糖尿病、高血压是AEMD时间受损的危险因素,但本研究中,高龄与AEMD时间相关性不显著,这可能与纳入患者年龄分布较广有关。有学者[6]使用矢量速度成像技术评估肥厚型心肌病患者的左房心肌电生理延迟,发现受试者延迟显著长于健康对照组。研究[14]发现,高血压患者的心房传导时间显著延长,心房内和心房间机电延迟与高血压持续时间之间存在显著相关性,这与本研究结果一致。 研究[15]发现, 2型糖尿病患者的AEMD时间显著延长。本研究尚未发现血糖与各AEMD时间有显著相关性,这可能与本研究纳入的病例组患者血糖控制在较好的范围,且糖尿病肾病患者占比较少有关。
左心房EMD延长可能与ESRD患者左房机械功能受损有关[16], 如左房偏大且收缩性差,左室充盈减少等。研究[17]显示,血磷升高与心血管死亡风险相关,钙磷代谢紊乱是CKD患者常见的并发症,且与预后密切相关[18]。本研究并未发现血清学指标与各处机电时间有相关性,考虑是纳入患者病情较轻,尚未达电解质紊乱水平,且非透析的CKD患者高钙血症发生率相对较低[19], 这也与本研究结果相符。CKD患者心源性猝死的新型危险因素包括炎症和营养不良[20],这在CKD患者中很常见[21-22]。研究[23]表明,白蛋白减少、超敏C反应蛋白(hs-CRP)升高作为衡量标准,均可增加心源性猝死的风险。研究[23-25]表明,在患有高尿酸血症的高血压患者中,心房间EMD时间显著增加。本研究中,未发现hs-CRP、尿酸及白蛋白与各处EMD时间之间有显著相关性,考虑可能由于本研究纳入的群体尚未透析,而上述研究对象为常年透析患者。本研究存在一定局限性,本研究样本量相对较小,不能代表整个人群,结果推广性受限; 且本研究为针对CKD 3~5期非透析患者的横断面研究,主要关注各处EMD时间参数,要探讨其他新的危险因素如白蛋白等还需进一步验证。
综上所述, CKD 3~5期非透析患者的PA外侧、PA间隔、PA三尖瓣、左心房EMD及心房间EMD时间显著延长。SBP、甘油三酯、心肌结构、E/e′及eGFR可能是该类人群AEMD时间延长的影响因素。

