万古霉素联合哌拉西林他唑巴坦对脓毒症患者急性肾损伤的影响
储璐璐,刘爱明,濮尊国,丁宏胜
海安市人民医院重症医学科,海安 226600
脓毒症作为一种临床综合征,其是由感染而导致的全身性炎性反应,可引发患者的多器官功能障碍[1-2]。据报道,全世界至少有约3 150万人被诊断为脓毒症,其中有约500万例患者死亡[3-4]。脓毒症同时也是ICU较为常见的死亡原因之一,其中急性肾损伤(acute kidney injury,AKI)是脓毒症较为多见的并发症之一[5-6]。有研究发现,抗生素如万古霉素(vancomycin,VAN)、哌拉西林他唑巴坦(pi-peracillin tazobactam,TZP)等的使用与脓毒症相关性AKI的发生和发展密切相关,但研究结果仍未统一[7-9]。因此,本研究通过分析单独使用VAN和VAN联合TZP对脓毒症患者AKI的影响及相关危险因素,旨在为脓毒症患者的临床经验性抗感染治疗提供参考。
1 一般资料
选取收治的203例脓毒症患者作为研究对象。根据入院后使用抗生素的情况将其分为研究组(n=100)和对照组(n=103)。2组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性,见表1。
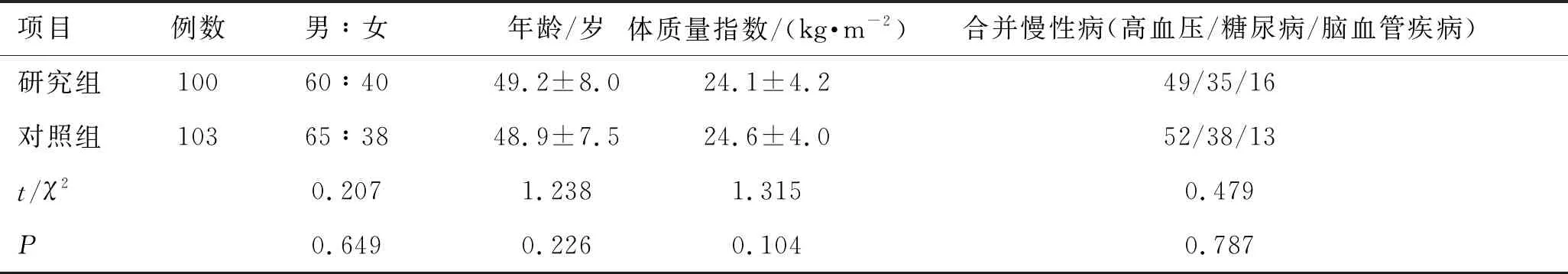
表1 2组一般情况的比较
纳入标准:①所有患者入院均根据相关诊断标准[10]诊断为脓毒症,均签署治疗知情同意书;②所有患者入院前3 d均未使用VAN和TZP等药物;③所有患者入院后维持使用VAN、TZP至少2 d。
排除标准:①所有患者入院前均排除伴有慢性肾脏疾病;②依从性差者等。
2 方法
2.1 治疗方法
对照组使用VAN(规格为0.5 g,浙江医药股份有限公司新昌制药厂)治疗。VAN 1 g,每12 h给药1次,静脉滴注,其他治疗按照《国际脓毒症诊疗指南(2021版)》进行。
研究组在对照组治疗的基础上加用TZP(规格为4.5 g,瀚晖制药有限公司)。TZP 4.5 g,6~8 h给药1次,静脉滴注。
2.2 观察指标
记录并比较2组患者AKI的发生率。比较2组患者临床转归的差异,包括AKI恢复时的血肌酐水平、AKI持续时间、住院时间、1个月内的存活情况等指标。用单因素分析脓毒症患者发生AKI的影响因素,包括最高血肌酐、急性生理与慢性健康评分(acute physiology and chronic health evaluation Ⅱ,APACHE Ⅱ)、降钙素原、C反应蛋白、抗生素治疗方案等因素。用多因素分析脓毒症患者发生AKI的影响因素,包括PACHE Ⅱ、抗生素治疗方案。
2.3 统计学方法
3 结果
3.1 AKI发生情况的比较
2组患者的基线血肌酐水平比较,差异无统计学意义(P>0.05)。治疗后,研究组的最高血肌酐水平和AKI的发生率明显高于对照组,且研究组AKI 2~3级的发生率也显著高于对照组(P<0.05)。结果见表2。

表2 2组AKI发生情况的比较
3.2 临床转归情况的比较
治疗后,研究组患者恢复时的血肌酐水平低于对照组,AKI持续时间和住院时间均短于对照组(P<0.05),但2组患者1个月内死亡率比较差异无统计学意义(P>0.05)。结果见表3。
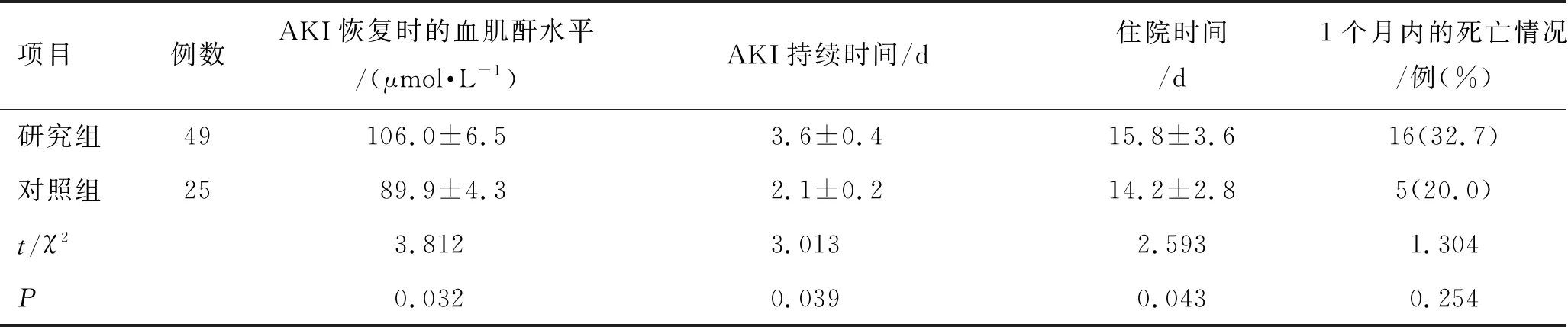
表3 2组临床转归情况的比较
3.3 脓毒症患者发生AKI影响因素的单因素分析
单因素分析结果显示,最高血肌酐、APACHE Ⅱ、降钙素原、C反应蛋白、使用VAN治疗及使用VAN联合TZP治疗均是脓毒症患者发生AKI的影响因素(P<0.05)。结果见表4。

表4 脓毒症患者发生AKI影响因素的单因素分析结果
3.4 脓毒症患者发生AKI影响因素的多因素分析
多因素分析结果显示,APACHE Ⅱ及使用VAN联合TZP治疗是脓毒症患者发生AKI的独立危险因素(P<0.05)。结果见表5。
4 讨论
研究发现,抗生素的使用可能会增加脓毒症患者出现AKI的风险,VAN作为糖肽类的抗生素,其在临床上被广泛应用于脓毒症患者耐甲氧西林金黄色葡萄球菌感染的治疗,但VAN的肾毒性较强,特别是与其他具有肾毒性的药物(如TZP)联合使用时可能会导致发生AKI的风险显著升高。但也有学者认为,单独使用VAN或使用VAN联合β-内酰胺类药物治疗脓毒症,对于导致AKI的发生无明显差异[11-14]。
本研究结果显示,2组患者基线血肌酐水平比较差异无统计学意义(P>0.05),治疗后研究组的最高血肌酐水平及AKI的发生率明显高于对照组,且研究组AKI 2~3级的发生率也显著高于对照组(P<0.05),表明VAN联合TZP治疗会使脓毒症患者发生AKI的概率升高且等级更高,这可能与TZP可导致肾毒性有关[15-16]。另外,治疗后研究组患者恢复时的血肌酐水平低于对照组,AKI持续时间及住院时间均短于对照组(P<0.05),但2组患者1个月内死亡率比较差异无统计学意义(P>0.05),表明VAN联合TZP可显著影响患者的恢复情况,但不影响患者的预后[17-18]。同时,为进一步明确影响脓毒症患者发生AKI的危险因素,本研究对脓毒症患者发生AKI的影响因素进行单因素分析,发现最高血肌酐水平、APACHE Ⅱ、降钙素原、C反应蛋白、使用VAN及使用VAN联合TZP治疗均是脓毒症患者发生AKI的影响因素(P<0.05)。多因素分析结果表明,APACHE Ⅱ及使用VAN联合TZP治疗是脓毒症患者发生AKI的独立危险因素(P<0.05)。这可能是因为APACHE Ⅱ是评估脓毒症患者病情严重程度较为常用的工具之一,其评分越高表示病情越严重,越易出现低氧、低灌注而导致AKI;使用VAN联合TZP治疗脓毒症可能叠加肾毒性作用,从而使AKI的发生率升高[19-20]。
综上所述,使用VAN联合TZP治疗脓毒症可显著提高AKI的发生率及发病等级,但不影响患者的预后。APACHE Ⅱ及使用VAN联合TZP治疗是脓毒症患者发生AKI的独立危险因素。因此,在治疗具有潜在AKI发生高风险的脓毒症患者时,应谨慎选择VAN联合TZP方案。

