营养评估工具对梗阻性黄疸患者不良结局预测效果的系统评价
曹洁 郑瑞双 王艳晖 董凤齐
梗阻性黄疸(Obstructive Jaundice,OJ)是因胆道机械性梗阻而导致胆汁不能进入肠道、胆道内胆汁淤积,进而使胆管内压力升高所引起的一组以腹痛、黄疸为主要症状的疾病总称。梗阻性黄疸患者因饮食摄入减少、吸收不良等消化系统紊乱、肝功能异常及疾病消耗等原因而普遍存在不同程度的营养不良,且营养不良发病率高于其他住院患者[1],与患者不良临床结局(术后并发症、死亡)呈负相关[2]。营养评估(nutrition assessment)可确定患者的营养状况,协助临床相关人员及时对患者进行营养干预,改善患者不良结局[2-3]。营养评估是相关人员对梗阻性黄疸患者实施营养干预的前提,也是对此类人群进行营养管理的首要环节[4-5]。然而,目前临床中用于评估梗阻性黄疸患者营养状况的评估工具种类较多,缺乏评估梗阻性黄疸患者营养状况的金标准及共识。本研究采用系统综述的研究设计,探讨不同营养评估工具在梗阻性黄疸患者中的应用价值,为梗阻性黄疸患者营养管理方案的制订提供理论依据。
1 资料与方法
1.1 文献检索策略
本研究由2 名研究人员检索中英文数据库,检索时间为建库至2022 年9 月10 日。检索数据库包括:万方数据资源系统、中国知网(CNKI)、PubMed 数据库、中国生物医学文献数据库(CBM)、Embase 等。检索方式采用主题词和自由词相结合的方式,中文检索词为:“梗阻性黄疸”或“胆道梗阻”和“营养风险筛查”或“风险评估”或“评估工具”或“营养评估”或“筛查工具”和“主观全面评定法”或“营养风险筛查2002”或“微型营养评定”或“营养不良通用筛查工具”等;英文检索词为“obstructive jaundice” or “biliary obstruction” and “nutrition risk screening” or “risk assessment” or “screening tool” or “assessment tool” or “Subjective Global Assessment” or “Mini Nutrition Assessment” or“Malnutrition Universal Screening Tool” or“Nutritional Risk Screening 2002”or “Nutritional Risk Index” or“Body Mass Index” or “Body Mass Index”等,同时纳入文献的参考文献。
1.2 文献纳入标准
1.2.1 研究对象 符合梗阻性黄疸诊断标准者(经体征、实验室检查及影像学检查证实为梗阻性黄疸);接受梗阻部位的手术治疗(包括胰十二指肠切除术、胆管切除术等根治性手术;姑息手术、胆道引流等姑息性手术);年龄≥18 周岁者。
1.2.2 研究类型 队列研究、横断面研究和病例对照研究。
1.2.3 结局指标 ①术后并发症(采用Clavien-Dindo 分级,分为I~V 级,其中III~V 级为严重并发症)发生率,包括胰瘘、胆瘘、出血、腹腔感染、伤口感染及胃排空障碍等[6]。②病死率、生存期(根据随访结果记录)。③住院时间(接受手术至出院的时间)。
1.3 文献排除标准
排除以下文献:①不能获取全文的文献;②非英文或中文的文献;③原始数据有缺失或数据不能换算转化的文献;④重复发表的文献;⑤综述文献;⑥个案报道。
1.4 文献筛选和资料提取
将检索到的文献全部导入EndNote X7 文献管理软件,进行软件去重和人工去重,根据文献题目、摘要进行初次筛选,除去明显不符合纳入标准的文献,通读剩余文献全文,严格按照纳入和排除标准进行文献复筛。由2 名研究者提取纳入文献的信息,包括:①文献作者、发表年份、样本量、样本来源、研究类型。②研究涉及的营养评估工具、研究结果。③营养评估结果指标:病例对照研究及横断面研究采用比值比(Odds Ratio,OR 值),队列研究采用风险比(Hazard Ratio,HR 值),当文献没有直接提供数据时,则根据其数据换算成OR 或HR 值。
1.5 文献质量评价
依据纳入文献的类型,选择不同文献质量的评价工具[7]:①对队列研究和病例对照研究,采用纽卡斯尔-渥太华量表(Newcastle-Ottawa Scale,NOS),该量表共8 个条目,总分9 分,评分<4分为文献质量差,4~6 分为文献质量良好,7~9 分为文献质量高。②对横断面研究则应用美国卫生保健质量和研究机构(Agency for Healthcare Research and Quality,AHRQ)推荐的横断面研究评价标准(Cross-Sectional Study Quality),该评价标准包括11 个条目,分别用“是”“否”及“不清楚”作答,评分0~3 分为文献质量差,4~7 分为文献质量良好,8~11 分为文献质量高。文献质量评价由2 名研究者独立进行,出现不一致的情况,先由双方进行商讨,如仍有分歧,请第3 名研究者参与协商解决。
2 结果
2.1 文献检索结果
共检索到相关文献5360 篇,经过严格筛选最终纳入文献9 篇,文献筛选的流程图见图1。纳入文献中7 篇为前瞻性队列研究,2 篇为横断面研究,共纳入研究对象1992 例,涉及营养评估工具包括:微型营养评估表(Mini-Nutritional Assessment,MNA)、营养风险评估表(Nutritional Risk Screening 2002,NRS 2002)、 微型营养评定简表(Mini Nutritional Assessment-Short Form,MNA-SF)、 营养风险指数(Nutritional Risk Index,NRI)、预后营养指数(Prognostic Nutritional Index,PNI)、体质量指数(Body Mass Index,BMI)、营养不良通用筛检工具(Malnutrition Universal Screening Tool,MUST)及自定义工具梗阻性黄疸营养不良指数(obstructive jaundice malnutrition index,OJMI)等,结局指标包括术后并发症、总生存期及住院时间等,具体情况见表1。

表1 纳入研究的具体基本特征

图1 文献筛查过程
2.2 纳入文献质量评价
依据纳入文献类型,选择不同文献质量评价工具。纳入文献在纳入人群选择和结果测量方面质量较高,但多项研究[1-2,13]未考虑暴露组与非暴露组的组间可比性,NOS 得分为5~8 分,达到良好及以上水平,详细评价结果见表2;Padillo[10]和虞向阳[3]的横断面研究中AHRQ 得分分别为5 分、6 分,均为中等质量文献,主要对结果的重复测量、控制混杂因素等方面存在不足。
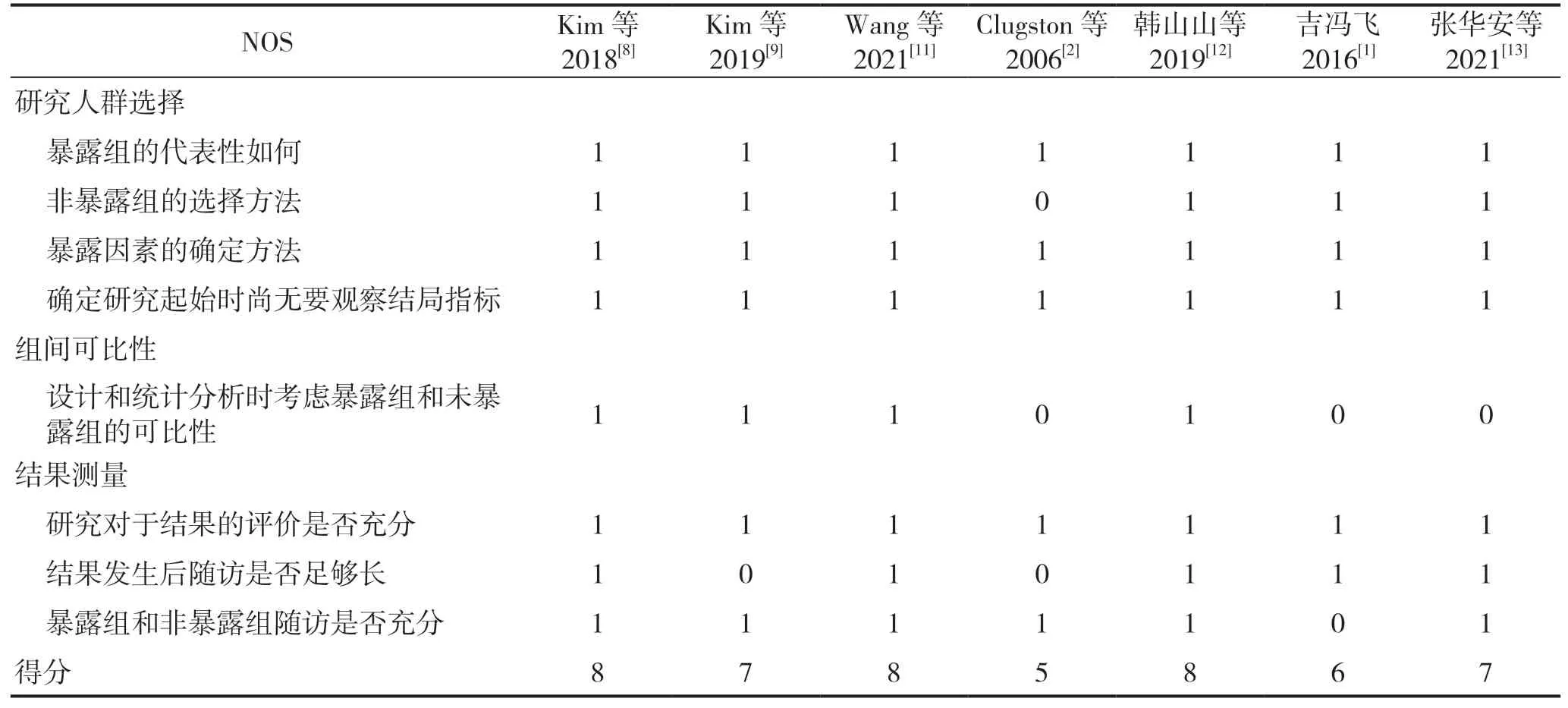
表2 纽卡斯尔-渥太华量表(NOS)纳入文献质量评价

表3 美国卫生保健质量和研究机构(AHRQ)推荐评价标准纳入文献质量评价
2.3 纳入营养评估工具的主要内容
本研究共纳入8 项营养评估工具,包括3 项营养筛查工具、3 项营养评估工具和1 项自定义工具,内容主要涉及人体测量指标、进食量减少、年龄、代谢应激状况及实验室指标。其中,MNA、MNASF、MUST 及NRS-2002 以主观参数(体重减轻、进食减少、应激状况等)为主,未涉及实验室指标,NRI、PNI 及自定义工具涉及白蛋白、淋巴细胞计数等实验室指标,详情见表4。
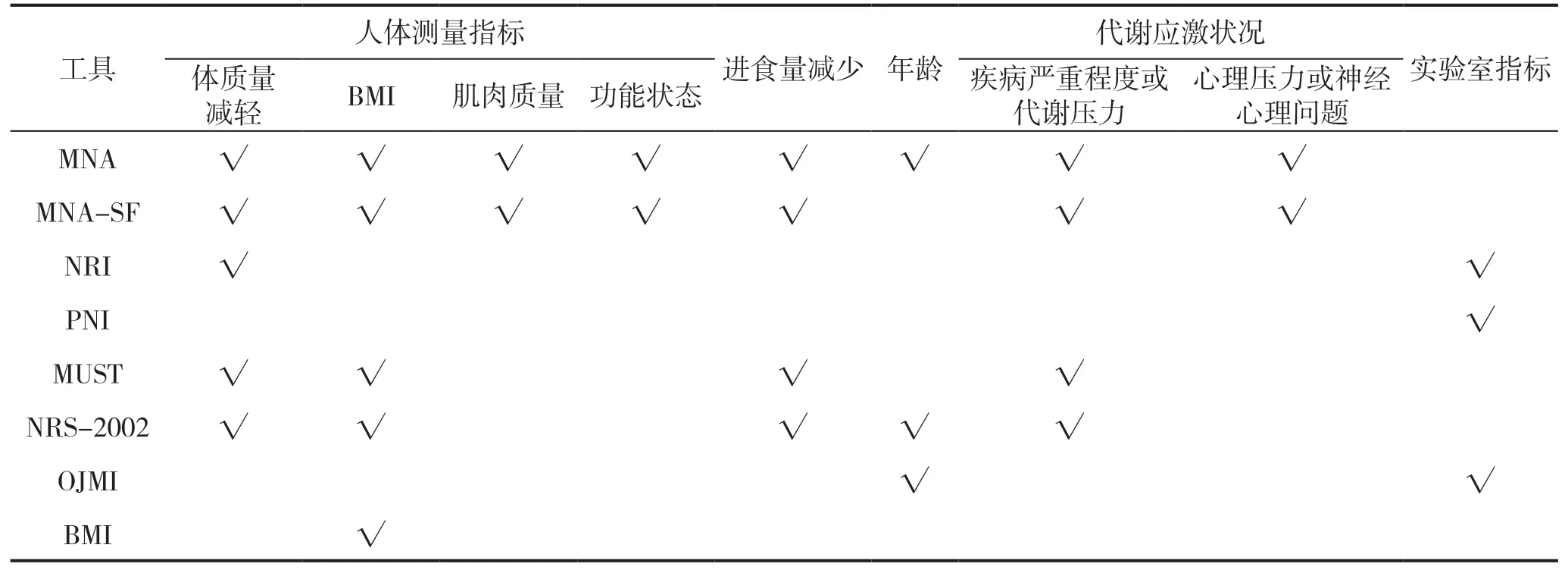
表4 纳入本研究的营养评估工具涉及内容比较
2.4 梗阻性黄疸患者营养不良及营养风险发生率
梗阻性黄疸患者营养不良及营养风险总体发生率较高,为12.8%~91%,其中恶性梗阻性黄疸发生率为62%~91%,高于良性患者(P=0.001)[1-3,8-13]。不同营养评估工具对梗阻性黄疸患者营养状况评估结果不同:MNA 评估营养不良及营养风险总体发生率为83.1%~87.0%[8-9],NRI 结果为48%~68.6%[2,10],PNI 结果为62.1%[11],NRS-2002 结果为60.3%~87.1%[1,3,12-13],BMI 结果为12.8%~33%[1-2],MNASF 结果为91%[12],MUST 结果为42.9%[2]。
2.5 营养评估工具对梗阻性黄疸患者临床结局的预测价值
梗阻性黄疸患者术后并发症发生率为23.7%~45.2%,其中Grade Ⅲ及以上并发症为18.0%-19.5%。总生存期178.56±66.76 天,住院病死率33.3%~87.2%。4 项研究[1,3,12-13]使用NRS-2002 对梗阻性黄疸患者进行营养评估,表明NRS-2002 与总生存期有相关性(HR=3.87,P=0.040),此外与胆道感染及其他术后并发症也有相关性。3 项研究使用BMI 评估梗阻性黄疸患者营养状况,吉冯飞等[1]的研究认为BMI<20 对术后并发症有预测性(OR=15.97,P<0.001), 但在Kim 等[8]的研究中BMI 对术后并发症无预测性(P=0.755),Clugston 等[2]的研究中BMI 与住院死亡率和住院时间均无显著相关性(P>0.05)。共2 项研究[8-9]使用MNA 对梗阻性黄疸患者进行营养评估,表明MNA ≤21.5 分与术后并发症有显著相关性(HR=3.45,95%CI:1.10~11.09,P=0.037),灵敏度及特异度分别约为0.9、0.2。2 项研究[2,10]使用NRI 对梗阻性黄疸患者进行营养评估,表明NRI 与住院死亡率有显著相关性(OR=12.5,P=0.044),此外与住院时间也有显著相关性(P=0.001)。另外,PNI、MUST、MNA-SF 以及自定义工具OJMI均仅有一项研究涉及,其中WANG 等[11]研究发现PNI 对梗阻性黄疸患者总生存期无显著预测性(HR为0.987~1.154,P=0.742~0.952),Clugston 等[2]认为MUST(P=0.008)对住院时间有预测作用,韩山山等[12]认为MNA-SF 对总生存期有预测作用(营养不良风险HR =15.544,P=0.005;营养不良HR=42.535,P<0.001)。
3 系统评价结果分析
3.1 评估工具的比值比、风险比、灵敏度或特异度
NRS-2002 的HR为3.20~7.42,灵敏度为0.81-0.94, 特异度为0.26-0.53[1,3,12-13];BMI 的OR为15.97,灵敏度为0.79,特异度为0.81[1];MNA的OR值为2.521~3.033,HR为3.54,灵敏度为0.91-0.94,特异度为0.18-0.22[8-9];NRI 的OR为12.50,灵敏度为0.75~0.82,特异度为0.81~0.83[2,10];MNA-SF 的HR为15.54~42.54[12];PNI 的HR为0.987~1.154[11];自定义工具OJMI,灵敏度为0.82,特异度为0.83[10]。可见,MNA 和NRS-2002 的灵敏度最高达0.94,NRI、BMI 以及自定义工具OJMI的特异度均超过0.8,MNA-SF 的HR最高,但除NRS2002 和BMI 外,其余工具仅有1~2 项研究涉及,其临床有效性及可靠性有待进一步验证。
3.2 评估工具的临床适用性
纳入的9 项研究中应用最多的营养风险评估工具是NRS-2002,认为其筛查结果对梗阻性黄疸患者临床结局有预测作用。其中韩山山等[12]将NRS-2002 和MNA-SF 对比,认为MNA-SF 在恶性梗阻性黄疸患者营养筛查中具有优越性,能更准确预测生存期,将其推荐为恶性梗阻性黄疸患者入院时营养筛查工具并根据筛查结果进行营养干预。Kim等[8-9]发现术前MNA<21.5 与术后并发症有显著相关性,术前营养状况的改善可减低术后并发症。Clugston 等[2]认为NRI 相比BMI、MUST 等能更好预测梗阻性黄疸患者的住院死亡率及住院时间。Jie Wang 等[11]认为PNI 并不是梗阻性黄疸患者的预后指标。另外,Padillo 等[10]自行定义的工具(OJMI)在其他文献中未见报道。
4 讨论
4.1 营养评估工具在梗阻性黄疸患者营养评估中均存在不足
本研究共纳入8 种梗阻性黄疸患者的营养评估工具,涉及多项主观、客观营养评估参数。NRS-2002 是全球营养专家制订的营养不良诊断标准共识(GLIM)推荐使用的营养风险筛查工具[14-15],也是本研究中评估梗阻性患者的营养状况时使用最多的工具。然而,由于梗阻性黄疸患者多存在消化功能紊乱、肝肾功能异常等导致低蛋白血症、炎症反应、电解质紊乱,出现水肿、腹水等症状,因而营养评估人员较难获得患者准确的体质量、BMI 等参数,而NRS-2002 的评估内容并不详细、具体,即对梗阻性黄疸患者营养状况的评估特异性不强,可能使得该测评工具并不能准确反应梗阻性黄疸患者的营养状况。当前全球超重和肥胖流行[16],梗阻性黄疸患者在3~6 个月内可能损失20%以上的体质量和肌肉质量,但BMI 可能仍处于正常或高于正常范围,因此当研究人员或临床人员使用BMI 或涉及BMI 的评估工具对梗阻性黄疸患者进行营养评估时,可能无法识别这些超重和肥胖梗阻性黄疸患者的营养不良状况。
MNA、MNA-SF、MUST 及NRS-2002 等评估工具则均未包含白蛋白、淋巴细胞计数等实验室客观营养评估参数,而无法客观反映梗阻性黄疸患者的营养状况。白蛋白是一种强大而廉价的指标,是诊断营养不良应用最广泛的蛋白质[17]。梗阻性黄疸患者肝功能损伤导致白蛋白合成下降,表现为蛋白质营养不良,而低白蛋白是梗阻性黄疸患者术后生存率的预测因素[18],因此临床中也经常用人血白蛋白来评估其营养不良、营养干预效果及术后并发症风险[13,19-21];淋巴细胞计数是一种普遍使用的免疫指标,参与梗阻性黄疸患者炎症反应及组织修复过程,在免疫监测和免疫编辑中起重要作用,是梗阻性黄疸患者的预后预测因子[13]。但营养评估工具如PNI 仅以白蛋白和或淋巴细胞计数评估梗阻性黄疸患者营养状况,则可能漏诊潜在营养风险者,因此可能更适合作为营养评估的辅助工具。NRI、PNI 及NUST 等工具则未考虑患者的年龄因素。多项研究证实,无论是否患有梗阻性黄疸、年龄大于65 岁均是营养不良的预测因素[1]。因此,忽略年龄因素进行营养评估,也可能导致低估老年梗阻性黄疸患者的营养不良或风险。总之,现有文献中用于评估梗阻性黄疸患者营养状况的工具均存在一定不足,无法较全面、客观地评估梗阻性黄疸患者营养状况。
4.2 缺乏评估梗阻性黄疸患者营养状况的金标准
本次研究纳入的营养评估工具缺乏金标准检验,其敏感性和特异性不能满足梗阻性黄疸患者的营养评估对金标准的要求。原因可能包括:梗阻性黄疸在人群中发病率较低,恶性梗阻性黄疸患者5年生存率仅为5%~8%[13],且涉及疾病种类较多(如,结石、胆管癌等不同位置的良恶性肿瘤等),不易针对梗阻性黄疸患者进行大样本量多中心研究,这也可能是本研究中纳入的文献均为单中心病例研究的原因。另外,各种营养评估工具受研究对象的年龄、疾病严重程度、不同治疗阶段等影响,而那些高龄、恶性疾病及晚期患者等人群的营养风险明显增加,但大多数研究受样本量限制难以对这些特殊人群营养状况进行亚组分析,导致这些评估工具并不能准确评估这些人群的营养状况。同时,由于不同梗阻性黄疸患者在良恶性疾病、梗阻位置、疾病阶段及治疗类型等方面不同,导致影响患者营养状况的混杂因素较多,组间差异不易控制,因此使得各营养评估工具在梗阻性黄疸患者中应用的有效性存在不足,导致营养评估结果存在较大差异。另一方面,尽管BMI 是重要营养参数,但其判定营养风险的截断值尚缺乏统一标准。如本研究纳入的文献Kim等[8]采用18.5 kg/m2、Clugston 等[2]采用20 kg/m2、冯吉飞[1]则同时采用上述两个截断值作为梗阻性黄疸患者营养不良的标准。可见,当前缺乏评估梗阻性黄疸患者营养状况的金标准,未来需就这一问题进一步深入探索。
4.3 推荐构建多种工具联合应用的个体化营养评估方案
本研究结果显示,临床应用最广泛的营养风险筛查工具是NRS-2002,该工具可有效筛查梗阻性黄疸患者的营养风险、预测不良临床结局,但该工具在梗阻性黄疸患者的营养评估中特异度并不高,仅为0.26~0.53。相比之下,其他工具的应用则较少,评估效果仍存在争议[11],如MNA-SF 在韩山山等的研究中HR值较高[12],但用于老年肿瘤患者营养筛查时特异度为0.5[24],可能出现较多假阳性患者。因此,学者Padillo 等[10]和张华安等[13]尝试构建并应用多项营养参数以提高营养评估的特异度,但这些参数的临床适用性仍需进一步检验[25]。研究发现,梗阻性黄疸患者高血清胆红素浓度可影响多种病理生理过程,包括白蛋白合成障碍、免疫抑制等。这些因素均可能导致梗阻性黄疸患者出现营养不良,而如何应用特异性高、敏感性强的营养评估工具评估梗阻性黄疸患者的营养状况亟需进一步探索。鉴于本文研究结果,我们建议可对梗阻性黄疸患者采取个体化的营养评估方案,即以NRS-2002为主要筛查工具,如老年患者可选用MNA-SF,同时结合实验室参数(如人血白蛋白、淋巴细胞计数等指标)、患者疾病状况(疾病分期、治疗阶段等)等多个因素,综合评估梗阻性黄疸患者的营养状况。
5 结论
综上所述,梗阻性黄疸患者营养状况评估工具以NRS-2002 为主,其他评估工具如NRI、PNI 及NUST 等应用较少,且存在一定不足,无法较全面、客观评估梗阻性黄疸患者的营养状况,亟需未来进一步探索各评估工具的预测作用,并结合梗阻性黄疸患者的疾病特点等开发适用于梗阻性黄疸患者营养状况的特异性评估工具或评估体系,以期协助相关人员确定梗阻性黄疸患者的营养状况,改善此类患者的营养结局。本系统综述存在一定局限性。部分营养评估工具在国内外的应用较少,部分工具仅只有一篇文献支持。部分文献无法获得原始数据可能对本文结果造成一定影响。本研究只纳入了中英文文献,也可能导致结果存在一定偏倚。

