不同手术入路在右半结肠癌根治术患者中的应用效果比较
薄祥坤 戴敏 朱日祥 陆海翔
(江苏省海安市人民医院普外科 海安 226600)
右半结肠癌(Right-sided Colon Cancer,RCC)是胃肠系统常见恶性肿瘤,原发于结肠黏膜上皮,患者早期无明显自觉症状,随着病情进展可引起便血、腹痛等症状,预后较差,病死率较高。目前,手术是治疗RCC 的首选方式,治疗原则为切除区域的全部结肠系膜、切除包含肿瘤在内及两端距离癌肿距离足够长的肠段、清扫各供血动脉旁淋巴结为主,传统开腹手术虽然具有一定的治疗效果,但手术损伤较大,术后恢复时间较长[1~2]。腹腔镜因具有手术损伤小、术后康复较快等优势,在临床中被广泛应用,中间入路、尾侧入路为腹腔镜手术治疗常见入路,均可切除病灶组织,达到治疗目的[3]。但使用何种手术入路方式治疗效果更好尚无统一定论。本研究旨在探讨不同手术入路在RCC 根治术患者中的应用效果。现报道如下:
1 资料与方法
1.1 一般资料 回顾性分析2020 年8 月至2022年1 月在我院行腹腔镜根治术治疗的96 例右半结肠癌患者为研究对象,根据不同手术入路分为A 组和B 组,各48 例。A 组男29 例,女19 例;年龄46~72 岁,平均(57.98±3.12)岁;肿瘤部位:回盲部19 例,升结肠13 例,肝曲16 例;病理分化情况:低分化6 例,中分化15 例,高分化27 例。B 组男31例,女17 例;年龄45~73 岁,平均(58.14±3.50)岁;肿瘤部位:回盲部20 例,升结肠14 例,肝曲14 例;病理分化情况:低分化5 例,中分化14 例,高分化29 例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核批准(伦理审批号:2022YF-0325)。
1.2 入选标准 纳入标准:符合《中国早期结直肠癌筛查及内镜诊治指南(2014,北京)》内RCC 相关诊断标准[4],经影像学和病理检查证实;凝血功能正常;无手术禁忌证;临床资料完整。排除标准:既往有腹部或其他重大手术史者;重要脏器功能障碍者;合并其他恶性肿瘤者;患有精神疾病者;伴肿瘤病灶转移者;合并全身性系统性感染者。
1.3 手术方法 两组患者均行常规术前准备,术前1 d 进食流质饮食,给予患者复方聚乙二醇电解质散服用,行肠道准备。术中采用全麻,常规建立人工气腹,气腹压力维持在12~15 mm Hg,选择脐部下方1 cm 左右作手术切口,置入套管针,并放入腹腔镜,探查腔内肿瘤的位置、大小、转移等情况,以确定肿瘤切除范围,选择穿刺脐左侧为主操作孔,辅助操作孔为右下腹、左右麦氏点。
1.3.1 A 组 腹腔镜根治术取中间入路:给予患者取头低脚高仰卧位,防止小肠、系膜坠积,同时方便暴露手术视野,主刀医师位于患者左侧,助手位于患者右侧。进入腹腔后,将患者小肠向左上方向推移,置于左上腹,后向头侧推大网膜,位于肝脏与胃部之间,使用无菌纱布隔离,后暴露升结肠,右半结肠内侧游离,分辨出肠系膜上静脉走行后,经回结肠下缘部位切开,进入肠系膜,进入间隙。后将Todlt 间隙拓展至十二指肠水平部位,拓展左至肠系膜静脉,右侧至生殖血管。处理右、中结肠血管与回结肠血管,对相应区域淋巴结进行清扫,后游离右半肠周围系膜。游离肝曲部位,于上腹部中线部位作一6 cm 纵行切口,取出标本,离断并吻合;常规消毒两侧残端,根据患者实际情况,行吻合操作,注意预防肠系膜扭转,后间断缝合并加固吻合肠管,放回腔内,后充分冲洗腹腔,放置引流管,术区清理后,关闭腹腔。
1.3.2 B 组 腹腔镜根治术取尾侧入路:体位同A组,进入腹腔后,将回盲部向腹侧提起,向头侧牵拉系膜根部内侧缘,暴露消化肠系膜根部的附着部位后,沿着小肠系膜根部及后腹膜黏附形成的交界线切开,进入右侧Todlt 间隙,充分向尾侧、头侧拓展间隙至十二指肠、肠系膜上血管,清扫淋巴结。根据Todlt 间隙拓展情况,从回结肠的远心端,分离、解剖肠系膜的血管。后调整至接肠系膜腹侧,牵拉横结肠系膜,保持系膜张力,将回肠血管蒂牵拉至外侧;经肠系膜左侧缘切开结肠系膜,后经肠系膜右侧缘,向头侧分离,并切断回结肠、右、中结肠长血管根部。再切除胃结肠韧带,将胃网膜右静脉及幽门下淋巴结清除,并游离肝曲,以彻底游离右半肠,选择患者腹部正中作4~5 cm 切口,拉出游离肠管,切除右半结肠,吻合方式同A 组,最后冲洗腹腔并放置引流管,常规清理术区,关闭腹腔。
1.4 观察指标 (1)比较两组手术时间、术中淋巴结清扫数目、术中出血量、住院时间。(2)比较两组并发症发生情况。(3)比较两组RCC 活力指标与肿瘤标志物水平:术前1 d 与术后7 d,采集患者晨起空腹静脉血5 ml,离心5 min,离心转速为3 000 r/min,获取上清液,使用赛默飞iBright 免疫增强化学发光仪检测凋亡抑制因子(Livin)、Polo 样激酶1(Plk1)、X 连锁凋亡抑制蛋白(Xiap)、胸苷激酶1(TK1)。使用DxI800 全自动化学发光仪(贝克曼库尔特公司)测定糖类抗原125(CA125)、癌胚抗原(CEA)、糖类抗原199(CA199)水平。
1.5 统计学方法 采用SPSS23.0 统计学软件分析数据,计数资料以%表示,用χ2检验;计量资料均经Shapiro-Wilk 正态性检验,符合正态分布的计量资料采用(±s)表示,用独立样本t检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组围术期指标比较 两组住院时间、术中清扫淋巴结数量比较,差异无统计学意义(P>0.05);B组手术时间较A 组短,术中出血量较A 组少(P<0.05)。见表1。
表1 两组围术期指标比较(±s)

表1 两组围术期指标比较(±s)
?
2.2 两组术后并发症发生情况比较 两组术后并发症发生率比较无显著性差异(P>0.05)。见表2。

表2 两组术后并发症发生情况比较[例(%)]
2.3 两组RCC 活力指标比较 两组术前TK1、Plk1、Xiap、Livin 比较无显著性差异(P>0.05);术后两组TK1、Plk1、Xiap、Livin 水平较术前明显下降,且B 组各项指标水平较A 组低(P<0.05)。见表3。
表3 两组RCC 活力指标比较(ng/L,±s)
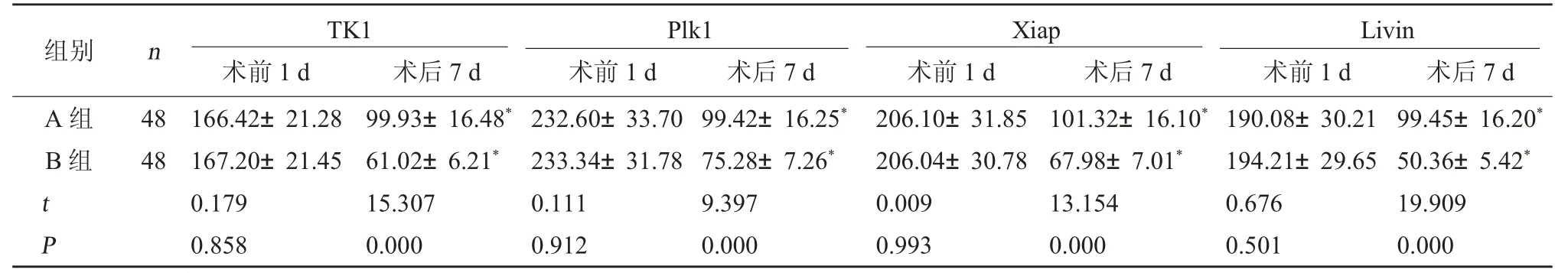
表3 两组RCC 活力指标比较(ng/L,±s)
注:与同组术前1 d 相比,*P<0.05。
?
2.4 两组肿瘤标志物水平比较 两组术前CEA、CA199、CA125 水平比较无显著性差异(P>0.05);术后两组CA199、CEA、CA125 水平低于术前,且B组各项指标水平较A 组低(P<0.05)。见表4。
表4 两组肿瘤标志物水平比较(±s)
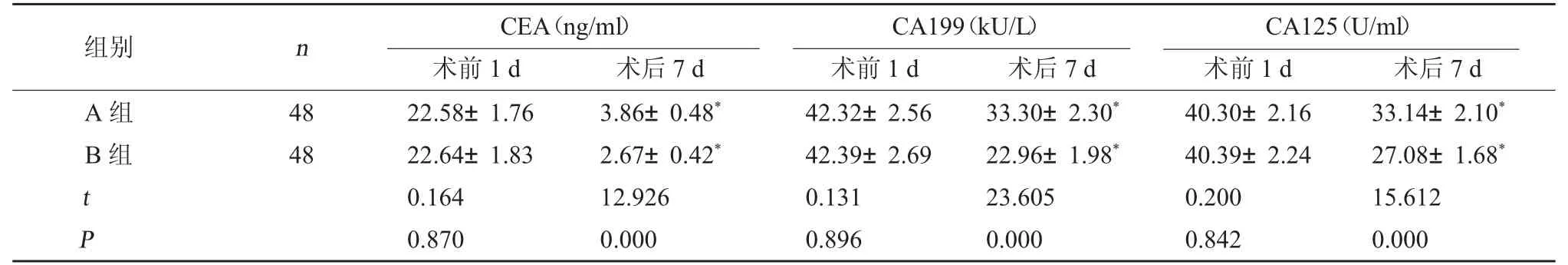
表4 两组肿瘤标志物水平比较(±s)
注:与同组术前1 d 相比,*P<0.05。
?
3 讨论
RCC 是指位于回盲部、升结肠以及横结肠右半区域的肿瘤,其发生与低纤维素、高脂肪饮食有关,中晚期可表现为腹胀、消化不良等,肿瘤不断生长可侵袭膀胱、阴道、尿道等部位,导致患者出现多种不良情况,如阴部疼痛、下肢水肿等,甚至死亡[6~7]。手术是治疗RCC 的重要手段,但因RCC 存在相对复杂的解剖结构、处理切断的大血管较多、涉及术中清除淋巴结的范围较广、游离范围内涉及十二指肠、输尿管、胰腺等重要脏器,较左半结肠更易出现癌转移,增加手术治疗难度[8~9]。腹腔镜根治术是治疗RCC 的主要术式,常见的有中间入路、尾侧入路两种入路方式,其中中间入路先对肿瘤供血血管进行结扎,后游离解剖Todlt 间隙,再将肠管、肠系膜切除,主要优点在于先结扎血管,可减少术中出血量,有效预防肿瘤向远处转移,符合临床肿瘤手术治疗中的无瘤原则[10~11]。尾侧入路是指寻找系膜后天然无血管的天然筋膜间隙,并将肠系膜上的血管作为中心点,进入右侧Todlt 间隙后,进行分离解剖的术式,术中解剖标志显著,可利于术中进入正确的手术层面,且操作区域无特殊血管,手术损伤较小,可进一步减少术中出血量[12]。
本研究结果显示,B 组手术时间短于A 组,术中出血量少于A 组;术后B 组TK1、Plk1、Xiap、Livin、CEA、CA199、CA125 水平低于A 组。可见尾侧入路腹腔镜根治术治疗右半结肠癌可缩短手术时间,减少术中出血量,改善RCC 活力指标与肿瘤标志物水平。中间入路腹腔镜根治术中保持对结肠系膜的牵拉力量,保持肠系膜张力,可利于医师找到解剖平面,减轻一定手术损伤;但对部分肥胖、肠系膜较厚的患者来说,手术中的解剖情况不清晰,不利于手术顺利进行;且手术过程中需穿透右半结肠系膜后再进入间隙,解剖深度组织结构时可能不清晰,无法在直视下进行手术;且中间入路对术者的手术操作要求、解剖要求较高,术中步骤较多,导致手术时间延长;若术中进入间隙过浅,可能会右侧的肠系膜内分离,进而破坏肠系膜完整性,增加出血量,影响患者术后康复[13~14]。尾侧入路手术是在右侧肠系膜根部、后腹膜融合筋膜部位开始,经抗牵拉力使右侧结肠系膜根部充分暴露,进入正确的手术层面,同时手术操作避开了右半结肠,不会损伤到结肠系膜组织,且手术不受肠系膜厚度、血管解剖异变等因素影响,在直视条件下可精确分离脏壁层筋膜,充分解剖间隙,充分暴露供血血管根部,减少手术时间与术中出血量;且术中操作简单,不会增加医师操作难度[15]。本研究结果显示,两组住院时间、术中清扫淋巴结数量、并发症发生率对比无明显差异,可见中间入路、尾侧入路腹腔镜根治术治疗右半结肠癌安全性均较高。但两种入路方式腹腔镜根治术治疗右半结肠癌的远期疗效仍未有定论,今后可增加样本量,延长观察时间,进一步探讨该手术入路的治疗效果。
综上所述,中间入路、尾侧入路治疗右半结肠癌腹腔镜根治术治疗效果均较好、安全性均较高,但尾侧入路手术时间更短,出血更少,RCC 活力指标与肿瘤标志物水平改善效果更佳,利于患者术后恢复。

