全膝关节置换术后主要失败原因分析
王博,杨琳,李亦丞,郭晓斌,霍首杰,陈权
(新疆医科大学第一附属医院关节外科,新疆 乌鲁木齐 830000)
全膝关节置换术(total knee arthroplasty,TKA)是治疗晚期膝关节骨关节病最有效的手段之一。随着人口老龄化、肥胖人群占比增高等原因,膝关节骨关节病的发病率也随之增加[1]。同时膝关节假体的生产成本降低、假体设计的改变让先前的缺陷得以改善,加上手术精度的提高,如计算机导航等辅助技术,使TAK成为更加成熟的手术[2],所以越来越多的人选择膝关节置换术来减少疼痛,改善功能以提高生活质量[3]。然而随着人们对膝关节置换术需求量的提升,并发症也随之增多[4-5]。
目前研究显示,膝关节置换术后假体松动是膝关节翻修的主要原因[6]。在过去十年,由于高分子聚乙烯垫片的材料更新,膝关节假体的设计理念不断创新,翻修的原因占比发生了较大变化[7],感染成为了膝关节置换术后最主要的并发症。然而,国内报道大多为单中心研究,数据量较少,新疆医科大学第一附属医院是一家拥有完整三级护理的三甲医院,尽管TKA在当地大多数医院都已经普及,但绝大多数膝关节翻修手术都是在本院骨科中心进行,拥有较多数据量,且能够代表一定的地区特异性。
因此,本研究的目的是对TKA的翻修原因进行回顾性分析,并对这些原因与先前进行的分析进行比较,通过改良诊断标准、手术治疗、抗生素使用标准或术后康复方案帮助降低膝关节置换术后并发症的发生率,以提高膝关节翻修手术成功率[8],现报告如下。
1 资料与方法
1.1 纳入与排除标准 纳入标准:新疆医科大第一附属医院骨科中心接受膝关节翻修手术病例。排除标准:(1)接受铰链型假体作为主要置入物的患者;(2)因肿瘤行TKA的患者。
1.2 一般资料 依据纳入与排除标准,选择2012年1月至2021年12月新疆医科大第一附属医院骨科中心接受膝关节翻修手术病例280例298侧,其中早期翻修144侧,晚期翻修154侧;多次翻修29侧。男76例,女204例;年龄26~87岁,平均(67.5±9.4)岁。根据翻修原因分类:感染171侧,无菌性松动75侧,假体周围骨折13侧,膝关节不稳定15侧,聚乙烯垫片磨损4侧,关节僵硬4侧,假体脱位12侧,髌股关节问题4侧。
1.3 分类标准 根据以往的研究,笔者将膝关节翻修手术定义为至少更换一种部件(股骨、胫骨、髌骨、半月板垫片)。对膝关节翻修原因具体可以细分为:感染、无菌性松动、假体周围骨折、假体断裂、聚乙烯垫片磨损、膝关节僵硬、假体不稳定、假体脱位、髌股关节问题等,如果有1个以上的翻修原因,则统计主要原因[9]。
假体周围感染(prosthetic joint infection,PJI)的诊断是基于2013肌肉骨骼感染协会(muscularskeletal infection society,MSIS)标准,符合以下标准,假体周围关节感染明确存在。(1)存在与假体相通的窦道;(2)受累人工关节的2处假体周围组织或关节液标本中分离出同一病原体;(3)满足以下6条中4条:①红细胞沉降率(erythrocyte sedimentation rate,ESR)或C反应蛋白(C-reactionprotein,CRP)水平升高;②滑膜白细胞计数升高;③滑膜中性粒细胞(polymorphonuclear neutrophil,PMN)百分比升高;④受累关节出现化脓表现;⑤假体周围组织或关节液标本中1次培养分离出微生物;⑥400倍放大率下,假体周围组织的病理学分析在5个高倍镜视野下发现>5个中心粒细胞。若满足标准(3)中少于4条,假体周围关节感染可能存在。
膝关节僵硬定义为15 °的屈曲挛缩和/或小于75 °的屈曲活动度,当所有其他机制排除时,膝关节僵硬被认为是TKA术后失败的主要原因[10]。无菌性松动定义为有记录的>2 mm的膝关节假体组件移位,进行性放射透光线>2 mm,或术中发现假体部件松动。如果存在膝关节组件松动,无菌性松动被记录为翻修的主要原因。如果进行二期翻修,临时放置含有抗生素的骨间隔垫[11],即考虑作为1次手术。对假体周围骨折、膝关节脱位和无菌性松动用放射学进行评估,必要时采用CT评估[12]。
翻修分为两组:初次翻修组,即初次TKA后的第1次翻修;多次翻修组,即已经进行翻修手术>1次。记录从初次TKA到第1次翻修手术的时间间隔,并将患者分为早期和晚期翻修组。初次TKA和翻修之间的间隔为2年认为是早期和晚期之间的分界点,<2年为早期翻修,≥2年为晚期翻修[13]。
记录患者的人口统计学特征、年龄、性别以及身体质量指数(body mass index,BMI)、年龄校正Charlson合并症指数(age-adjusted Charlson comorbidity index,aCCI)和美国麻醉师协会(American society of aneshesiologists,ASA)评分。
2 结 果
280例膝关节翻修手术,笔者仅对81例(28.9%)行膝关节翻修术的患者进行了初次TKA调查,199例(71.1%)患者由外院转至本院骨科中心进行翻修。
患者年龄26~87岁,平均年龄(67.5±9.4)岁。大多数(76.2%)有较为严重的系统性疾病(ASA Ⅱ级),平均BMI为(26.3±4.2) kg/m2,达到超重标准。204例(72.1%)女性患者,是男性患者近3倍(见表1)。
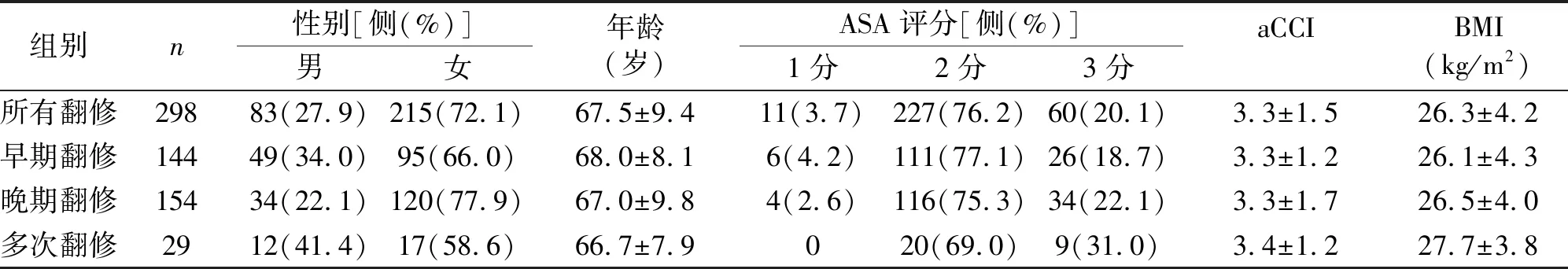
表1 TKA术后翻修患者一般情况
280例298侧TKA翻修患者,18例患者在调查期间进行了双侧膝关节翻修(36侧翻修手术)。298侧手术中翻修占比最高是假体周围感染(总体57.4%,早期翻修76.4%,晚期翻修39.6%;多次翻修72.4%),其次是无菌性松动(总体25.2%,早期翻修8.3%,晚期翻修40.9%;多次翻修20.7%),假体周围骨折4.4%、不稳定(5.0%)及膝关节假体脱位(4.0%)相对较少(见表2)。
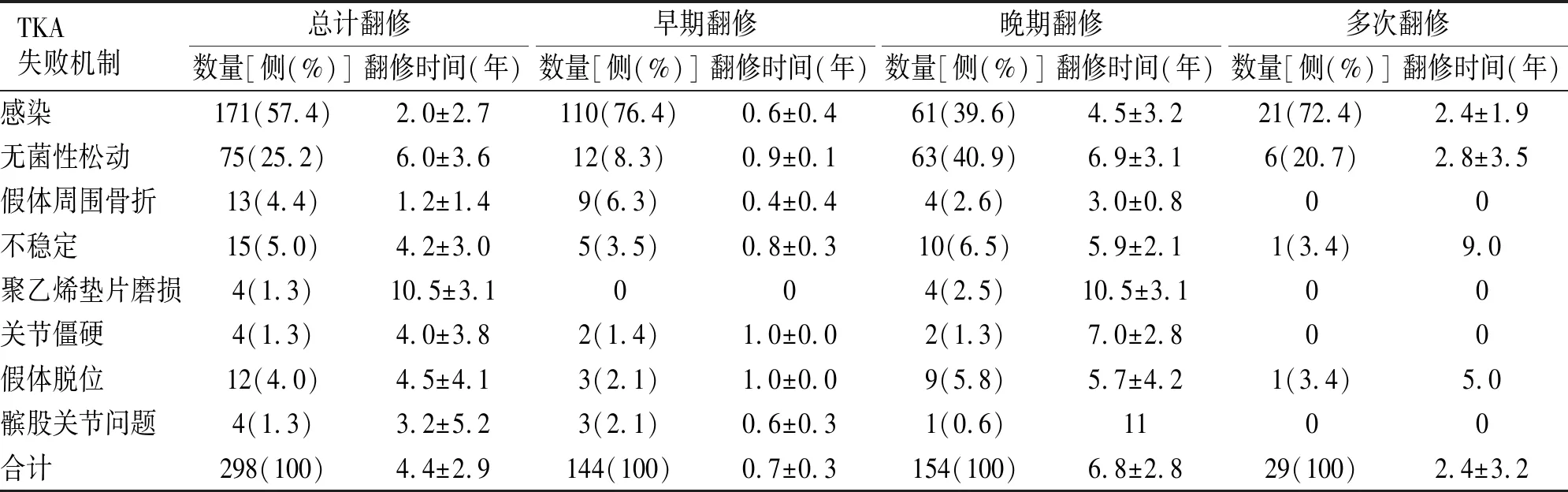
表2 TKA术后失败机制统计结果
在初次翻修组病例中,早期翻修中因感染翻修占比76.4%。晚期翻修中因感染翻修占比39.6%,因无菌性松动占比40.9%二者差距不大,但无菌性松动绝大部分(84.0%)为晚期翻修(见图1)。

图1 10年内各失败原因总计 图2 10年内各失败原因趋势图
205侧膝关节翻修术(68.8%)只有1个失败原因,93侧膝关节翻修术(31.2%)超过1个失败原因。29例患者之前已经接受过1~6次的膝关节翻修手术,在这些患者中,从初次TKA到最后1次翻修的时间为0~3.2年,平均时间为(2.4±3.2)年。多次翻修的病例中感染仍为最主要翻修原因,占72.4%。10年内失败原因趋势见图2。
3 讨 论
长期以来,初次TKA后的翻修手术一直被作为TKA的主要终点,由于整体TKA数量的增加,患者向年轻化转变和技术发展,膝关节翻修手术数量正在逐年上升[14]。本中心10年内膝关节置换术后翻修率3.1%,相较于澳大利亚、英国及瑞典等关节置换注册中心10年内翻修率平均5%明显更低,且因感染翻修率不到1%[15]。然而本研究中的大部分翻修(72.8%)是在地区、州医院进行初次TKA后出现并发症转到本中心的,由于复杂手术的集中与特殊地理与人文环境,本中心的数据样本更多、更具有代表性且进行翻修的原因可能不同于其他中心。
在本研究中,10年内膝关节翻修中PJI的占比达到了57.4%,占翻修总数量的一半以上,且10年内因感染行膝关节翻修病例也呈上升趋势。膝关节假体周围感染已成为最主要的翻修原因,占早期翻修76.4%,从初次TKA至翻修平均时间(2.0±2.7)年。2018年,Postler等[16]的研究中表明PJI发生率最高36.3%,本研究与Postler的研究相较从初次TKA至初次翻修平均时间更早,且早期翻修病例占比更多。有关的因素可能是术前宣教、术中无菌操作、术后康复、特殊地理环境、各地州医疗水平不同及民族特征的差异。大量文献一致表明,假体周围关节感染难以治疗[17],PJI作为TKA术后最难治疗和最昂贵的并发症,风险更高、住院时间更长、再入院次数更多、死亡率更高,且因PJI行膝关节翻修手术需要更多的资源。这些数据提醒应当更加重视初次TKA术后早期的随访观察,以及时发现并降低翻修率。
2002年,Sharkey等[9]发现聚乙烯磨损(25.0%)是TKA翻修最普遍的机制,2014年无菌性松动(39.9%)是最常见的失败机制。Thiele等[10]发现无菌性松动(21.8%)、不稳定(21.8%)和恶性病变(20.7%)是翻修最常见的适应证。本研究中,因无菌性松动行膝关节翻修手术为仅次于PJI的第二大原因,占翻修总侧数25.2%,从初次TKA至翻修平均时间为(6.0±3.6)年,晚期翻修占比40.9%,在无菌性松动病例中晚期翻修占绝大多数(84.0%),10年内病例数量呈缓慢上升趋势,但因无菌性松动及半月板垫片磨损翻修的占比在10年内在逐渐降低,减少的原因是改进了无菌器械包的包装方法,增加使用高交联聚乙烯垫片,股骨组件设计改变膝关节运动学,或降低胫骨基板粗糙度和改进聚乙烯锁定机制。无菌性松动仍然是导致TKA术后失败的一个重要原因,特别是在较年轻的患者中,这些患者翻修可能需要延长到15年甚至更长的时间。假体早期松动可能与TKA假体固定方法有关,包括骨水泥技术。松动的原因随着时间的变化而变化,这说明早期的松动很可能与假体固定不良有关。晚期松动往往是由于继发性骨吸收导致的不稳定。
在Koh等[18]的研究中,髌股关节病继发性髌骨表面置换是翻修的第三大常见原因,占所有翻修的14.0%,15年发生率为0.7%。而本中心髌骨问题较国外占比很低,仅占所有原因的1.3%。膝关节僵硬和假体断裂的翻修很少发生。骨折作为翻修的原因略有增加,这可能与全球老龄化和骨质疏松性膝关节置换术人群有关。
Sharkey等[7]报告的212例翻修手术中后期翻修(时间超过2年)的平均失败时间为7年(2.2~28.0年)。Thiele等[10]报道,在总共358例患者中,初次手术后至少3年进行翻修的患者的平均失败时间为7.9年。本研究晚期翻修组从初次TKA手术至翻修的平均时间为(6.8±2.8)年,这与先前的研究一致[19]。
本研究患者平均年龄大,年龄为(67.5±9.4)岁,大多数患者(76.2%)有较为严重的系统性疾病(ASA Ⅱ级)、Charlson合并症指数平均(3.3±1.5)分,平均BMI为(26.3±4.2) kg/m2,达到超重标准。204例(72.1%)女性患者,比男性患者多近2倍。可见本研究病例年龄普遍较大,大多都合并有较多并发症,平均BMI也高于正常值,由于机体免疫力的自然降低,这些因素都是TKA术后出现并发症的危险因素[20]。
与国内其他研究不同的是,本研究不仅收集了初次翻修,还加入了多次膝关节翻修病例。他们占10年内膝关节翻修手术病例的9.7%。多次翻修的患者感染占比72.4%,可见感染仍然是导致多次翻修的最主要原因。这些假体周围关节感染只有32.0%之前没有感染史,58.0%已经因感染而进行了翻修。本研究患者中,81.6%因PJI而重新翻修的患者之前已经因PJI而进行过翻修。这充分说明了PJI治疗的困难,多次翻修的病例并发症风险更高,原因是多次手术后风险增加、手术时间更长、既往瘢痕、置入物更大、共病和血管化不良的组织导致住院时间也更长,再入院次数更高。这些多次翻修的患者通常有循环受限,软组织受损更为严重,伤口挛缩以及关节内瘢痕,所以往往需要更大型的假体,导致手术难度的升级和术后并发症的上升[21]。
本研究局限性是移居其他城市或在外部中心接受过翻修手术的患者,任何在海外接受翻修手术的患者将无法被纳入。此外,翻修手术是一个相当粗糙的终点,任何拒绝进行翻修手术或因医疗原因无法接受手术的患者的数据也会缺失,所以本研究中的各种原因可能有所低估。其次患者在分析中只能取一个主要原因进行翻修,而在某些情况下报告了多种原因。第三,笔者无法准确的知晓初次TKA术后出现并发症至来本院就诊之间的时长,但是有翻修指征的患者通常被有效地转到本院骨科中心,确认出现并发症至行翻修手术之间的时间一般少于3个月,这可能使翻修分期产生误差。

