高流量温湿化氧疗在新生儿呼吸系统疾病中的应用观察
王丽萍 袁冰琦
(1.汉中市铁路中心医院新生儿科,陕西 汉中 723000;2.陕西省渭南市华州区人民医院儿科,陕西 渭南 714100)
呼吸系统疾病是低收入和中等收入国家5岁以下儿童发病和死亡的主要原因之一[1-4]。无创机械通气可以缩短通气时间,减少肺部并发症的发生,是治疗新生儿呼吸系统疾病的常用治疗方法之一[5]。研究表明有氧呼吸治疗有促进肺通气功能恢复和纠正低氧血症的作用[6]。与普通氧疗相比,高流量温湿化氧疗的加温加湿功能还能稀释和排除痰液,减轻患者呼吸道的干燥情况[7]。但临床中如何选择无创通气方式应用于新生儿呼吸系统疾病的治疗仍存在争议。为此,本研究对比了两种无创通气方式治疗新生儿呼吸系统疾病的效果。报告如下。
1 资料与方法
1.1一般资料 将2019年5月至2022年4月我院住院的新生儿呼吸系统疾病症状患儿114例纳为观察对象。纳入标准:有无创通气适应证;符合新生儿呼吸系统疾病诊断标准;患儿家属知情同意。排除标准:出生体重≤1kg或胎龄≤28周;先天性心脏病患儿;先天性呼吸系统畸形;先天性膈疝、食道闭锁患儿;先天颌面部畸形、气胸、外伤、挤压综合征患儿;已在入院前行气管插管的患儿;治疗依从性差患儿。根据治疗方式不同分为对照组56例(予以经鼻持续气道正压通气),观察组58例(予以高流量温湿化氧疗)。其中对照组男:女=30:26,胎龄(38.61±2.16)周,出生体重(3.01±0.45)kg,疾病类型:新生儿肺炎28例,新生儿湿肺18例,新生儿胎粪吸入综合征8例,其他2例;观察组男:女=31:27,胎龄(38.83±2.25)周,出生体重(3.08±0.44)kg,疾病类型:新生儿肺炎26例,新生儿湿肺22例,新生儿胎粪吸入综合征6例,其他4例。两组患儿性别比、胎龄、体重和疾病类型一般资料差异无统计学意义(P>0.05)。
1.2治疗方法 所有患儿入院后均及时采取对症治疗。给予患儿营养支持,保持患儿呼吸道通畅,维持水电解质平衡,抗感染、呼吸支持等。对照组:给予经鼻持续气道正压通气。采用德国STEPHAN新生儿呼吸机。气道压力参数5~7 cmH2O,氧浓度30%~40%,流量6~8 L/min。观察组:给予高流量温湿化氧疗。采用德国STEPHAN小儿无创呼吸机CPAP-B。氧流量2~10 Lmin,氧浓度30%~40%,湿化加温到37℃。两组患儿选取合适的鼻塞,治疗期间根据患儿临床表现及血气分析指标调整呼吸机参数,维持标准:7.2≤pH值≤7.4,40 mmHg≤PaCO2≤55 mmHg,50 mmHg≤PaO2≤80 mmHg,0.88≤SpO2≤0.95。密切监测治疗期间所有患儿生命体征,连续治疗24~72 h。观察指标:临床疗效:患儿血气分析指标恢复正常,临床症状明显改善判定为显效;患儿pH在正常值80%范围内,临床症状有所好转判定为有效;患儿血气分析指标与治疗前相似,临床症状无明显改善判定为无效。血气分析:采用西尔曼G-100血气分析仪检测PaO2、PaCO2和pH值。症状改善情况:肺啰音消失、呼吸困难缓解、心率恢复、无创通气时间和住院时间。以BCS评分判定气道湿化舒适度,得分越低舒适度越高。气道湿化满意度判定:气道湿化后呼吸通畅、痰液稀薄、痰易咳出、情绪安静判定为湿化满意;气道湿化后呼吸较为通畅、痰液较为稀薄、痰可咳出、情绪较为稳定判定为湿化尚可;气道湿化后咳嗽时血氧饱和度降低,痰液不易咳出,痰液仍黏稠,伴有情绪焦躁不安判定为湿化不足。并发症:患儿发生腹胀、鼻损伤、低氧血症和气胸的发生情况。
1.3统计学方法 数据采用SPSS18.0统计学软件,均数比较采用t检验,计数资料采用χ2检验,以P<0.05表示差异具有统计学意义。
2 结 果
2.1两组临床疗效比较 观察组治疗新生儿呼吸系统疾病效果更为显著(P<0.05)。

表1 两组临床疗效比较
2.2两组血气分析指标比较 治疗后两组PaO2、PaCO2和pH值均显著改善(P<0.05);且观察组PaO2和pH值均显著高于对照组(P<0.05),PaCO2显著低于对照组(P<0.05)。

表2 两组血气分析指标比较
2.3两组症状改善情况比较 观察组肺啰音消失、呼吸困难缓解、心率恢复和住院时间均显著短于对照组(P<0.05)。两组无创通气时间比较,差异无统计学意义(P>0.05)。
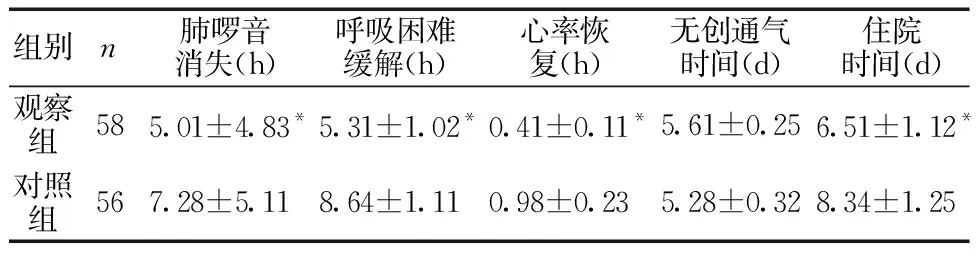
表3 两组症状改善情况比较
2.4两组BCS评分、气道湿化效果和并发症比较 BCS评分:治疗后两组BCS评分均显著降低(P<0.05),且观察组降低程度更为显著(P<0.05)。气道湿化效果:观察组对新生儿呼吸系统疾病湿化总满意度显著高于对照组(P<0.05)。并发症:观察组:腹胀2例(3.45%);对照组:腹胀5例(8.93%),鼻损伤3例(5.36%),低血氧症和气胸各1例(1.79%)。观察组患儿并发症发生率3.45%与对照组17.86%比较,显著降低(P<0.05)。

表4 两组气BCS评分、气道湿化效果和并发症比较
3 讨 论
新生儿呼吸系统疾病是新生儿科常见疾病,起病隐匿进展迅速,若不及时干预,可影响呼吸功能,严重可导致呼吸衰竭[8]。机械通气是其常用治疗方法。其中有创机械通气需气管插管或气管切开,不仅刺激呼吸道,而且肺部并发症也会有增加的风险[9]。无创通气可发挥辅助通气作用,操作简便,安全性高,患儿依从性好。经鼻持续气道正压通气可持续产生气道正压增加功能性残气量,促进机体气体交换,是临床应用较为广泛的无创通气技术。且该方式可避免肺泡闭合,使病变处萎陷肺泡保持开放,减少肺泡内液体渗出。但该方式无法有效控制治疗气体的温湿度,有可能损伤鼻黏膜组织导致新生儿治疗依从性差,影响使用效果[10]。高流量温湿化氧疗可通过细长的鼻塞外连吸氧管为患儿设定精准氧气浓度和温湿度,是一种新型的无创呼吸机治疗方式,且具有降低吸气阻力、提升氧流量、操作便捷等优势。本研究发现,观察组治疗新生儿呼吸系统疾病效果、症状指标(肺啰音消失、呼吸困难缓解、心率恢复和住院时间)改善情况及并发症发生率均优于对照组。这可能是由于高流量温湿化氧疗通过加温湿化气体维持黏膜纤毛功能,减少对呼吸道黏膜的损伤,避免呼吸道热量散发,降低气道阻力,促进气道通畅。此外,高流量温湿化氧疗还可冲洗鼻咽部无效腔,改善了呼吸道通气灌注和无效腔容积比例,减少呼吸功及上呼吸道阻力,利于呼吸道气体交换,对患儿疾病恢复有促进作用。动脉血气分析是判断机体缺氧程度和酸碱平衡的有效指标。本研究治疗后观察组PaO2和pH值均显著高于对照组,PaCO2显著低于对照组。说明高流量温湿化氧疗可有效改善患儿机体缺氧状态和酸碱平衡。本研究中治疗后观察组BCS评分降低程度更为显著,且观察组对新生儿呼吸系统疾病湿化总满意度显著高于对照组。这是因为高流量温湿化氧疗符合人体呼吸道生理功能,气道湿化效果好,治疗中无憋闷感,患儿较为舒适,耐受性增加,易于护理。此外,本研究中两组无创通气时间比较,差异无统计学意义。提示高流量温湿化氧疗未增加无创通气时间。
综上所述,高流量温湿化氧疗治疗新生儿呼吸系统疾病效果显著,改善血气分析指标,提高气道湿化效果和舒适度,缓解患儿临床症状,且并发症少,值得临床推广。

