颈动脉超声联合头部MRI 在缺血性脑卒中诊断中的应用价值
朱长波
(句容市人民医院超声科 江苏 镇江 212400)
缺血性脑卒中是指多重原因导致的脑血管病变,影响脑部血液供应,最终引发脑组织缺氧、缺血、坏死,导致患者的神经功能受损,对日常生活造成影响[1]。有资料显示,我国有70%~80%的脑血管疾病患者为缺血性脑卒中,随着病程的延长,对患者神经、肢体功能的影响越严重,且呈不可逆性[2]。疾病的发病原因较为复杂,患者如能在发病早期接受诊断和治疗,对治疗效果的提升和预后的改善有积极作用。由此可见,及时有效的诊断方法是治疗方案制定的基础,是临床疗效的保证,可为患者的治疗提供科学的依据和理论指导,利于患者的各项功能的恢复,促进生活质量提升[3]。影像和超声检查是临床常用的检查方法,具有操作简单、成本低且具有无创性的优势,在临床诊断中得以广泛应用。其中颈动脉超声和头部MRI 是临床常用的检查方法,但是在诊断过程中发现,单一的检查对于颈动脉斑块以及血管狭窄程度的判断不准确,影响诊断的准确率,无法替代造影检查在临床使用[4]。本文选取2021年1月—2022年12月句容市人民医院收治的202 例疑似缺血性脑卒中患者为研究对象,探讨颈动脉超声联合头部MRI 在缺血性脑卒中患者诊断中的应用效果,报道如下。
1 资料与方法
1.1 一般资料
选取2021年1月—2022年12月句容市人民医院收治的202例疑似缺血性脑卒中患者,其中男102例,女100例,年龄40 ~92 岁,平均年龄(63.15±9.64)岁;发病时间6 ~59 h,平均(39.54±7.31)h;体重61 ~90 kg,平均(75.15±5.41)kg;舒张压(84.26±9.14)mmHg,收缩压(142.62±5.24)mmHg;合并高血压55 例,糖尿病37 例,高血脂53 例。所有患者均对研究内容知情并签订知情同意书。
纳入标准:①缺血性脑卒中患者的诊断符合《中国急性缺血性脑卒中诊治指南2018》[5]中的标准;②患者出现头痛、肢体无力等症状;③首次发病;④具有自主行为能力;⑤临床检查资料完整。排除标准:①处于哺乳期或妊娠期女性;②肝、肾等器官器质性病变;③患精神障碍;④恶性肿瘤患者;⑤心、肺功能不全;⑥对所用造影剂过敏者。
1.2 方法
颈动脉超声检查:使用PHILIPS 公司EPIQ5 彩色多普勒超声检查仪,探头频率设置为(3.0 ~12.0)MHz,患者取平卧位,使用超声仪配套探头对患者的颈总动脉、颈内外动脉、双侧椎动脉及锁骨下动脉进行探查,探查内容为:测量血管内膜厚度,观察管腔内是否出现堵塞、斑块,动脉是否出现粥样硬化斑块。
头部MRI 检查:使用西门子1.5T 磁共振[生产厂家:西门子(深圳)磁共振有限公司;国械注准20203060801]对患者进行检查,设置检查参数:T1加权像轴位,层厚、层距分别为3 mm、1 mm,薄层轴位扫描的层厚和层距分别为2 mm、0 mm。之后进行T2加权、脂肪抑制质子密度加权扫描。磁化梯度回波序列参数:TR、TE、翻转角度分别为9.50 ms、5.20 ms、15°。
联合检测方法同上,综合分析检测结果并记录。
DSA 检查:患者采取仰卧位,使用Philips 公司FD20检查成像系统,局部浸润麻醉后采用Seldinger 技术对股动脉进行穿刺,造影剂为使用碘海醇注射液[生产厂家:北京北陆药业股份有限公司;国药准字H20031169;按碘(I)计75 mL:22.5 g]对主动脉血管进行造影。造影完成,将导管鞘拔除,按压20 min 止血,下肢制动8 h,腹股区加压包扎24 h,通过数字化及减影处理X 线图像,获得最终图像用于临床诊断。
以上检查由同一医生完成,由两位及以上的有5年临床工作经验的影像学医师进行阅片,意见不一致时协商决定最终诊断结果。
1.3 观察指标
①记录颈动脉超声、MRI 以及二者联合检查的结果,比较诊断效能,指标包括特异度、灵敏度、准确率、阴性预测值和阳性预测值;②通过ROC 曲线分析曲线下面积(AUC),评估诊断效能。
1.4 统计学方法
采用SPSS 24.0 统计软件处理数据,符合正态分布的计量资料采用均数±标准差()表示,应用t检验;计数资料采用频数(n)、百分率(%)表示,应用χ²检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 不同检查方法对缺血性脑卒中的诊断结果
202 例疑似缺血性脑卒中患者经DSA 确诊阳性158例,阴性44 例。颈动脉超声检查阳性151 例,阴性44例51 例;MRI 检查阳性150 例,阴性52 例;联合检查阳性157 例,阴性45 例。联合检查的灵敏度、特异度、准确率、阳性预测值、阴性预测值均显著高于单独颈动脉超声检查及MRI 检查(P<0.01)。见表1、表2。

表1 不同检查方法诊断结果 单位:例
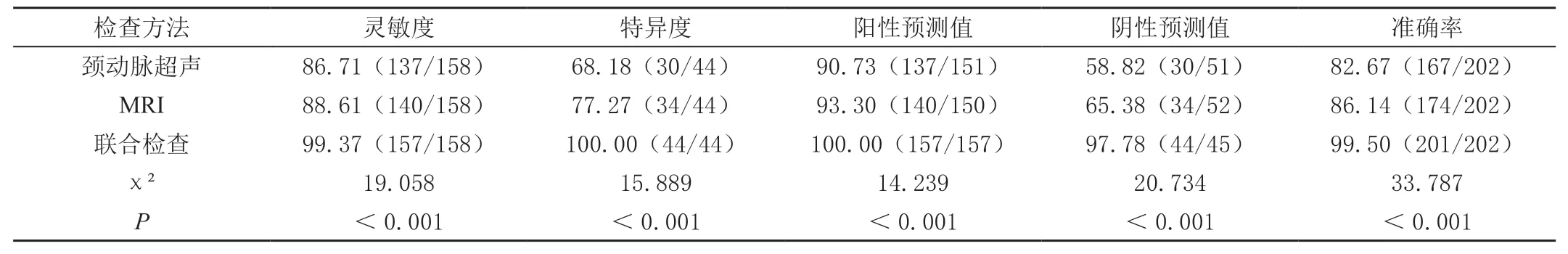
表2 不同检查方法诊断效能比较[%(n/m)]
2.2 不同检查方法诊断效能
颈动脉超声单独检查的AUC=0.774,95%CI:0.711~0.830;MRI 单独检查的AUC=0.829,95%CI:0.770~0.879;联合检查的AUC=0.977,95%CI:0.976 ~1.000,联合检查诊断灵敏度、特异度优于单独检查(P<0.001),见图1。
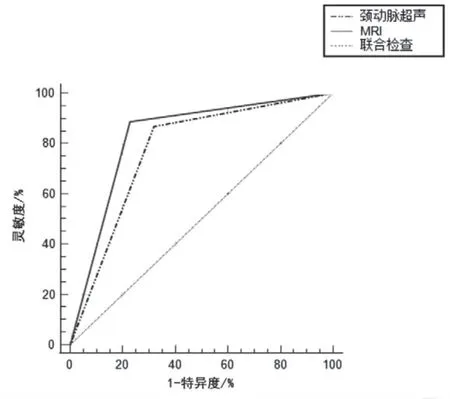
图1 ROC 曲线分析
3 讨论
缺血性脑卒中发生的主要原因为颅内外动脉管腔狭窄、闭塞、出现粥样硬化等,导致脑部组织缺血坏死[6]。由于脑部具有丰富的神经元,坏死的脑组织会造成神经的损伤,影响神经和肢体功能,损伤程度由缺血、缺氧时间决定,如患者能在发病初期及时接受治疗,能减轻神经的损伤程度,提升治疗效果,改善预后。由此可见,科学、确切的诊断方式是临床诊疗活动开展的依据[7-8]。
目前临床对比患者的诊断以DSA 为金标准,能在造影剂的帮助下准确地显示动脉管腔情况,提供确切的诊断,为临床诊断以及后续治疗提供科学的依据[9-10]。但DSA 检查不仅成本高,同时诊断具有创伤性,加之部分患者存在造影剂过敏的情况,不仅导致该检查方法在临床的接受度不高,同时应用也受到限制。此外,缺血性脑卒中患者以老年患者为主要发病群体,不仅患者身体机能下降且存在多种基础性疾病,如高血压、糖尿病等,导致肾功能受损,造影检查无法顺利实施,所以,临床将寻求准确率高、损伤小的检查方法作为主要目标,用于替代造影检查[11]。
随着检查技术的进步,超声在临床只中的应用逐渐广泛,通过颈动脉超声检查能更好地显示颈部血管的血流动力情况,同时能对管壁的厚度、直径进行测量,帮助判断颈动脉病变性质,使检查者明确病变位置[12]。但在临床使用过程中发现,颈动脉超声在疾病诊断中的灵敏度不足,会出现误诊、漏诊的情况,延误患者的治疗时间。头部MRI 具有无创、清晰、灵敏度高的优点,图像具有较高的分辨率,通过多组织、多序列扫描能将不同缺血程度的脑组织的变化情况通过组织窗进行直观的观察,能帮助检查者判断损害程度,为临床治疗争取时间[13]。但是MRI 检查对设备和环境具有较高要求,且检查时间长,导致在疾病早期、超早期使用受限,灵敏度下降,有出现误诊、漏诊的可能,影响临床的诊治[14]。通过颈动脉超声与MRI 联合检测,可弥补单独检查的不足,提升诊断效能,有利于对疾病的确诊[15]。
本文结果显示,颈动脉超声联合头部MRI 诊断准确率、特异度、灵敏度更高,通过ROC 曲线分析,诊断效能高于单独检查(P<0.05)。这说明,颈动脉超声联合头部MRI 能提升缺血性脑卒中诊断的准确率,准确评估患者脑部、颈部血管状态,同时,通过ROC 曲线分析,确定了联合检查的诊断效能较高。
综上所述,颈动脉超声联合头部MRI 在急性缺血性脑卒中患者中应用,能提升诊断的准确率,具有独特优势,可作为临床检查首选诊断方式。

