肺炎支原体肺炎患儿血清ALT、AST水平变化及其对预后的预测价值
李洪娜,郭艳霞,谢金霞,李鑫侠,宋琳琳
沧州市人民医院儿科,河北沧州 061000
肺炎支原体肺炎(MPP)是儿童以及青少年群体社区获得性肺炎的主要类型之一,由肺炎支原体引发,其进展为难治性肺炎可能会危及生命[1]。长期以来,MPP一直被认为是学龄儿童中最常见的肺炎,但近年来其在学龄前儿童和婴儿中的发病率也有所增加[1]。MPP的发病机制包括肺炎支原体黏附宿主细胞、对宿主细胞的直接细胞毒性、炎症反应诱导的免疫损伤和免疫逃逸[2]。MPP与多种呼吸系统疾病有关,可能影响包括皮肤、黏膜、肌肉、关节、心脏和中枢神经系统等在内的多种器官,且被认为是哮喘加重的诱发因素[3]。MPP可合并急性肺栓塞、动脉栓塞、深静脉血栓、脑梗死、心腔内血栓等,上述并发症无临床表现特异性,但发展迅速,一旦出现可危及生命或发生严重后遗症[4]。丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)是血清中的主要循环酶,主要存在于肝细胞中,其血清水平不仅可以表示肝细胞的损伤和死亡,还可作为多种恶性肿瘤(如胰腺癌和乳腺癌)的预测因子[5]。本研究观察了MPP患儿血清ALT、AST水平变化,并探讨两者对患儿预后的预测价值,为MPP患儿病情严重程度的早期预测提供依据。现报告如下。
1 资料与方法
1.1 临床资料 纳入标准:①确诊为MPP[6];②年龄<14周岁。排除标准:①合并支气管哮喘、气管畸形;②合并严重心、肝、肾等功能不全及免疫缺陷性疾病、先天性代谢疾病;③染色体异常;④肺栓塞或重症肺炎未痊愈。选取2021年3月—2022年7月我院收治并符合上述标准的MPP患儿62例作为MPP组,另选取同期在本院体检健康儿童60例作为对照组。MPP组男32例、女30例,年龄(6.95 ± 2.08)岁,白细胞(10.13 ± 1.63)×109/L,中性粒细胞百分比54.22% ± 16.52%,C反应蛋白(13.64 ± 3.73)mg/L,降钙素原(0.35 ± 0.11)ng/mL,乳酸脱氢酶(342.84 ± 87.78)IU/L。对照组男30例、女30例,年龄(7.22 ± 2.14)岁,白细胞计数(8.22 ± 2.41)×109/L,中性粒细胞百分比41.25% ± 11.64%,C反应蛋白(4.63 ± 1.15)mg/L,降钙素原(0.18 ± 0.07)ng/mL,乳酸脱氢酶(273.22 ± 71.86)IU/L。两组性别构成比、年龄均具有可比性(P均>0.05),MPP组白细胞、中性粒细胞、C反应蛋白、降钙素原、乳酸脱氢酶均高于对照组(P均<0.05)。本研究经医院伦理委员会审核(K2021-094),患儿监护人均签署知情同意书。
1.2 血清ALT、AST检测方法 采用ELISA法。MPP组入院就诊当天、对照组体检当日抽取空腹静脉血3 mL,4 ℃冰箱保存,4 000 r/min离心10 min,取上清液,-70 ℃冰箱保存备用。根据人ALT、AST ELISA Kit试剂盒说明书配制ALT和AST标准品溶液,多功能酶标仪检测ALT和AST标准品溶液及血清样本450 nm处的光密度值,绘制标准品回归曲线,计算血清ALT、AST水平。
1.3 病情严重程度评估方法 根据MPP患儿的临床特征进行病情评估,满足以下一条即可诊断为重症肺炎,否则为轻症肺炎:①低氧血症:血氧饱和度≤92%,或有中心性发绀;呼吸频率:婴儿≥70次/分,1~3岁≥50次/分,除外发热、哭闹等因素影响;呼吸困难:胸壁吸气性凹陷、鼻扇;②间歇性呼吸暂停、呻吟;③胸片等影像学资料证实双侧或多肺叶受累,肺实变、肺不张、胸腔积液或短期内病变进展;④拒食或有脱水征;⑤一般情况差;⑥意识障碍;⑦合并肺外并发症。
1.4 预后评估方法 对患儿的预后进行评估,临床治愈或临床症状明显好转,出院后门诊或电话随访6个月显示状态良好定义为预后良好;住院治疗期间病情危重,临床死亡或治疗后出现严重后遗症定义为预后不良。
1.5 统计学方法 采用SPSS13.0统计软件。计量资料采用K-S正态性检验,呈正态分布以表示,组间比较采用t检验,重复测量数据采用重复测量的方差分析;非正态分布以M(P25,P75)表示,组间比较采用秩和检验。两变量间的相关性检验采用Pearson相关分析法。以血清ALT、AST水平为检验变量,以MPP患儿预后是否不良为状态变量(是=1,否=0),绘制ALT、AST单独及联合预测MPP患儿预后的受试者工作特征(ROC)曲线,计算曲线下面积(AUC)、截断值、特异度、敏感度。P<0.05为差异有统计学意义。
2 结果
2.1 两组血清ALT、AST水平比较 见表1。
表1 两组血清ALT、AST水平比较(U/L,)
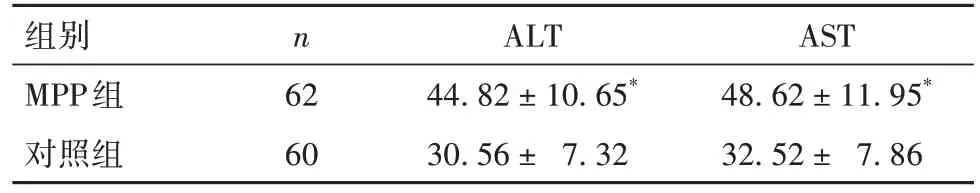
表1 两组血清ALT、AST水平比较(U/L,)
注:与对照组比较,*P<0.05。
组别MPP组对照组AST 48.62 ± 11.95*32.52 ± 7.86 n 62 60 ALT 44.82 ± 10.65*30.56 ± 7.32
2.2 不同病情严重程度MPP患儿血清ALT、AST水平比较 见表2。
表2 不同病情严重程度MPP患儿血清ALT、AST水平比较(U/L,)
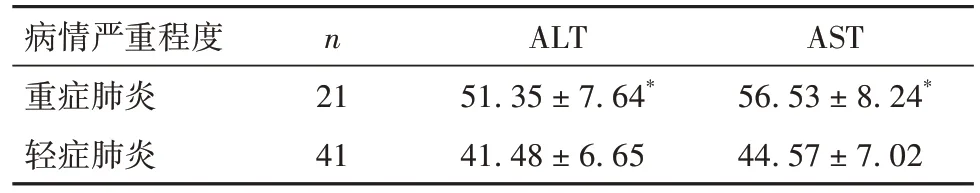
表2 不同病情严重程度MPP患儿血清ALT、AST水平比较(U/L,)
注:与轻症肺炎患儿比较,*P<0.05。
病情严重程度重症肺炎轻症肺炎AST 56.53 ± 8.24*44.57 ± 7.02 n 21 41 ALT 51.35 ± 7.64*41.48 ± 6.65
2.3 不同预后MPP患儿血清ALT、AST水平比较 见表3。
表3 不同预后MPP患儿血清ALT、AST水平比较(U/L,)

表3 不同预后MPP患儿血清ALT、AST水平比较(U/L,)
注:与预后良好患儿比较,*P<0.05。
预后预后不良预后良好AST 61.14 ± 7.13*44.62 ± 5.62 n 15 47 ALT 56.25 ± 6.04*41.17 ± 5.18
2.4 MPP患儿血清ALT、AST水平与病情相关指标的关系 MPP患儿血清ALT与白细胞计数、中性粒细胞百分比、C反应蛋白、降钙素原、乳酸脱氢酶水平均呈正相关关系(r分别为0.426、0.495、0.537、0.518、0.482,P均<0.05),血清AST与白细胞计数、中性粒细胞百分比、C反应蛋白、降钙素原、乳酸脱氢酶水平均呈正相关关系(r分别为0.453、0.511、0.525、0.556、0.491,P均<0.05)。
2.5 血清ALT、AST预测MPP患儿预后的ROC曲线分析结果 血清ALT预测MPP患儿预后不良的AUC为0.879(95%CI: 0.794~0.964),截断值为47.61 U/L,特异度为80.85%,敏感度为86.67%;血清AST预测MPP患儿预后不良的AUC为0.875(95%CI: 0.778~0.973),截断值为55.77 U/L,特异度为95.74%,敏感度为66.67%;ALT与AST联合预测MPP患儿预后不良的AUC为0.952(95%CI:0.895~0.999),特异度为97.87%,敏感度为80.00%。
3 讨论
近年来,MPP已成为儿童常见疾病,其临床表现复杂多样[7]。ALT和AST升高通常与肝损伤有关,同时可见于心脏、肾脏或肌肉疾病、药物或饮酒、溶血性贫血以及肺炎[8-9]。据报道,MPP患儿血清ALT和AST水平均呈升高趋势,且难治性MPP患者较普通MPP患者ALT水平显著升高,肺炎支原体感染后发生的塑型性支气管炎患儿较非塑型性支气管炎患儿ALT、AST水平显著升高[10-12]。本研究结果显示,MPP患儿血清ALT、AST水平均升高,且二者随MPP患儿病情严重程度的加重而升高,与上述研究结果一致,提示其在评估MPP病情严重程度中具有一定价值。分析其原因,可能是MPP可引起机体肝脏损伤,进而导致ALT、AST水平升高,但其具体机制还需进一步研究[13]。
白细胞计数、中性粒细胞百分比、C反应蛋白、降钙素原、乳酸脱氢酶通常作为体内的炎症反应相关指标,其异常升高提示存在病原菌感染[14-16]。本研究结果显示,MPP患儿白细胞计数、中性粒细胞百分比、C反应蛋白、降钙素原、乳酸脱氢酶水平均升高,提示患儿机体处于高炎症状态,这可能是MPP患儿受到肺炎支原体感染,诱发炎症反应所致[14]。研究表明,白细胞计数、中性粒细胞百分比、C反应蛋白、乳酸脱氢酶以及ALT、AST水平联合可用于评价MPP的疾病严重程度[7,17]。张碧清等[18]和管峥等[19]发现,C反应蛋白、乳酸脱氢酶水平、中性粒细胞计数均与难治性MPP存在正相关关系。本研究结果显示,MPP患儿血清ALT、AST水平与白细胞计数、中性粒细胞百分比、C反应蛋白、降钙素原、乳酸脱氢酶水平均呈正相关关系,与HUANG等[7]研究结果相似,提示ALT和AST具有作为病原菌感染警示性指标的潜在价值。
本研究结果显示,预后不良的MPP患儿ALT、AST水平均高于预后良好的患儿,血清ALT、AST预测MPP患儿预后不良的AUC分别为0.879、0.875,提示二者对MPP患儿的预后具有一定的预测效能。进一步研究发现,两者联合预测MPP患儿预后不良的AUC为0.952,高于ALT、AST单独预测,且特异度为97.87%,敏感度为80.00%,提示ALT和AST水平联合检测在预测MPP患儿预后中具有重要价值。
综上所述,MPP患儿血清ALT、AST水平均升高,且病情严重和预后不良的患儿升高更明显,二者联合检测在预测MPP患儿预后中具有重要价值。本研究的研究对象仅为本院就诊患者,具有一定的地域限制,且样本量不够大,未来可与其他地区医院合作并扩大样本量进一步验证该结论。

