双额叶脑挫裂伤治疗中持续颅内压监测的价值分析
黄振华 吴益辉 陈智全 陈金寿
(福建省仙游县总医院神经外科,福建 仙游 351200)
脑挫裂伤是临床常见颅脑损伤,多由各种颅脑创伤引起,如交通事故致颅脑创伤、高空坠落致颅脑创伤、锐器打击致颅脑外伤等,在临床上主要表现为血肿、头痛、呕吐、昏迷、失语、偏瘫、颅内高压、呼吸改变、脑膜激惹等[1]。双额叶脑挫裂伤是脑挫裂伤中较为凶险的一种类型,患者脑水肿持续时间较长,多伴有颅内高压、脑疝、意识障碍,容易引起呼吸循环衰竭,造成患者残疾或死亡[2]。目前,双额叶脑挫裂伤尚无特异性疗法,临床需要根据患者具体情况,如受损位置、严重程度、身体状况、神经系统损伤情况等,针对性制订保守治疗、手术治疗等方案。多数患者可通过保守治疗改善症状,但部分患者因颅内压过高或出现严重血肿、脑疝等问题,需要及时进行外科手术治疗。研究表示,持续颅内压监测能够帮助医护人员动态掌握患者颅内压变化情况,及时、准确评估患者病情,提高临床治疗方法应用的合理性、科学性、准确性、有效性,最终改善预后[3]。本研究旨在通过回顾性分析96例双额叶脑挫裂伤患者临床资料,明确持续颅内压监测应用价值,为双额叶脑挫裂伤临床干预探究与实践提供指导,以便减少患者残疾率、病死率。
1 资料与方法
1.1 一般资料 96例研究对象均为双额叶脑挫裂伤治疗患者,于2020年1月至2022年10月在本院接受治疗,按照持续颅内压监测情况分为非监测组与监测组,各48例。两组下述资料差异无统计学意义(P>0.05)。
非监测组中男28例,女20例;年龄范围18~70(43.35±10.58)岁;受伤至就诊时间1~18(6.55±2.47)h;格拉斯昏迷评分量表(Glasgow Coma Scale,GCS)3~15(6.86±2.42)分;9例颅内压>60 mm Hg,16例颅内压41~60 mm Hg,23例颅内压≤40 mm Hg;体质量指数17~28(24.54±6.36)kg/m2;交通事故伤30例,高空坠落伤6例,其他伤12例;病灶体积为10~33(24.42±4.32)mL。
监测组中男26例,女22例;年龄范围19~74(43.47±10.96)岁;受伤至就诊时间1~17(6.58±2.54)h;GCS评分3~15(6.88±2.35)分;8例颅内压>60 mm Hg,18例颅内压41~60mmHg,22例颅内压≤40 mm Hg;体质量指数18~28(24.61±6.72)kg/m2;交通事故伤32例,高空坠落伤7例,其他伤9例;病灶体积为10~34(24.57±5.04)mL。
1.2 纳入与排除标准 纳入标准:①有外伤史,额颞叶脑表面水肿、淤血明显,经颅脑X线片检查、CT检查、MRI检查、脑电图检查等确诊为双额叶脑挫裂伤。②年龄≥18岁。③入院时GCS评分≥3分。④临床资料保存完好。⑤患者及其家属积极配合治疗。
排除标准:①合并其他位置脑挫裂伤。②凝血功能异常。③晚期脑疝。④受伤至就诊时间>24 h。⑤瞳孔散大。⑥内脏存在严重病变。
1.3 方法
1.3.1 非监测组 患者治疗期间给予常规监测,如密切观察患者血压、心率、呼吸、意识、瞳孔等变化情况,并做好相关记录;定期采用GCS量表评估患者健康状况;遵照医嘱指导患者进行神经保护治疗、呼吸支持治疗、脱水治疗等。
1.3.2 监测组 在非监测组基础上给予患者持续颅内压监测,具体操作如下。
第一,患者确诊后,征得患者或其家属同意,立即开展颅内压监测。
第二,双额叶脑挫裂伤患者多于脑实质置入探头,如果患者两侧病灶情况无明显差异或检查结果显示未见中线位移,可在患者较严重侧脑实质置入探头,通常探头置入前常规清理头发与消毒铺巾,利用YL-1型一次性使用颅内血肿粉碎穿刺针于患者颅脑矢状位中线旁2 cm处进针,探头置入后与美国强生公司生产Codman颅内压监护仪有效连接,对患者进行监测。
第三,通常持续监测时间在1周以上,根据监测结果给予患者针对性治疗与护理,如颅内压<20 mm Hg,可不做特殊处理,但仍需持续监测,密切观察患者意识变化;颅内压在20~25 mm Hg,应适度抬高床头,加强患者脱水治疗;颅内压在25~30 mm Hg,考虑清除血肿,有效控制颅内压;颅内压>30 mm Hg需要及时开展CT检查,根据检查结果与患者临床表现,决定是否使用病灶清除术、去骨瓣减压术等治疗。
1.4 观察指标 ①统计两组患者临床指标,包括颅脑CT扫描情况、开颅清除血肿情况、电解质紊乱情况、住院时间等。②随访6个月测定GCS评分,根据患者恢复情况判断预后。死亡:失去生命体征;植物生存:保存基本生命体征,但处于深度昏迷状态;重度残疾:清醒但无法生活自理;轻度残疾:清醒,具备生活自理能力,但活动受限明显,需要他人照顾;恢复良好:健康状况良好,或存在轻微缺陷但不影响日常生活[4]。GCS评分(0~15分)越低预示预后越差,而死亡、植物生存、残疾均为不良预后。③统计两组患者感染、脑疝、硬膜下积液以及其他并发症发生率。④观察比较监测组不同颅内压(>60 mm Hg,41~60 mm Hg,≤40 mm Hg)患者预后情况。⑤观察比较监测组不同颅内压患者并发症情况。
1.5 统计学方法 用SPSS26.0软件对研究数据进行统计学分析,计量资料符合正态分布用()表示,用t检验;计数资料用例数(n)、百分比(%)表示,用χ2检验;以P<0.05表示参与比较的数据之间的差异有统计学意义。
2 结果
2.1 两组临床指标比较 由表1可知,与非监测组比较,监测组颅脑CT扫描次数更少(P<0.05),电解质紊乱发生率更低(P<0.05),患者住院时间更短(P<0.05),开颅清除血肿率较高但与非监测组无显著差异(P>0.05)。
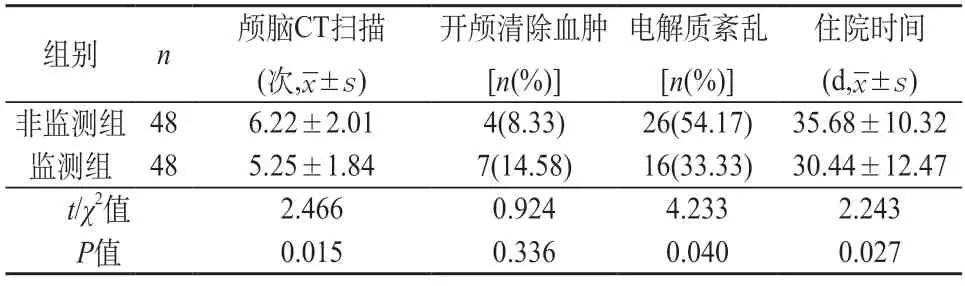
表1 两组临床指标比较
2.2 两组预后情况比较 由表2可知,监测组GCS评分较高,未见死亡病例,4.17%植物生存状态,12.50%重度残疾,33.33%轻度残疾,50.00%患者恢复良好;非监测组2例死亡,植物生存、重度残疾占比较高。非监测组29.17%的恢复良好率与监测组(50.00%)差异明显(P<0.05)。
表2 两组预后情况比较)]
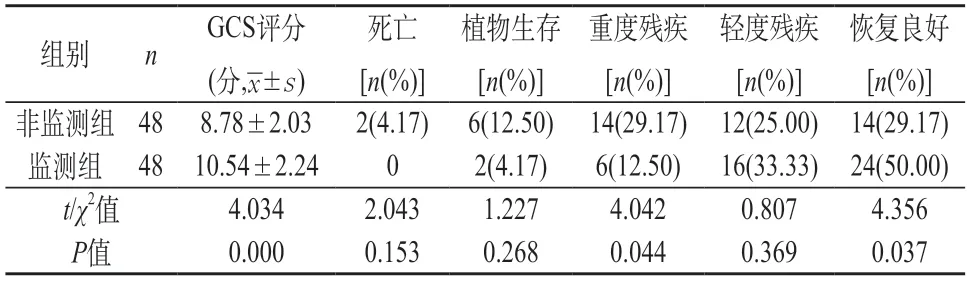
表2 两组预后情况比较)]
2.3 两组并发症比较 由表3可知,监测组并发症总发生率为6.25%,非监测组为20.83%,二者比较差异有统计学意义(P<0.05)。

表3 两组并发症发生率比较[n(%)]
2.4 监测组不同颅内压患者预后情况比较 由表4可知,颅内压≤40 mm Hg患者的恢复良好率最高,其次是颅内压41~60 mm Hg患者,最后是颅内压>60 mm Hg患者,三者差异显著(P<0.05)。
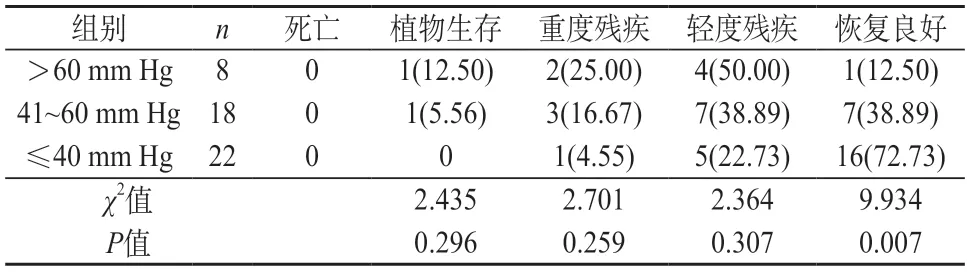
表4 监测组不同颅内压患者预后情况比较[n(%)]
2.5 监测组不同颅内压患者并发症比较 由表5可知,22例颅内压≤40 mm Hg患者中未见并发症,18例颅内压41~60 mm Hg患者中见1例硬膜下积液,8例颅内压>60 mm Hg患者中见1例感染、1例脑疝,颅内压越高并发症发生率越高。
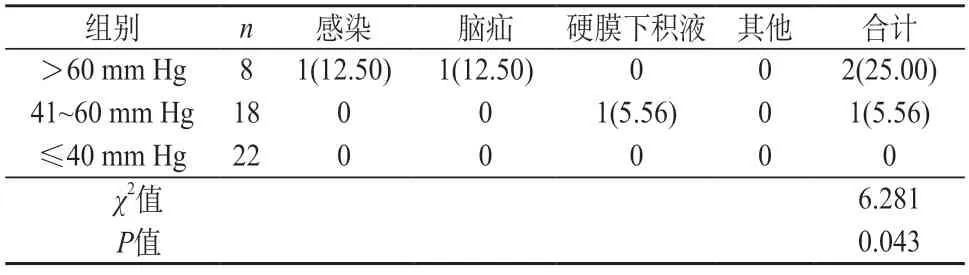
表5 监测组不同颅内压患者并发症比较[n(%)]
3 讨论
3.1 持续颅内压监测意义 在双额叶脑挫裂伤治疗过程中,需要密切监测患者病情变化情况,以便及时发展继发损伤,给予患者及时、准确、有效治疗,从而降低继发损伤程度,减少患者残疾率、病死率[5]。研究表示,颅内压力升高是引起双额叶挫裂伤患者出现不可逆损伤的重要原因,通过颅内压测定结果可准确评估患者病情严重程度,为患者治疗方案制订与调整提供指导[6-7]。目前,治疗双额叶挫裂伤的方法有保守治疗、外科治疗等,临床表示症状较轻患者应首选保守治疗,症状较重患者保守治疗无效情况下,应及时进行脑挫裂伤病灶清除治疗、双额去骨瓣减压治疗等;早期行手术治疗虽然能够降低患者颅内压力,但对患者认知功能损伤较大,远期预后欠佳,通过颅内压持续监测,合理选择手术时机,能够在一定程度上降低手术治疗风险[8-10]。本研究中监测组根据持续颅内压监测结果针对性制订药物治疗、脑脊液外引流治疗、脑挫裂伤病灶清除治疗、去骨瓣减压治疗等方案,在一定程度上保证了治疗方案应用的合理性、有效性,可实现临床治疗效果提升。总之,颅内压监测对双额叶脑挫裂伤治疗具有重要意义,利于患者病情评估,治疗方案调整,手术治疗时机确定,远期预后改善等。
3.2 持续颅内压监测效果 刘进良[9]等研究发现接受持续颅内压监测患者恢复良好率高达65.20%,显著高于接受常规监测患者;颅内压>40 mm Hg患者恢复良好率明显低于颅内压≤40 mm Hg患者。本研究结果与之大致相符,即持续颅内压监测技术应用下,患者恢复良好率达到50.00%,死亡、植物生存、重度残疾患者数量有所减少,并发症发生率明显减少;颅内压力不同患者预后与并发症发生情况也不同,不良预后患者、并发症患者多集中在颅内压>60 mm Hg患者中。可见颅内压与双额叶脑挫裂伤患者预后具有相关性,颅内高压可在一定程度上增加患者残疾率与病死率,引起脑疝、感染等并发症,影响其生存质量[10]。这与持续颅内压监测,实现患者病情动态监测与评估,临床治疗方法及时调整与科学应用相关;与持续颅内压监测可改善患者临床指标(如减少颅脑CT检查次数,减少电解质紊乱发生率等),给予患者颅内压个体化、阶梯性控制相关。
综上所述,颅内压是评价双额叶脑挫裂伤患者病情的重要指标,其控制效果对患者治疗效果存在重要影响。应用持续颅内压监测技术可准确掌握患者颅内压变化情况,为患者治疗方案制订、手术时机确定等提供指导,在患者预后改善、并发症减少、临床指标改善等方面存在积极影响。因此,建议医务人员明确持续颅内压监测应用价值,能够在临床实践中科学运用持续颅内压监测维护与保障患者健康与安全。

