超声及CT 在婴幼儿内寄生胎诊断中的应用
李小芬,陈文敏,方倩,周雪
广州市妇女儿童医疗中心超声科,广东 广州 510000;*通信作者 陈文敏 13610067993@139.com
内寄生胎是一种罕见的先天性疾病,活产新生儿发病率为1/500 000[1],多发生于腹膜后,但也有病例报道发生于颅内、面部、胸腔内、骶尾部和阴囊[2-6]。本病的发病机制目前仍存在争议,主要有单卵双胎理论和畸胎瘤理论。尽管有成年病例报道,但内寄生胎通常发生在18 个月以下的婴幼儿,症状和体征主要与其大小及所在部位有关[7]。目前国内有关婴幼儿内寄生胎的影像学表现研究以个案报道较多,本文回顾性分析8 例行超声和CT 并经术后病理确诊为内寄生胎患儿的声像图及病理特点,旨在探讨超声和CT 对婴幼儿内寄生胎的诊断价值,提高内寄生胎术前影像学诊断的准确度。
1 资料与方法
1.1 研究对象 回顾性分析2015年1月—2021年9月广州市妇女儿童医疗中心术后病理确诊的8例内寄生胎患儿的病史资料,均进行超声、CT平扫及三维重建图像。纳入标准:①术前超声和CT发现体内存在肿块;②于本院手术且病理诊断为内寄生胎。排除标准:①术前超声或CT诊断为内寄生胎但未在本院手术;②病理提示其他疾病。所有患儿术前超声和CT影像资料保存完整。男5例、女3例,年龄5 d~1岁8个月,平均6个月(0.55岁)。本研究经本院伦理委员会审核批准(穗妇儿科伦批字〔2022〕第201B01号)。
1.2 仪器及方法
1.2.1 超声检查 应用东芝Aplio 500/日立Hi vision avius/迈瑞DC-8 ex超声诊断仪,凸阵探头频率2~5 MHz,线阵探头频率6~16 MHz。充分暴露肿块所在部位,多切面扫查,重点关注肿块形态、大小和内部回声,是否有包膜、脂肪、骨骼、肠管和血管蒂样回声,辅以彩色多普勒血流显像(CDFI)观察肿块血供。
1.2.2 CT检查 采用Toshiba Aquilion/Philips Brilliance 64排螺旋CT机,检查前患儿口服10%水合氯醛,待其熟睡后行仰卧位CT检查,采集轴位图像,扫描参数:管电压120 kV,自动管电流,层厚0.625 mm,层间距0,螺距1.0,矩阵512×512,扫描范围包括全部肿物。随后经肘静脉以1~2 ml/s注射非离子对比剂碘海醇1~3 ml/kg行CT增强扫描,采用多平面重组及容积再现技术等进行图像三维重建。观察平扫病灶部位、形态、密度、边界、强化特点及是否存在供血血管,并观察三维重建中病灶内部骨性结构的形状和排列情况及供血的血管来源。
1.3 图像分析 CT及超声图像分别由具有副主任医师或主任医师职称的2名放射医师和2名超声医师共同阅片,放射医师和超声医师分别讨论并达成一致意见后作出诊断。
2 结果
2.1 临床资料 8例患儿中,3例出现腹胀,1例出现发热,1例出现阴囊肿大;3例为产前超声发现,无明显临床症状。
2.2 肿块部位和大小 8例肿块中,1例位于阴囊内,7例位于腹腔内(2例位于右侧肾上腺区、1例位于左侧肾上腺区、1例邻近肝门部、1例位于右下腹精索走行区、1例与左侧输卵管相连、1例与肠系膜根部相连)。肿块最小径为1.7 cm×2.1 cm×4.2 cm,最大径为13.1 cm×11.2 cm×13.2 cm。
2.3 超声表现 8例肿块均与周围组织分界清,6例为囊实性,2例为实性。实性成分内可见多种组织回声,其中3例探及长骨回声(图1),1例探及类圆形骨回声,7例探及脂肪回声,3例探及肢体样组织回声(图2),2例探及脐带样血管蒂回声。6例囊实性肿块中,3例探及游离性无回声区,4例探及局限性无回声区。CDFI于1例肿块内实性成分和2例肿块内脐带样血管蒂中探及血流信号。8例肿块中,3例术前诊断为畸胎瘤,5例为内寄生胎,与术后病理诊断符合率为62.5%。
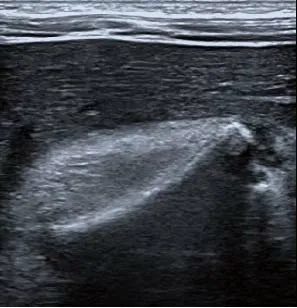
图1 男,5个月,内寄生胎。超声示患儿体内可见一实性肿块,肿块内探及长骨回声
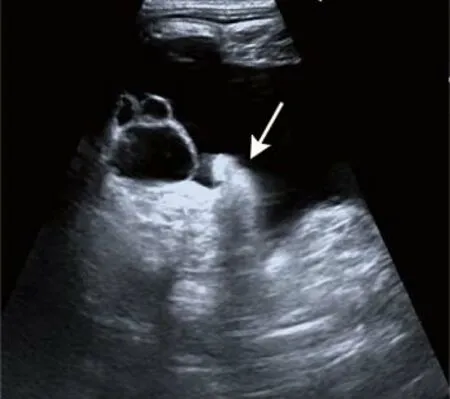
图2 女,4个月,内寄生胎。超声示患儿体内可见一囊实性肿块,局部具有类似四肢末端的软组织回声(箭),周围可探及游离性无回声
2.4 CT表现 8例肿块均有较厚的包膜,并含有混杂密度成分,其中7例含长骨状骨骼密度(图3A),2例含类圆形骨骼密度,4例含椎骨状骨骼密度(图3A),8例含软组织密度,7例含脂肪密度,6例含液体密度。5例肿块可见供血的血管,其中2例为肠系膜下动脉、1例为右肾动脉、1例为腹主动脉、1例为门静脉(图3B)。8例肿块中,1例术前诊断为畸胎瘤、7例为内寄生胎,与术后病理诊断符合率为87.5%。
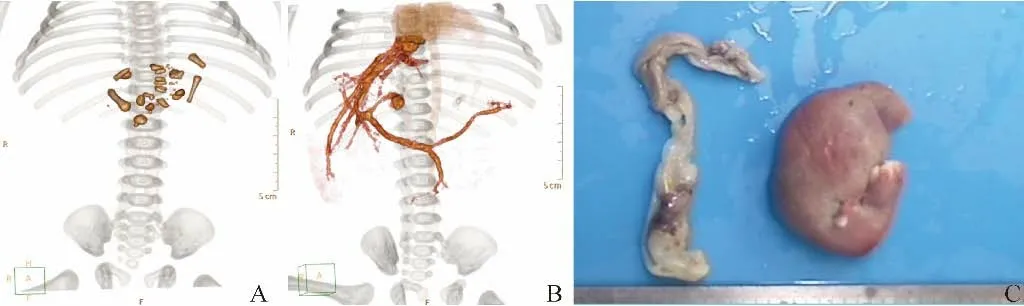
图3 男,5 d,内寄生胎。A.CT骨骼三维重建示肿块内含有长骨及椎骨,骨骼排列无一定顺序;B.CT血管三维重建示内寄生胎通过脐带样血管蒂与门静脉相连;C.病理大体结构,左侧为内寄生胎的包膜,右侧为内寄生胎的实性部分具有类似下肢样的组织结构,末端有趾甲
2.5 术中及随访情况 8例患儿均接受手术治疗,术中基本将肿块大部分切除。4例与周边器官或组织存在粘连,其中1例因粘连紧密及创面渗血明显无法将包膜完整剥离,1例在分离粘连时出现右肾静脉局部撕裂,1例术中发现合并左侧输卵管扭转。8例患儿术后均存活,其中1例术后半个月出现粘连性肠梗阻需再次手术解除粘连,7例无术后并发症。所有病例随访至2021年9月30日未见复发。
2.6 术后病理 大体组织检查:8例肿块均包膜完整,2例有脐带样血管蒂,3例有肢体样组织结构(图3C),1例有肠管组织。显微镜下:8例均可见骨组织,7例有椎骨组织,6例有长骨组织,7例有皮肤组织,4例有肠道上皮,2例有呼吸道上皮,6例有肌肉组织,5例有神经胶质组织,但均无未成熟成分。
3 讨论
3.1 内寄生胎的病因学机制 内寄生胎由Meckel于1800年首次描述,表现为一个正常胎儿体内寄生有另一个或多个不完整的胎儿样肿块[8]。目前报道的病例绝大多数为单个寄生胎,也有2个或以上的病例。本组病例均为单胎寄生胎。
内寄生胎的发生机制目前主要有两种学说。①单卵单绒双羊或单卵双绒双羊学说[9]认为在囊胚期,多能内细胞团不均等分裂形成大小不等的细胞团,小的细胞团不能正常植入子宫内膜,被卷入发育正常的胎儿体内成为发育缺陷的胎中胎。Menon等[10]将内寄生胎称为不对称性联体双胎的内生型,但联体双胎是因受精卵形成13 d后胚盘不完全分裂所致,与内寄生胎的机制并不相同,笔者认为不能将二者混淆。②畸胎瘤学说[11]认为内寄生胎是高度分化形成胎儿样组织的畸胎瘤,如果原始生殖细胞迁移到中线两侧生殖嵴的过程失败,会导致其不能退化并继续在沿中线的位置异常增殖、分化,甚至可以形成貌似胎儿的肿块,部分学者将其归类为成熟囊性畸胎瘤的一种特殊亚型,称为fetiform teratoma或homunculus[12],笔者将其译为胎儿状畸胎瘤。有学者对病理检查分别诊断为内寄生胎和畸胎瘤的标本进行基因分析,发现畸胎瘤在基因座上是纯合的,而内寄生胎在基因上与宿主胎儿相同是杂合子,两者的遗传模式不同[13-14]。也有研究认为内寄生胎和畸胎瘤的起源可能存在部分相同的机制,不能完全把两者区别开[15]。
3.2 内寄生胎病理、超声和CT特点 Spencer[16]提出,内寄生胎的特点包括应该被封闭在一个独立的囊内,具有分化良好的组织结构,不一定存在脊椎骨,局部或全部覆盖有皮肤组织,并主要由一支脐带样的血管蒂供血。本组8例均有独立包膜和分化良好的组织结构,与上述特点基本一致;8例均可见骨组织,检出率为100%。由此可见,内寄生胎基本包含骨骼成分,这也是病理医师做出判断的重要依据之一。基于上述第一种病因学说,Willis[17]提出内寄生胎是包含节段性脊柱轴的带蒂肿块,但本研究中全部肿块并未具有脊柱轴这一特点。
本研究中超声诊断为内寄生胎的5例中,1例可探及长骨回声,2例可探及肢体样软组织回声,2例同时探及长骨回声和肢体样软组织回声;而CT检查发现7例含长骨状骨骼密度,故有4例的长骨回声未被超声发现。当肿块内的游离液性成分较多时,超声可以实时辨认肿块是否具有肢体样软组织结构和脐带样的血管蒂,并通过CDFI显示肿瘤实性部分和血管蒂内的血流信号,对这两者的显示优于CT;而当肿块内的游离液性成分较少时,超声难以探查清楚。CT对于长骨和椎骨的检出率比超声高。CT不仅在骨性结构的显示方面比超声更具优势,还可以通过骨骼三维重建技术了解所有骨骼的全貌以及空间排列情况,另外可借助血管三维重建技术清晰显示肿块的供血血管。对于脂肪组织的检出率,CT和超声均可检出7例,与病理检查一致。但软组织和脂肪等CT值接近,导致CT难以将两者完全区分开,对于肢体样软组织结构无法显示清晰。最后,超声和CT均未检出肿块内的肠管和脑组织。
3.3 内寄生胎的鉴别诊断 婴幼儿内寄生胎的鉴别诊断主要是腹部有钙化结构的肿块,如畸胎瘤、胎粪性腹膜炎等。胎粪性腹膜炎形成的包块内一般不含有成形的骨性结构,并且合并肠管的异常改变、大量腹水或气腹,与内寄生胎较易鉴别。而畸胎瘤与内寄生胎较难鉴别。
病理检查方面,内寄生胎和畸胎瘤显微镜下检查均可能具有内、中、外3个胚层,难以进行鉴别;通常畸胎瘤的骨性结构形状并不规则,而内寄生胎内常发现长骨或椎骨,但并不绝对。大体检查方面,内寄生胎表面可有肢体样软组织或脐带样血管蒂结构,而畸胎瘤极少见到,可作为两者的鉴别点。牛会林等[18]提出内寄生胎和畸胎瘤的病理鉴别要点:①内寄生胎内有脊柱即椎骨系统,而畸胎瘤仅有零星的骨质;②内寄生胎在解剖学上和组织学上有比较成熟、分化良好的器官系统且有不同程度的发育,可具有正常人体结构组织,而畸胎瘤不能形成真正的器官系统;③内寄生胎有比较明显的胎儿外形,外表有皮肤包被,不论形态如何均在同一囊内。但有报道[13]发现畸胎瘤内也可以存在脊椎骨结构,Mohta等[19]指出某些内寄生胎可能缺少良好的脊柱结构,提出至少有10%的文献报道的病例没有轴向骨骼。本研究中8例肿块内虽能检出椎骨但排列杂乱无序,故笔者对内寄生胎必定具有脊柱轴的说法持怀疑态度。
超声检查畸胎瘤为混合回声,边界清楚,有包膜,多见强回声或无回声,可有密集的点状高回声、脂液分层、发团征及面团征,强回声多为团状、结节状或短线状,无高度分化的器官及肢体样软组织,CDFI特征为少或无血流信号,其内部及包膜上均极难显示血流信号。而内寄生胎可检出长骨、颅骨样的强回声或肢体样的软组织回声,仔细探查部分可见脐带样的蒂状血流信号,均为内寄生胎的重要诊断依据;本组有3例误诊为畸胎瘤,均因超声未准确辨别出成型的骨回声。CT畸胎瘤和内寄生胎均表现为混杂密度,包含骨骼、软组织、脂肪和液体密度,但内寄生胎的特征性表现为骨骼具有长骨、椎骨、颅骨或肋骨等形态,包膜较厚,半数以上肿块可显示供血的血管来源;本组中有1例误诊为畸胎瘤,是由于该肿块内的骨骼发生自溶导致CT值降低,阅片医师认为其不含骨骼成分而出现误判。
3.4 内寄生胎的临床治疗和预后 婴幼儿内寄生胎治疗方式以手术切除为主,本研究中半数病例与邻近器官和大血管之间存在粘连,粘连严重者会增加手术难度,故切除过程中要格外小心以免误伤其他组织。本组病例的术中及术后死亡率为0,且随访无一例复发。总体而言,内寄生胎预后较好,且发生恶变的概率非常低,目前仅有1例报道[20]。
总之,超声和CT在判断婴幼儿内寄生胎的骨骼、肢体样软组织、脂肪、血管结构方面各具优势,两者结合可以为内寄生胎提供一定的影像学诊断依据,但对内寄生胎与畸胎瘤的进一步鉴别还需要结合病理检查和基因分析。

