宫颈癌前病变患者应用阴道镜联合宫颈环切术治疗对比分析
施少兰 福建省晋江市医院晋南分院 (福建 晋江 362241)
内容提要: 目的:探究宫颈癌前病变患者应用阴道镜联合宫颈环切术(LEEP)治疗的临床效果。方法:采用随机数字表法将2020年7月~2022年3月本院收治的80例宫颈癌前病变患者分为研究组及对照组,各40例。对照组采用宫颈冷刀锥切术治疗,研究组采用阴道镜联合LEPP治疗,两组术后均随访6个月。对比两组围术期指标、并发症发生率、病变残留率及病理结果诊断符合率。结果:相比于对照组,研究组术中出血量较少,手术时间、阴道排液持续时间、住院时间均较短,有统计学差异(P<0.05);两组切除宫颈长度对比,无统计学差异(P>0.05)。研究组并发症发生率为5.00%,低于对照组的22.50%,有统计学差异(P<0.05);研究组病变残留率高于对照组,但两组对比无统计学差异(P>0.05);研究组术后病理检查诊断符合率高于对照组,有统计学差异(P<0.05)。结论:阴道镜联合LEEP治疗宫颈癌前病变可获得较好的临床效果,且对患者造成的创伤较小,术后恢复较快,并发症少,安全性高,利于促进术后恢复。
宫颈癌现已成为威胁女性健康的恶性肿瘤,发病率及病死率均较高,近年来呈年轻化发展趋势,已严重威胁女性生命安全[1]。宫颈癌的演变缓慢而渐进,通常由宫颈上皮内瘤(Cervical intraepithelial neoplasia,CIN)发展至原位癌、浸润癌,数据显示[2],CIN发展至宫颈癌几率约为15%~45%。因此,尽早明确诊断并予以针对性治疗对预防宫颈癌的发生尤为重要。目前,临床治疗宫颈癌前病变方法较多,如宫颈环切术(Loop electrosurgical excision procedure,LEEP)是现阶段治疗该病症的有效手段,该术式具有安全性高、创伤小、疼痛感轻等特点,其作用原理在于通过电极产生的高频电波与机体组织接触后产生的瞬间高热切除病变组织,患者术后恢复较好[3]。阴道镜作为诊断宫颈癌前病变的常用手段,可将其与LEEP联合使用,不仅仅可有效明确宫颈病变位置及范围,同时还可指导手术操作,以获得更加确切的治疗效果[4]。鉴于此,本研究选择2020年7月~2022年3月于本院治疗的宫颈癌前病变患者作为研究对象,采用阴道镜联合宫颈环切术治疗,旨在探究其临床应用效果,现报告如下。
1.资料与方法
1.1 临床资料
采用随机数字表法将2020年7月~2022年3月本院收治的80例宫颈癌前病变患者分为研究组及对照组,各40例,本研究获医学伦理委员会批准。其中研究组年龄24~58岁,平均(40.81±2.93)岁;孕次0~4次,平均(2.76±0.31)次;产次0~4次,平均(2.20±0.25)次;查体可见:23例患者宫颈糜烂,17例患者宫颈光滑;术前诊断:21例为CINⅡ级,19例为CINⅢ级。对照组年龄24~60岁,平均(41.02±2.05)岁;孕次0~4次,平均(2.73±0.35)次;产次0~4次,平均(2.16±0.27)次;查体可见:25例患者宫颈糜烂,15例患者宫颈光滑;术前诊断:23例为CINⅡ级,17例为CINⅢ级。对比两组一般资料,无统计学差异(P>0.05)。
纳入标准:经宫颈组织学检查明确诊断,均已明确为宫颈癌前病变;均为已婚或存在性生活史;病历资料齐全;存在LEEP手术指征;患者或家属均同意,签署同意书。
排除标准:伴有严重的肾脏、肝脏、心脏、肺等脏器功能异常;造血及凝血异常;哺乳期及妊娠期女性;支原体、衣原体、念珠菌等感染;严重的心脑血管疾病。
1.2 方法
所有患者术前均完善血、尿常规及心电图检查,并要求于月经结束后7d内行手术治疗。
对照组采用冷刀锥切术治疗,术前要求患者将膀胱排空,保持膀胱截石位,全身麻醉,使得阴道穹隆及宫颈完全暴露,对病变区域行5%醋酸试验。待明确病变范围后于未着色的组织外缘3.0~5.0mm处做环形切口,对病变组织行锥切治疗,1型锥切0.7~1cm,2型锥切1~1.5cm,3型锥切1.5~2.5cm,且切口范围不得超过宫颈内口,使得切除的组织呈圆锥状。切除完毕后使用1-0可吸收缝线缝合宫颈残端,使用明胶或海绵行止血操作,无任何出血后手术结束。
研究组采用LEEP联合阴道镜治疗,体位摆放与对照组一致,常规消毒宫颈组织及外阴,使用利多卡因行局部麻醉。放置窥阴器使阴道穹隆及宫颈区域完全暴露,并在阴道镜辅助下观察宫颈病变程度、范围、形态,同时行醋酸染色及碘实验,明确病变范围。宫颈病变切除时采用功率为30~50kW的电波刀,注意病变切除范围需超过病变边缘的0.3~0.5mm。最后,宫颈病变在切除时需做到一次性清除,避免病变残留增加复发风险,同时对切除部位行电凝止血,并将病变组织送至病理检查。所有操作结束后均予以抗生素行抗感染治疗,同时要求患者术后2个月禁止性生活、盆浴、坐浴、冲洗阴道。
1.3 观察指标
①对比两组围术期指标:包括手术时间、术中出血量、阴道排液持续时间、切除宫颈长度、住院时间;②对比两组并发症发生率:包括创面感染、宫颈管狭窄、术后出血;③对比两组复发率及术后病理结果:对患者术后行6个月随访,观察患者术后病变残留情况,另分析阴道镜下活检与LEEP联合阴道镜术后病理、冷刀锥切术病理检查结果。
1.4 统计学分析
数据处理应用SPSS 22.0软件,计量资料均以±s表示,应用t检验,计数资料均用%表示,应用χ2检验,P<0.05为有统计学差异。
2.结果
2.1 两组围术期指标比较
相比于对照组,研究组术中出血量较少,手术时间、阴道排液持续时间、住院时间均较短,有统计学差异(P<0.05);两组切除宫颈长度对比,无统计学差异(P>0.05),见表1。
表1.两组围术期指标比较(±s)
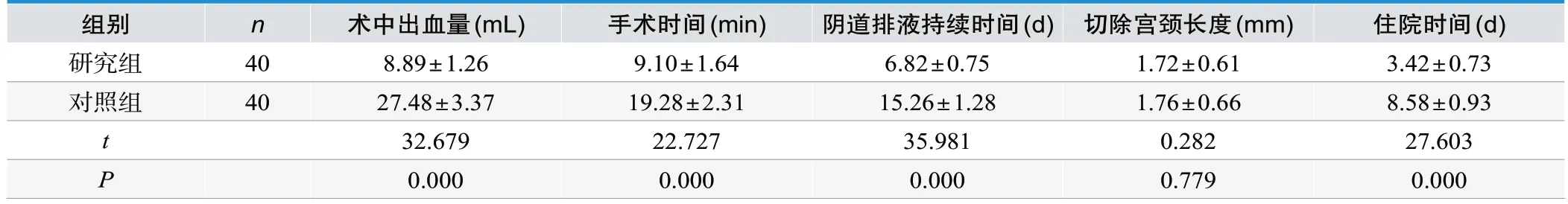
表1.两组围术期指标比较(±s)
组别 n 术中出血量(mL) 手术时间(min) 阴道排液持续时间(d) 切除宫颈长度(mm) 住院时间(d)研究组 40 8.89±1.26 9.10±1.64 6.82±0.75 1.72±0.61 3.42±0.73对照组 40 27.48±3.37 19.28±2.31 15.26±1.28 1.76±0.66 8.58±0.93 t 32.679 22.727 35.981 0.282 27.603 P 0.000 0.000 0.000 0.779 0.000
2.2 两组并发症及病变残留率比较
研究组并发症发生率为5.00%,低于对照组的22.50%,有统计学差异(P<0.05);研究组病变残留率高于对照组,但两组对比无统计学差异(P>0.05),见表2。
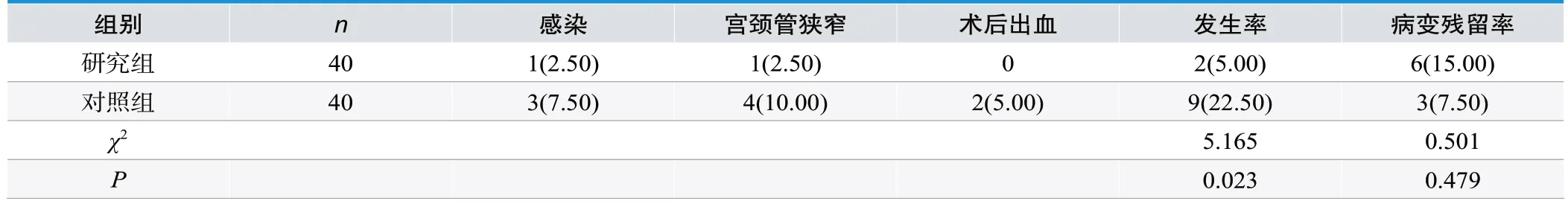
表2.两组并发症发生率及复发率比较[n(%)]
2.3 两组手术方法与病理结果诊断分析
LEEP联合阴道镜术后病理检查诊断符合率为82.50%(33/40),冷刀锥切术术后病理检查诊断符合率为62.50%(25/40)。由此可见,LEEP联合阴道镜术后病理检查诊断符合率高于冷刀锥切术,有统计学差异(χ2=4.013,P=0.045),见表3。
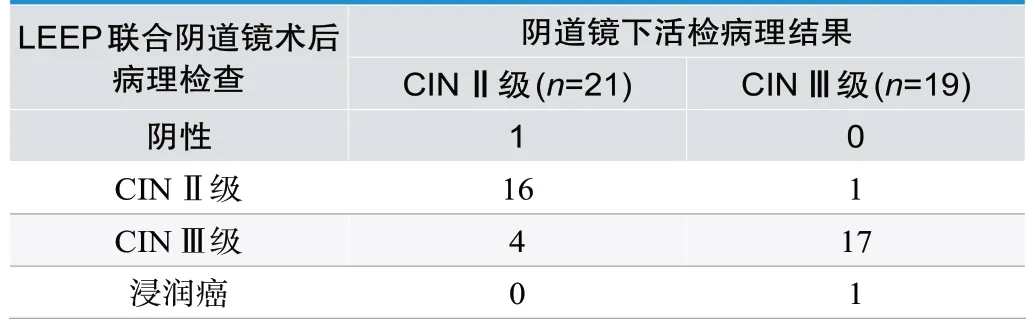
表3.不同手术方法下与病理诊断结果分析
3.讨论
宫颈癌前病变是临床常见的妇科疾病,该病早期缺乏典型的临床症状,若不及时予以治疗,随着病情发展患者可出现腹部不适、阴道不规则流液、流血等症状表现,病情严重者可发展为宫颈癌,对女性生命安全造成严重威胁[5]。目前,手术是治疗宫颈癌前病变的有效方法,通过手术切除病变组织,以达缓解病情的目的。
宫颈冷刀锥切术是临床治疗宫颈癌前病变的常用手术方式,术中通过冷刀锥切除宫颈病灶区域,以达治疗的目的,同时还可有效保留患者的正常生理功能。但宫颈冷到锥切术在临床应用中对机体造成的创伤较大,术后恢复速度较慢,并发症发生风险较高,使其在临床应用中存在局限。本研究结果显示,相比于对照组,研究组治疗总有效率较高,术中出血量较少,手术时间、阴道排液持续时间、住院时间均较短,并发症发生率较低,LEEP联合阴道镜术后病理检查诊断符合率高于冷刀锥切术,有统计学差异(P<0.05);两组切除宫颈长度对比,无统计学差异(P>0.05),表明与宫颈冷刀锥切术治疗相比,采用阴道镜联合LEEP治疗宫颈癌前病变可获得较好的临床效果,对患者造成创伤较小,且治疗后并发症较少,利于促进术后恢复。分析其原因可知LEEP属新型微创治疗技术,具有操作简单等特点,可较好地保留女性的生育能力,在临床应用中受到广大医患的青睐。该项技术通过超高频电波刀对宫颈病变进行有效切除,可确保宫颈表面的光滑性,并可维持子宫自身的柔韧度,不会对术后妊娠等造成影响[6]。另LEEP操作较为精细,能够有效减轻手术对机体造成的创伤,利于促进患者术后的恢复[7]。阴道镜是妇科常用的非介入性内窥镜,其作用原理在于将强光穿透宫颈上皮细胞后反射出宫颈上皮的具体形态,有效地掌握患者宫颈是否出现异常,或存在病变组织,有助于更好地判断病情[8,9]。而手术操作者则可依据血管分布相关特点对病情做进一步分析,更好地分辨肉眼不可见的亚临床病变,具有重复性高、安全性高等特点,同时还可对病变行跟踪式检查,利于提升诊断准确度[10]。故阴道镜联合LEEP共同治疗利于确定需切除的病变范围,可更加彻底及完整的清除病变组织,利于提升手术治疗效果。
综上所述,宫颈癌前病变患者应用阴道镜联合LEEP治疗对患者造成创伤较小,术中出血量少,住院时间短,且术后并发症少,安全性高。但本次研究纳入病例数较少,术后随访时间较短,在后续研究中需进一步增加病例数,延长随访时间,获得更加确切的手术效果。

