地佐辛与右美托咪定对瑞芬太尼麻醉后疼痛超敏的影响分析
陈俊帆
(张家界市人民医院 麻醉科,湖南 张家界 427000)
瑞芬太尼是一种超短效阿片类镇痛药,属于μ受体激动剂,广泛用于各类手术的全身麻醉管理。其具有起效迅速,镇痛力强,无封顶效应,持续输注也不会在体内蓄积,消除速度快,可控性及安全性好等优点,在麻醉停止后可迅速减弱并消失,体内代谢速度快[1]。但瑞芬太尼的这一药理学特性使得患者术后发生疼痛超敏的几率明显升高,不仅会导致患者痛阈下降,对有害刺激的敏感性增高,明显降低镇痛效果,而且可引起苏醒期躁动等不良反应,严重影响手术质量[2]。因此,如何预防瑞芬太尼麻醉后疼痛超敏反应是临床麻醉需要解决的重要问题。病理生理研究显示,瑞芬太尼麻醉后疼痛过敏主要与脊髓释放强啡肽以及环磷酸腺苷的表达增加有关,临床多采用预防性使用镇痛镇静药来防治疼痛超敏反应[3-4]。临床研究表明,单独应用右美托咪定或地佐辛均可有效减轻瑞芬太尼诱发的疼痛超敏,但两者的作用机制不同,产生的镇痛效果及安全性方面有无差异仍没有明确定论[5]。本研究进一步分析地佐辛与右美托咪定对瑞芬太尼麻醉后疼痛超敏的影响,现报道如下。
1 资料与方法
1.1 一般资料
将2021 年6 月2022 年6 月在张家界市人民医院接受瑞芬太尼复合全麻手术的135 例患者随机分为3 组。D 组(地佐辛组)45 例,男23 例,女22 例;年龄24~73 岁,平均(38.72±11.25)岁;手术类型中,普外科手术23 例、妇科手术9 例、骨科手术13 例。Y 组(右美托咪定组)45 例,男26 例,女19 例;年龄24~73 岁,平均(39.14±11.56)岁;手术类型中,普外科手术26 例、妇科手术8 例、骨科手术11 例。W 组(未预防性使用镇痛药物)45 例,男28 例,女17 例;年龄24~73 岁,平均(38.72±11.25)岁;手术类型中,普外科手术20 例、妇科手术12 例、骨科手术13 例。对比3 组的年龄、性别、手术类型等差异无统计学意义(P>0.05),具有可比性。
纳入标准:①均以《临床疾病诊断与疗效判断标准》[6]诊断瑞芬太尼麻醉后疼痛过敏;②均实施瑞芬太尼静吸复合全麻手术,非急诊手术,均为择期手术;③美国麻醉医师协会(ASA)分级在Ⅰ~Ⅱ级;④手术时间不超过120 min;⑤患者术前意识清晰,认知功能正常,治疗依从性好;⑥均签署知情同意书。排除标准:①术前长期使用阿片类镇痛剂或镇静剂;②长期酗酒;③严重糖尿病;④严重心脑血管疾病、严重肺病、严重肝肾功能障碍;⑤合并精神或认知障碍;⑥对本研究药物过敏。
1.2 方法
3 组均使用静脉吸入复合全身麻醉,入室后开放上肢静脉通道,给予心电监护,麻醉诱导使用丙泊酚2 mg/kg、舒芬太尼0.5~1.0 μg/kg、顺式阿曲库胺0.2 mg/kg,患者意识消失后给予气管插管机械通气,麻醉维持给予面罩吸入1%~3% 七氟醚,持续静脉泵注瑞芬太尼0.2 μg/(kg·min)、丙泊酚4 μg/(kg·min),间断注射顺式阿曲库胺。在术毕前30 min 给予微量泵静脉泵注,D 组使用地佐辛0.2 μg/kg,Y 组使用右美托咪定0.5 μg/kg,两组均用生理盐水稀释至30 mL,在15 min 内泵注完毕,W 组单纯使用生理盐水30 mL,同样15 min 内泵注完毕;术毕时停用七氟醚、瑞芬太尼、丙泊酚[7]。3 组均待患者苏醒、恢复自主呼吸、且血氧饱和度高于95%后可拔管[8]。
1.3 观察指标
①记录麻醉时间、手术时间、麻醉苏醒时间、恢复自主呼吸时间、拔管时间、恢复定向力时间;②评估术后1 h、6 h、12 h、24 h 的视觉模拟评分法(VAS)疼痛评分,从无痛到剧痛依次为0~10 分,以此评价防治瑞芬太尼麻醉疼痛过敏的效果;③评估拔管前、拔管时、拔管后10 min、拔管后30 min 的血流动力学平均动脉压(MAP)、心率(HR)以及Ramsay 镇静评分;Ramsay 镇静评分1~5 分,依次表示烦躁、安静、嗜睡等状态;④观察有无恶心呕吐、躁动、眩晕、低血压、心动过缓等不良反应。
1.4 统计学方法
使用SPSS 21.0 统计学软件处理数据。计数资料以百分率(%)表示,用χ2检验;计量资料以均数±标准差()表示,多组比较采用方差分析。P<0.05 为差异有统计学意义。
2 结果
2.1 3 组麻醉及苏醒指标比较
3 组麻醉时间、手术时间、麻醉苏醒时间、恢复自主呼吸时间、拔管时间、恢复定向力时间等比较,差异均无统计学意义(P>0.05),见表1。
表1 3 组麻醉及苏醒指标比较(n=45,,min)
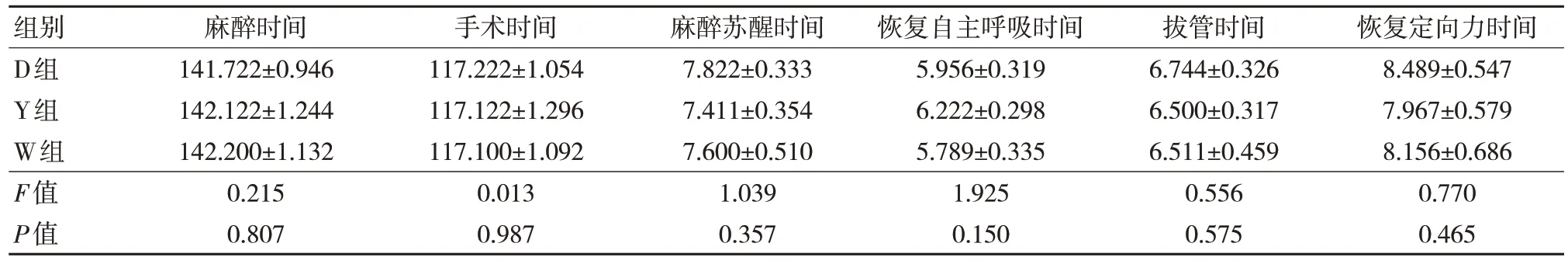
表1 3 组麻醉及苏醒指标比较(n=45,,min)
2.2 3 组术后不同时间点VAS 疼痛评分比较
W 组VAS 疼痛评分在术后1 h 明显高于D 组和Y 组,Y 组稍高于D 组,差异有统计学意义(P<0.05),见表2。
表2 3 组术后不同时间点VAS 疼痛评分比较(n=45,,分)
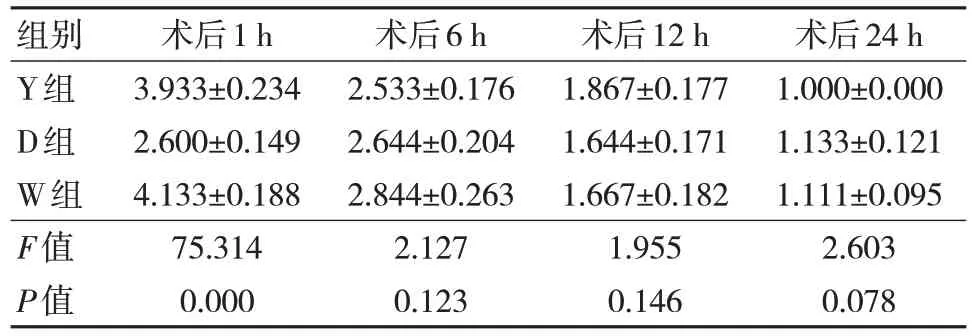
表2 3 组术后不同时间点VAS 疼痛评分比较(n=45,,分)
2.3 3 组术后不同时间点血流动力学指标及Ramsay 镇静评分比较
W 组在拔管前、拔管时、拔管后10 min、拔管后30 min 的MAP、HR 均高于D 组和Y 组,D 组拔管时、拔管后10 min 的MAP、HR 高于Y 组,但Y 组各时间点Ramsay 镇静评分均更高,差异有统计学意义(P<0.05),见表3。
表3 3 组术后不同时间点血流动力学指标及Ramsay 镇静评分比较(n=45,)
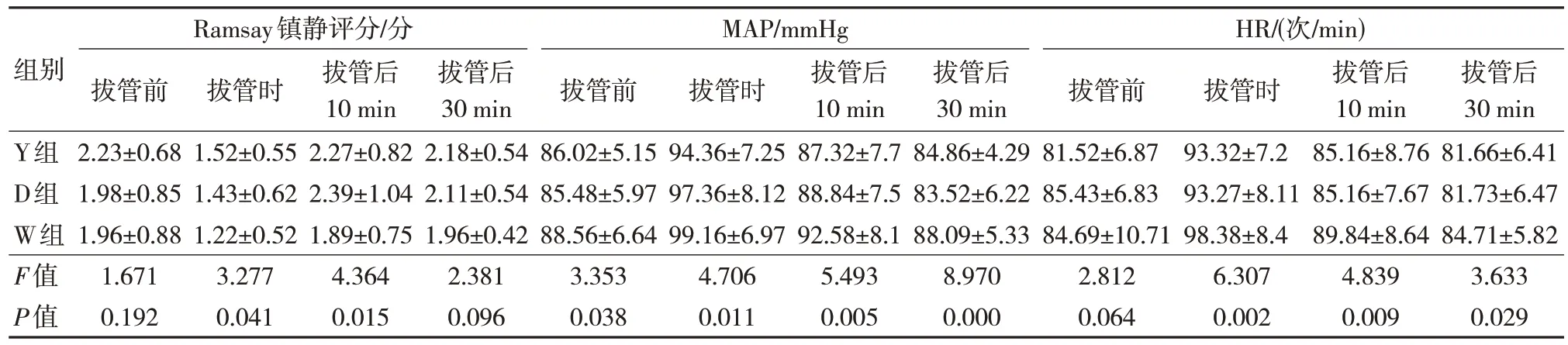
表3 3 组术后不同时间点血流动力学指标及Ramsay 镇静评分比较(n=45,)
注:1 mmHg=0.133 kPa。
2.4 3 组不良反应比较
3 组恶心呕吐、躁动、眩晕、低血压、心动过缓等不良反应比较,W 组躁动稍高,差异有统计学意义(P<0.05),其余不良反应3 组间差异无统计学意义(P>0.05),见表4。

表4 3 组不良反应比较 [n=45,n(%)]
3 讨论
瑞芬太尼是新型阿片类镇痛药物,通过激活μ受体,使得抑制性G 蛋白被激活,降低细胞内环磷酸腺苷水平,减少脊髓释放神经递质,产生镇痛作用。其起效快、代谢速度快、在体内无明显蓄积,术后苏醒时间较短[9]。临床研究显示,阿片类药物半衰期越短、代谢速度越快、发生术后疼痛超敏反应的风险就越高[10]。而瑞芬太尼的半衰期仅为4~10 min,在一定程度上增加了疼痛超敏发生机率。另有研究证实,瑞芬太尼麻醉后疼痛超敏反应主要与环磷酸腺苷的水平升高及脊髓释放神经递质增多有关[11]。若瑞芬太尼长时间激动μ 受体,可改变其功能,反而增加环磷酸腺苷的水平,促进神经递质的释放,继而引发术后疼痛超敏[12]。因此,瑞芬太尼引发麻醉术后疼痛超敏反应的原因主要与这两点有关。一旦发生疼痛超敏,机体痛阈降低,对手术切口的疼痛敏感性增高,即使辅助吗啡镇痛,也无法有效缓解疼痛[13]。疼痛的发生可增加机体应激反应程度,不仅会影响机体各组织系统功能,延长住院时间,还会加重患者心理负担,增加患者痛苦。临床应将重点放在预防疼痛过敏上,早期应用高效、安全的镇痛药物至关重要。
地佐辛是一种混合型阿片受体激动-拮抗剂,可完全激动κ 受体,达到确切的镇痛、镇静作用,且起效快、镇痛时间长,半衰期长达3 h,镇痛效果与剂量呈正相关[14]。其还具有部分激动-拮抗μ受体的作用,对G 蛋白也有抑制力,从而有助于减轻疼痛超敏反应,且不易产生μ 受体依赖性,发生不良反应,特别是呼吸抑制的几率较低,整体安全性较好[15]。地佐辛在临床镇痛中的应用广泛,既可用于麻醉前的超前镇痛,也可用于全麻拔管前的镇痛,一般用量不超过0.3 μg/kg[16]。右美托咪定是一种选择性的α2 受体激动剂,属于肾上腺素能受体激动剂,通过激动蓝斑、脊髓后角突触前和中间神经元突触后膜α2 受体,调控三磷酸腺苷(ATP)和肾上腺素释放,抑制疼痛信号的传递,产生良好的镇痛、镇静、抗交感神经作用[17]。药理研究表明,右美托咪定对瑞芬太尼麻醉术后疼痛过敏的抑制作用主要与抑制N-甲基-D-天冬氨酸(NMDA)受体有关,使其介导的突触后电位受抑制,并减少脊髓背角NMDA 受体亚基磷酸化,从而降低NMDA 受体活性,抑制疼痛超敏反应[18]。
本研究结果显示,D 组和Y 组在手术、麻醉、苏醒等时间指标上相当(P>0.05),说明无论是地佐辛还是右美托咪定,均不会影响瑞芬太尼全麻手术进程及术后苏醒速度,整体安全性较好。D 组在术后1 h 的VAS 疼痛评分更高(P<0.05),说明地佐辛在术后早期的镇痛力更强,而随着时间的延长,与右美托咪定的镇痛效果相当。而在镇静及血流动力学方面,Y 组术后不同时间点Ramsay 镇静评分更高,拔管时、拔管后10 min 的MAP、HR 更低(P<0.05),提示右美托咪定有良好的抗交感及镇静作用,能减轻拔管对机体的应激性刺激,稳定MAP、HR,降低血流动力学波动。而在安全性方面,D 组和Y 组的不良反应发生率均较低。
综上所述,地佐辛与右美托咪定对瑞芬太尼麻醉后疼痛过敏的防治效果具有一定差异,地佐辛对术后早期的疼痛抑制力更强,而右美托咪定可减轻拔管时应激性刺激,稳定血流动力学,两种药物各具优势,临床应根据患者的实际情况进行选择。

