基于可解释机器学习构建老年患者术后急性肾损伤风险预测模型
陈潮金, 饶静怡, 叶欣妍, 余文洁, 段 博, 李 璠, 杨基荣, 黑子清
1.中山大学附属第三医院 麻醉科,广东 广州 510630;2.中山大学 医学院,广东 深圳 518107
急性肾损伤(acute kidney injury,AKI)是术后常见并发症之一[1],其发生率随着年龄的增长逐渐增加,年龄>65岁的患者发生率达10.5%[2]。AKI进展迅速,发展为终末期肾病患者总病死率可达40%~70%[3]。随着年龄增加,肾结构及功能发生退行性变,储备功能下降;对围术期肾损伤因素的敏感性增加,极易发生术后AKI并向慢性肾病转化,影响远期预后[4]。早期识别和干预术后AKI高危患者能促进老年患者的围术期安全及快速康复。然而,如何准确预测术后AKI,仍然是老年围术期器官功能保护领域的主要难点。开发操作简单、易于推广的术后AKI预测模型,对于推动围术期老年脆弱肾功能保护具有重要的临床意义和迫切的临床需求。
随着大数据、人工智能等技术在医学领域的广泛应用,机器学习(machine learning,ML)技术已用于多个专科手术术后AKI的风险因素分析和预测模型构建,包括:全膝关节置换术[5],肾癌患者肾切除术[6],成人肝移植术[7],心脏手术[8]和主动脉弓置换术[9]等。ML算法建立在对大量数据内在联系的探索之上,通过训练集建立预测模型,并利用测试集进行验证,充分保证预测模型的有效性。然而,由于ML模型内部机制难以理解,ML的黑箱算法无法在临床上得到有效的利用[10]。由Lundberg等[11]开发的SHapley Additive exPlanations(SHAP)方法是一种基于游戏的评估贡献程度的方法,其中,个体特征在预测任务中充当参与者,SHAP值有助于在特征之间公平地分配预测性能[12]。这种方法使ML的黑箱算法在总体及单个样本层面上均能够得到解释。既往研究建立的AKI预测模型缺少对老年患者术后AKI的独立预测[13-14],且关于SHAP方法对相关AKI预测模型进行解释的报道较少见。本研究将立足于术后AKI高发的老年人群,基于可解释的ML技术开发老年患者行全身麻醉非心脏术后AKI预测模型,为围术期决策提供理论支持。现报道如下。
1 对象与方法
1.1 研究对象 回顾性分析自2015年10月至2021年10月在中山大学附属第三医院择期行全身麻醉非心脏手术、年龄≥65岁的9 512例患者的临床资料,根据排除标准,最终纳入5 780例患者为研究对象。排除标准:(1)肾切除病史;(2)肾移植术后;(3)先天性单肾;(4)终末期肾病需行连续性肾替代治疗;(5)术后血清肌酐值缺失;(6)急诊手术;(7)美国麻醉医师协会(American society of anesthesiologists,ASA)分级Ⅳ级及以上;(8)术前7 d造影剂暴露。通过我院围术期专病数据库收集患者术前、术中及术后的临床资料,包括人口统计学数据、术前指标、术中资料、预后数据等。本研究经医院伦理委员会批准。
1.2 终点事件 终点事件为术后7 d内发生AKI。根据改善全球肾病预后组织标准[15],采用血清肌酐定义:血清肌酐在术后48 h内绝对值增加>26.4 μmol/L,或7 d内增加达1.5倍基础肌酐值。
1.3 数据收集 共选择43个变量纳入分析。其中,术前资料包括:(1)人口统计学特征:性别、年龄、体质量、身高;(2)术前指标:抽烟、糖尿病、外周血管疾病、脑血管疾病、高血压、慢性阻塞性肺疾病、近期心肌梗死(术前1个月内)、脑卒中病史、既往和/或近期心脏手术、近期造影剂暴露(术前7 d内)、纽约心脏协会心功能分级、术前最后1次血红蛋白浓度、血清白蛋白、尿酸水平、血小板计数、血钙浓度、血钾浓度、血钠浓度、血糖浓度、谷草转氨酶、谷丙转氨酶、血清肌酐、尿素氮、高密度脂蛋白、低密度脂蛋白水平,以及术前口服药物使用情况等。术中资料包括:手术时间、术中低血压、血管活性药物使用情况、利尿剂使用情况、血制品输注量、输注液体类型、液体量、抗生素使用情况等。预后资料包括实际住院时间、总住院费用和住院期间心跳骤停发生情况。其中,术中低血压定义为平均血压(mean blood pressure,MBP)<60 mmHg(1 mmHg=0.133 kPa)或MBP下降>20%基础值,且持续时间>30 min[16]。
对于缺失比例<10%的指标,使用链方程算法计算模式变量和连续变量[17]。为了最小化特征高维带来的潜在过度影响,只选择在单变量检验中具有统计学意义(P<0.05)的特征,进行最小的绝对收缩,并利用LASSO回归方法进行特征选取。最后,利用套索回归后的非零坐标特征建立预测模型。
1.4 模型构建与评估 研究队列按照8∶2的比例随机分为训练集和测试集。应用LASSO回归筛选训练集中有意义的变量纳入模型构建。本研究采用决策树(decision tree,DT)、随机森林(random forest,RF)、逻辑回归(logistic regression,LR)、高斯朴素贝叶斯(gaussian naive bayes,GNB)、自适应增强(adaptive discriminator augmentation,ADA)、梯度提升机(gradient boosting machine,GBM)、轻度梯度提升机(light gradient boosting machine,LGBM)和多层神经网络模型(multilayer perceptron neural network,MLP)共8种机器学习算法进行建模。计算受试者工作特征(receiver operating characteristic,ROC)曲线下面积(area under the curve,AUC)、敏感度、特异度、准确性及F1分数进行模型评估,选出最优预测模型。为进一步验证模型的有效性,本研究选取了Wu等[13]构建的预测模型在同一数据库中进行比较。
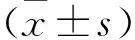
2 结果
2.1 基线特征比较 5 780例患者中,789例被诊断为术后AKI,发生率为13.65%(789/5 780),设为AKI组;另4 991例设为非AKI组。一般资料方面,与非AKI组比较,AKI组的患者年龄更大,男性患者更多,身高更高,体质量更大,ASA分级Ⅲ级比例更高,且血红蛋白浓度、血小板计数、血钙浓度、血钠浓度、血清白蛋白、高密度脂蛋白、低密度脂蛋白水平更低,血糖浓度、谷草转氨酶、血清肌酐、尿素氮更高,两组比较,差异有统计学意义(P<0.05)。见表1。麻醉手术因素方面,与非AKI组比较,AKI组患者手术时间更长,术中低血压事件发生率更高,术中胶体补液量、红细胞、白蛋白、血浆、冷沉淀和5%碳酸氢钠量输注量更多,术中多巴胺、多巴酚丁胺、去甲肾上腺素、肾上腺素、间羟胺等血管活性药物使用更多,甘露醇使用更多,抗病毒药物、抗真菌药物、氨基糖甙类抗生素使用更多,两组比较,差异均有统计学意义(P<0.05)。见表2。
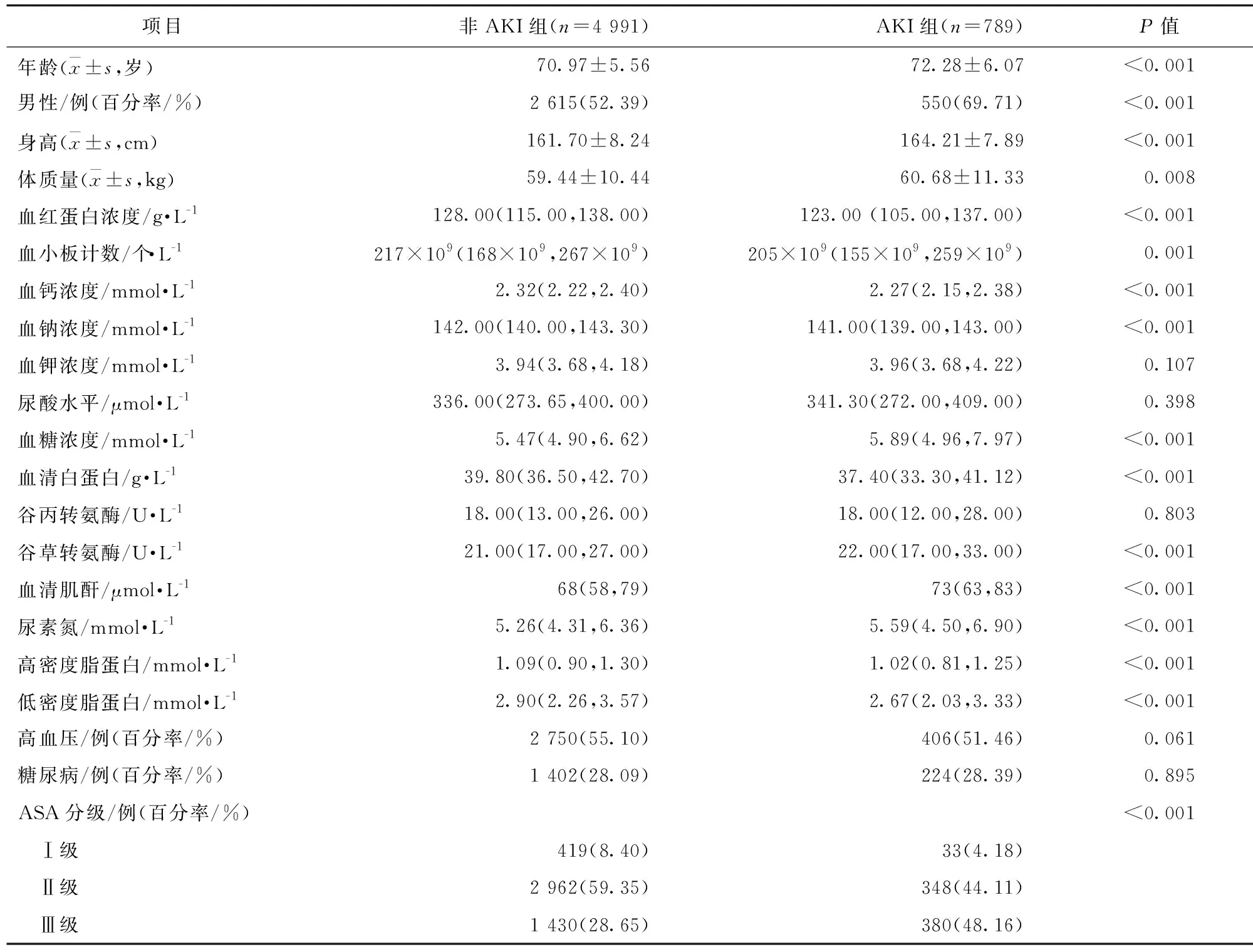
表1 AKI患者与非AKI患者的一般资料比较/M(Q1,Q3)
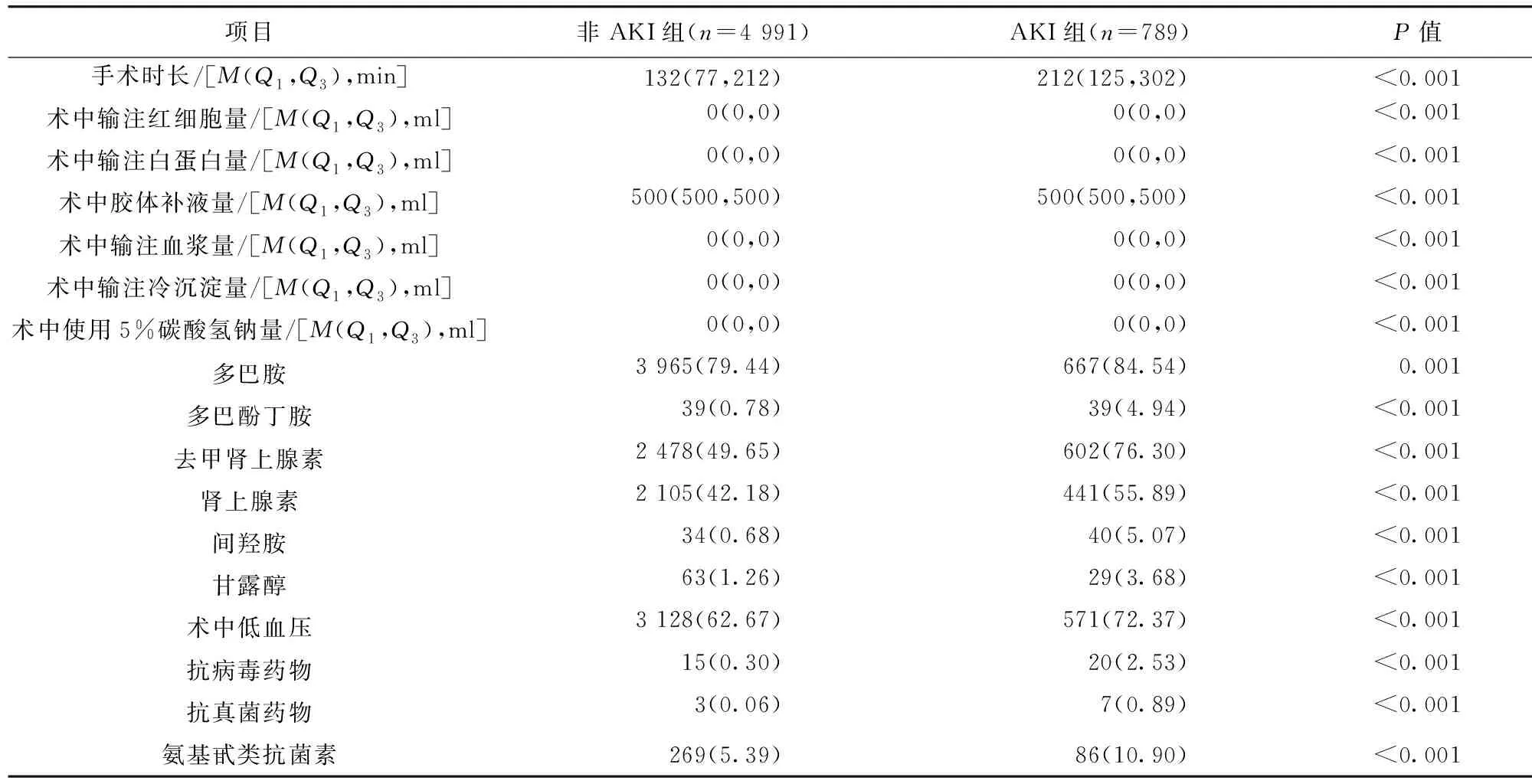
表2 AKI患者与非AKI患者术中资料比较/例(百分率/%)
2.2 预后情况比较 患者预后情况中,AKI组患者的实际住院天数长于非AKI组,总住院费用及住院期间心跳骤停发生率均高于非AKI组,差异均有统计学意义(P<0.05)。见表3。

表3 AKI患者与非AKI患者术后预后比较/M(Q1,Q3)
2.3 特征变量筛选及模型构建 单因素分析后共有33个显著变量,LASSO回归分析选择了12个特征,包括手术时长、白蛋白、血清肌酐、钠离子、血糖、年龄、胶体、体质量、血红蛋白、术中输注红细胞、谷草转氨酶和血小板。基于上述12个特征构建8个ML模型。其中,GBM模型具有最大的AUC值0.77,准确性为0.71,敏感度为0.67,特异度为0.71。因此,本研究最终选择了GBM模型进行下一步的分析和应用。见表4、图1。
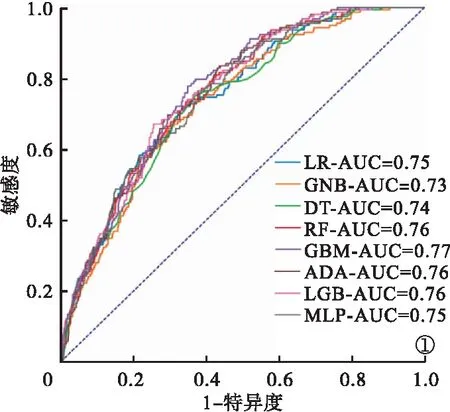
图1 所有机器学习模型ROC曲线图
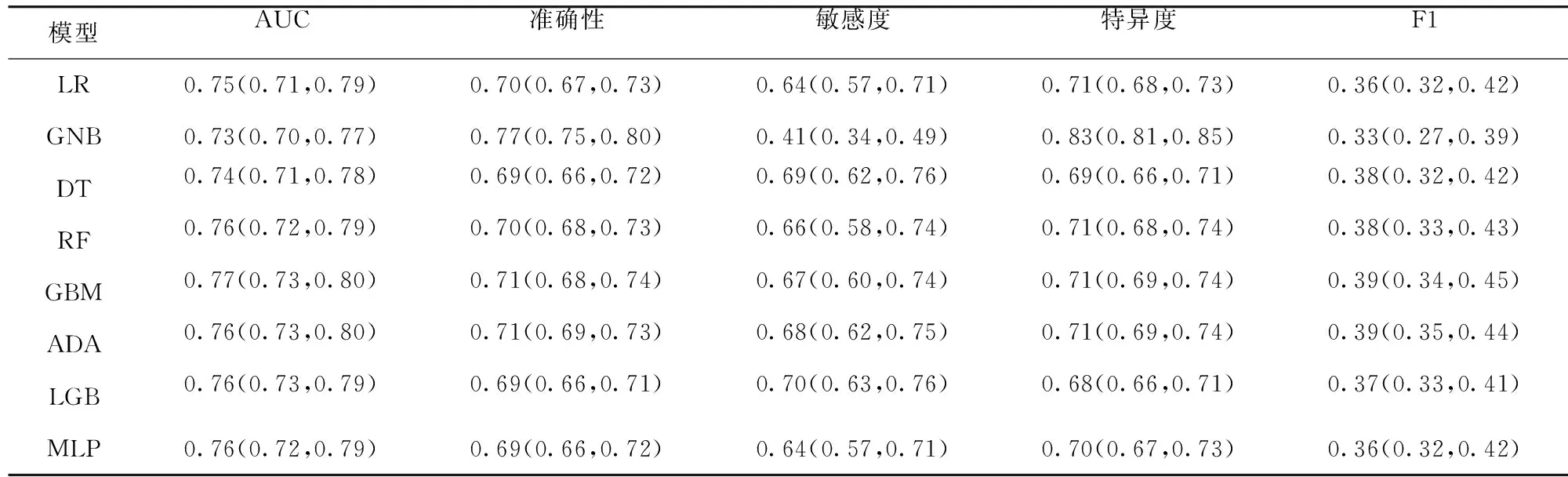
表4 所有机器学习模型预测效能/均值(95%可信区间)
2.4 预测效能横向比较 将GBM模型与Wu等[13]
开发的AKI预测模型进行比较,结果显示,对照模型预测老年术后AKI的AUC为0.70,通过delong-test发现两者存在统计学差异(P<0.001),表明本研究构建的GBM模型的预测效能更优。见表5、图2。
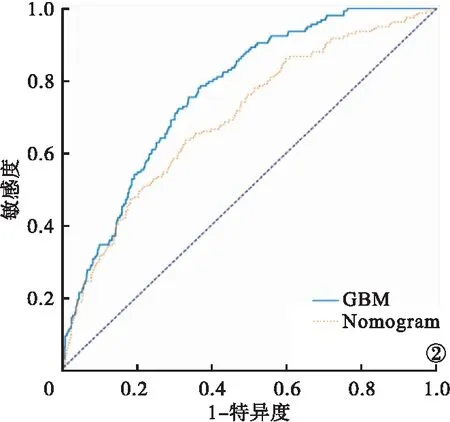
图2 GBM模型与Nomogram模型ROC曲线图
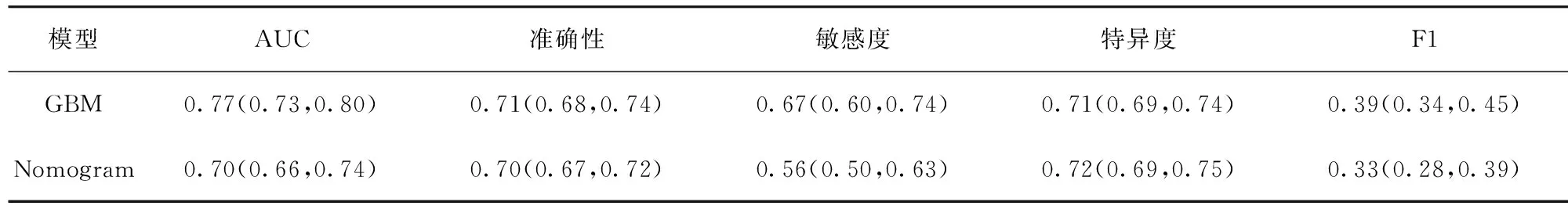
表5 GBM模型与Nomogram模型的预测性能比较/均值(95%可信区间)
2.5 最优模型解释与可视化 SHAP结果显示,贡献度前5的特征分别为手术时长、术前白蛋白、血清肌酐、血糖及血清钠离子浓度(图3)。较长的手术时长、较低的血清白蛋白水平、较高的血清肌酐、较高的血糖和较低的血钠浓度与较高的SHAP值相关,术后AKI的发生率更高(图4)。
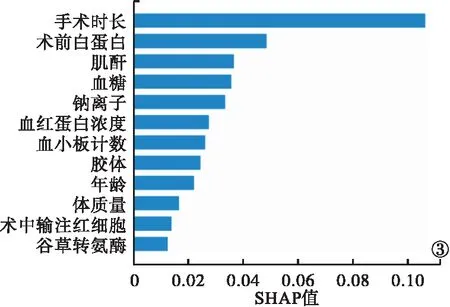
图3 全局SHAP解释特征重要性
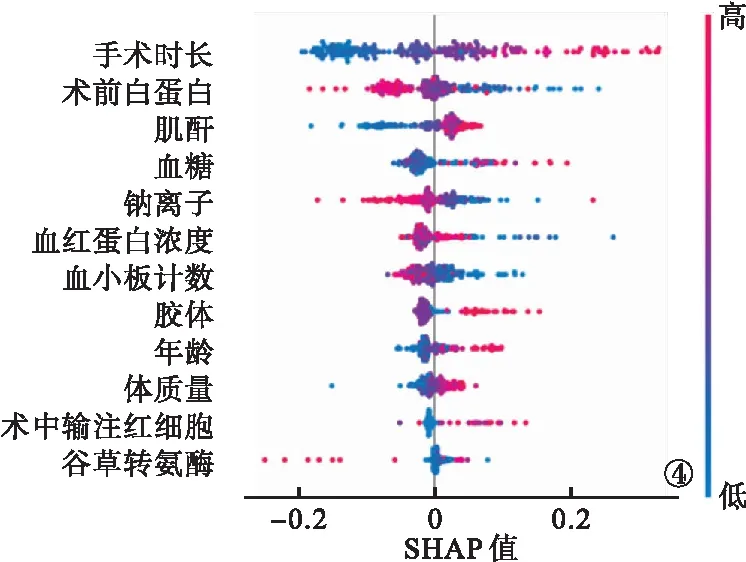
图4 SHAP特征重要性
3 讨论
AKI在术后达到超过10%的发病率,为各年龄段患者的术后恢复造成了极大的困扰,其中,老年患者较多,约较其他年龄段的患者高出3%左右。术后AKI在所有手术中发病率大约为11%,而其中非心脏手术占到了7.5%,说明非心脏手术后AKI的发生率占所有手术的比例较高。因此,构建针对非心脏手术后的老年患者术后AKI的预测模型具有较高的临床价值。本研究纳入的5 780例接受全身麻醉非心脏手术的老年患者中,AKI的发生率为13.65%(789/5 780),且合并术后AKI可导致患者心跳骤停发生率更高、住院时间更长、住院总费用更高。本研究通过LASSO回归筛选了12个广泛使用的临床特征,包括手术时长、白蛋白、血清肌酐、钠离子、血糖、年龄、胶体、体质量、血红蛋白、术中输注红细胞、谷草转氨酶和血小板,进而构建了一种基于GBM算法的可解释的机器学习模型,在预测老年患者非心脏手术后AKI的发生上达到了中等准确度(AUC=0.77),且预测效能优于其他研究报道的AKI预测模型,可为围术期决策提供理论支持。
SHAP值表明,在非心脏手术后老年患者发生术后AKI的12个特征中,排在前5位的分别是手术时长、血清白蛋白、血清肌酐、血糖浓度、血钠浓度。其中,手术时长是最重要的特征,这与既往研究[18]结果不一致。其不常见于预测模型的构建,可能对后续的研究有启发作用。随着手术时长的增加,患者术中麻醉药物用量及手术创伤程度增加,术后AKI的风险也随之增加。第二大影响因素为术前血清白蛋白浓度。当白蛋白水平过低时,机体免疫力降低,术后容易发生感染等并发症,故低白蛋白血症是术后AKI的独立危险因素。排在第3位的是术前血清肌酐水平。在本研究中排除了术前患有肾疾病的患者,但术前肌酐较高水平的患者可能存在潜在的肾损伤,因此,更容易发生术后AKI。排在第4位的是术前高血糖。术前高血糖说明患者肾有着更大的葡萄糖重吸收负担,因此,术前长期高血糖患者术后AKI的风险也较高。排在第5位的影响因素为血钠浓度,低钠血症通常是由于钠离子丢失过多,常见于肾皮质不全、糖尿病等疾病,也预示着该患者存在潜在肾损伤,围术期易诱发AKI。
本研究围绕高龄患者全身麻醉非心脏手术后AKI的预测,构建了8个机器学习模型,并通过与其他团队所开发预测模型的横向比较,进一步体现出所采用模型的优越性。另外,传统机器学习可以处理海量、高维的复杂数据,但无法获知预测结果与各个特征变量之间的量效关系,本研究借助SHapley法着重解决了这个问题,通过把每例患者的预测过程可视化来使医师和患者更清楚地了解主要的危险因素,进而实施个性化的二级预防措施。
本研究存在一定局限性。首先,本研究对象大多来自中山大学附属第三医院,作为广州市内三甲医院其收治疑难重症患者较多,住院期间AKI发生率能否代表华南地区乃至全国综合医院的平均水平需进一步验证。其次,在本研究的模型中,可以看出AKI可由多种危险因素导致致病率的升高,不同的地域、患者的家庭生活水平等都可能对结果产生一定的影响,因此,本研究结果仍需要引进外部数据进行验证。
综上所述,GBM模型预测非心脏手术老年患者术后AKI发生风险的效能最优,可为围术期麻醉决策提供参考。

