经鼻高流量吸氧对老年经内镜逆行胰胆管造影手术监测麻醉中低氧血症发生率影响
裘治慧, 宋丹丹, 刁玉刚, 陈 宁, 许兆柱, 赵婉彤
北部战区总医院 麻醉科,辽宁 沈阳 110016
在肝胆胰类疾病的诊疗中,以经内镜逆行胰胆管造影(endoscopic retrograde cholangiopancreatography,ERCP)为代表的内镜技术正逐渐成为胆管结石治疗的首选方式。ERCP为现阶段胰胆管相关疾病诊治的黄金标准,具有安全、微创、并发症少等优势[1-2]。有研究报道,ERCP在镇静状态下缺氧发生率为16.2%~39.1%,为减少内镜手术期间的缺氧情况发生,呼吸的密切监测和吸氧方式至关重要[3-4]。经鼻高流量吸氧(high flow nasal cannulae,HFNC)是一种可加温加湿的高流量供氧系统,可输出恒定浓度氧(21%~100%)、恒温(32℃~37℃)、高湿度、高流量(30~60 L/min)的气体,兼顾普通鼻导管及面罩的优点。HFNC可提供更高浓度的氧气,对气体进行充分的湿润和预热,制造气道正压,缩小解剖死腔的形成,升高呼气末肺容积,减少气道阻力[5-7]。有研究报道,HFNC能够降低内镜手术中低氧血症的发生[8]。本研究旨在探讨HFNC对老年ERCP手术监测麻醉中低氧血症发生率的影响,为临床提供更安全、舒适的供氧策略。现报道如下。
1 资料与方法
1.1 一般资料 选取北部战区总医院2021年3—10月收治的104例行ERCP手术的老年患者为研究对象。纳入标准:年龄≥65岁;美国麻醉医师协会(American society of aneshesiologists,ASA)分级Ⅱ~Ⅲ级。排除标准:严重鼻塞、近期鼻外伤、出血、颅内压明显升高和颅底骨折者;气胸、慢性肺梗阻、上呼吸道异常者;严重心脑系统、呼吸系统疾病者;凝血障碍、严重肝功能障碍、上消化道出血伴休克者;意识障碍、重大误吸风险、胃肠道梗阻误吸风险者。采用随机数字表法将患者分为A组与B组,每组各52例。A组:男性23例,女性29例;平均年龄(76.75±4.59)岁;平均体质量指数(body mass index,BMI)(24.16±1.76)kg/m2;ASA分级Ⅱ级37例,Ⅲ级15例。B组:男性25例,女性27例;平均年龄(76.27±3.95)岁;BMI(24.39±1.87)kg/m2;ASA分级Ⅱ级40例,Ⅲ级12例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准。所有患者均签署知情同意书。
1.2 麻醉方法 A组患者采用经鼻高流量方式供氧,麻醉诱导前采用HFNC鼻塞设置氧流量30 L/min,氧浓度100%,湿度50%,温度37℃,时间3 min预吸氧[9]。在术后在恢复室中换用鼻导管进行供氧(5 L/min)。B组采用鼻导管方式供氧,麻醉诱导前后均运用鼻导管进行吸氧(氧流量5 L/min,预吸氧3 min)。术前禁食、禁水。入室后,监测心率(heart rate,HR)、呼吸频率(respiratory rate,RR)、脉搏血氧饱和度(pulse oxygen saturation,SpO2)、心电图等指标,建立静脉通路,桡动脉穿刺并监测有创动脉血压及血气分析。患者左侧俯卧位,静卧2~3 min,记录基础生命体征。A组患者应用HFNC,氧流量30 L/min。B组患者应用普通鼻导管供氧,氧流量5 L/min。采用丙泊酚2 mg/kg与舒芬太尼0.10 μg/kg进行麻醉诱导[10]。诱导后,A组患者流量调为60 L/min,氧浓度为100%。静脉泵注丙泊酚6~10 mg/(kg·h)与右美托咪定0.2~0.8 μg/(kg·h)进行麻醉维持,术中脑电双频指数(bifrequency index,BIS)保持在40~70,退镜时停药。术后恢复室观察,均改普通鼻导管吸氧,氧流量5 L/min。如果心率<50次/min,注射0.3 mg阿托品;如果血压下降>20%,给予6 mg麻黄碱;如果出现体动、呛咳等,追加0.5 mg/kg丙泊酚;如果出现低氧血症,B组增加氧流量,由5 L/min升至8 L/min;如果发生重度低氧血症(SpO2<75%),即刻退镜行面罩加压给氧或气管插管[11]。
1.3 观察指标 分别于预吸氧前(T0)、诱导后(T1)、进镜过咽喉(T2)、十二指肠乳头插管(T3)、退镜(T4)、苏醒(T5),记录并比较两组患者SpO2、平均动脉压(mean arterial pressure,MAP)、RR、HR、BIS。分别于T0、T2、T5,记录并比较两组患者二氧化碳分压(carbon dioxide,PaCO2)、动脉血氧分压(arterial partial pressure of oxygen,PaO2)、pH值。记录两组患者总丙泊酚用量、手术时间及苏醒时间、不良反应发生情况。
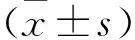
2 结果
2.1 两组患者不同时点血流动力学指标比较 两组患者不同时间点MAP、HR、RR比较,差异均无统计学意义(P>0.05)。见表1。
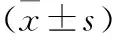
表1 两组患者不同时点血流动力学指标比较
2.2 两组患者不同时点SpO2比较 A组患者T2、T3、T4、T5时的SpO2均高于B组,差异均有统计学意义(P<0.05)。见表2。
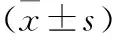
表2 两组患者不同时点SpO2比较
2.3 两组患者不同时点血气指标比较 A组患者T2、T5时的PaO2高于B组,T5时的PaCO2低于B组,差异均有统计学意义(P<0.05)。两组患者不同时间点pH值比较,差异均无统计学意义(P>0.05)。见表3。
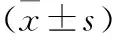
表3 两组患者不同时点血气指标比较
2.4 两组患者丙泊酚用量、手术时间及苏醒时间比较 两组患者丙泊酚总用量、手术时间及苏醒时间比较,差异均无统计学意义(P>0.05)。见表4。
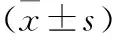
表4 两组患者总丙泊酚用量、手术时间及苏醒时间比较
2.5 两组患者各时点BIS比较 两组患者各时间点BIS比较,差异均无统计学意义(P>0.05)。见表5。
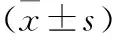
表5 两组患者各时点BIS比较
2.6 两组患者不良反应发生情况比较 A组:低氧血症3例,心动过缓1例,呛咳2例,术中体动4例,恶心呕吐3例。B组:低氧血症11例,心动过缓3例,呛咳5例,术中体动9例,恶心呕吐4例。A组患者不良反应发生率为25.00%(13/52),低于B组的61.54%(32/52),差异有统计学意义(P<0.05)。
3 讨论
我国已步入人口老龄化社会,老年患者为胆管结石、胆道肿瘤等疾病的高发人群,ERCP在胆道疾病治疗领域发挥重要作用,围术期安全受到广泛关注。ERCP手术采用左侧俯卧位,内镜与麻醉共用呼吸道,术中易出现呼吸抑制、反流误吸和循环不稳定等风险,以低氧血症较为常见[12-13]。老年患者由于心肺功能储备差,对手术及麻醉的耐受性降低[15]。有研究报道,在ERCP镇静患者低氧血症发生率约为16.2%~39.1%,老年患者低氧血症发生率更高[16]。低氧血症可能引发气道梗阻,甚至呼吸、心脏骤停等风险[14]。为保障ERCP术中安全,术前严密评估和选择适合的供氧方式尤其重要。目前,ERCP手术较常见的吸氧方式为面罩和鼻导管吸氧[17]。面罩吸氧能够某种程度上减少呼吸道阻塞,改善呼吸抑制,但严重影响术者操作,患者舒适性差,现已应用较少。经鼻高流量吸氧是一种可加温加湿、高流量的供氧系统,可输出恒定氧浓度(21%~100%)、恒定温度(32℃~37℃)、相对高湿度、高输出流量(30~60 L/min)气体,兼具普通鼻导管和面罩的优点[18]。近年来,HFNC在急诊、呼吸内科、重症监护等领域应用广泛,对于低氧血症、急性呼吸衰竭等治疗具有显著效果[19-20]。
本研究结果显示,两组患者不同时间点MAP、HR、RR比较,差异均无统计学意义(P>0.05)。这提示,经鼻高流量吸氧虽然流量达60 L/min,患者舒适度佳,不影响血流动力学变化与自主呼吸频率。本研究结果显示,A组患者T2、T3、T4、T5时SpO2均高于B组,差异均有统计学意义(P<0.05)。这提示,应用HFNC吸氧的患者在行ERCP手术期间,SpO2可维持相对高水平。本研究结果显示,A组患者T2、T5时PaO2高于B组,T5时PaCO2低于B组,差异均有统计学意义(P<0.05)。这提示,高流量吸氧可以明显提高患者PaO2,提高了氧储备能力,HFNC可以提供高流量高浓度氧气,增加肺泡呼气末压力,氧贮备能力显著提高,提高对缺氧的耐受性。老年患者肺泡萎缩,气道梗阻,HFNC能提供加温加湿气体使得呼吸道减缓黏膜干燥程度,且能加快清除气道的分泌物,减少支气管痉挛的发生。此外,A组患者不良反应发生率为25.00%(13/52),低于B组的61.54%(32/52),差异有统计学意义(P<0.05)。这提示,应用HFNC患者有舒适、便捷的高流量纯氧预吸氧,患者氧储备更佳,低氧血症发生率更低。
综上所述,HFNC可降低老年患者ERCP手术监测麻醉中低氧血症的发生率,不增加术中二氧化碳潴留风险,且安全舒适。

