微弹簧圈五步扫描定位法在肺部多发结节诊治中的应用〔1〕
崔 健,胡晓丹,王 晓,赵 云,魏秀峰,薛星星,赵洋乐
(清华大学附属垂杨柳医院,北京 100021)
肺部多发结节病变小,不易在术中及术后寻找,既往对于多发结节的定位研究报道也很少。本研究探讨了微弹簧圈五步扫描定位法在肺部多发结节诊治中的效果,报告如下。
1 资料与方法
1.1 一般资料
选择2017年6月—2022年12月在清华大学附属垂杨柳医院胸外科手术治疗的肺结节患者337 例(387个肺内病变),均进行术前微弹簧圈定位,根据术前需定位的结节个数分为对照组(n=297)与观察组(n=40)。对照组单侧肺组织需要术前定位1 个肺部结节,观察组单侧肺组织需要术前定位2 个或2 个以上肺部结节。所有患者均无临床症状,体检胸部薄层CT发现肺部病变。本研究经医院伦理学委员会批准,患者知情并签署知情同意书。
1.2 纳入与排除标准
纳入标准:单侧肺组织存在1 个或1 个以上需要定位的肺部结节,结节不能除外恶性可能,需要行胸腔镜肺楔形切除明确病理及根据术中冰冻病理决定进一步治疗方案;结节位置深,考虑恶性病变,需行亚肺叶或肺叶切除;病变无远处转移证据;患者无严重的脏器功能不全和凝血功能障碍,心肺功能检查提示患者能够耐受手术;患者及家属同意进行该项操作,并签署知情同意书。排除标准:拒绝行手术患者;精神疾病、智商低下、无法配合完成定位的患者;手术禁忌证无法进行手术的患者。
1.3 方法
所有患者均在CT引导下经胸壁完成微弹簧圈标记。术前根据病变位置,患者取仰卧位、侧卧位或俯卧位,CT扫描明确病变位置及其与胸壁的关系,以决定穿刺针部位和角度。同时测量病变深部边缘距离脏层胸膜及胸壁皮肤的距离。在CT引导下,局部浸润麻醉后,用穿刺针经皮肤穿刺,针尖避开病变并定位于病变周边正常的肺组织。在距病变小于5 mm处经穿刺针放置微弹簧圈(COOK公司生产的栓塞弹簧圈,弹簧圈导丝直径0.018 mm,长度9~12 cm)。
对照组采用常规定位的方法。观察组患者采用五步扫描定位法进行定位。观察组在定位过程中,需要通过一次扫描对多个结节进行同时定位。五次扫描定位法包括两次全胸部CT扫描和三次定位病变部位的局部胸部CT扫描。具体如下:第一次,患者按计划定位行全胸部CT扫描,目的是确定需要定位的病变;第二次,多个病变部位进行局部胸部CT扫描,目的是对于病变进行体外标位置并确认病变位置和深度;第三次,多个病变部位局部胸部CT扫描,目的是进行局部浸润麻醉并先后置入穿刺针于壁层胸膜外;第四次,多个病变部位局部胸部CT扫描,目的是确认穿刺针位于结节附近并植入微弹簧圈;第五次,全胸部CT扫描,目的是确认微弹簧圈位置并了解穿刺定位后全胸腔情况。在该穿刺过程中,患者始终保持平静呼吸状态。如患者无明显症状,术后不再复查胸片。
患者在定位24 h内进行常规胸腔镜手术,采用双腔气管内插管全身麻醉,单肺通气。采用腋中线第7肋间或第8肋间作为手术观察口,腋前线第4肋间或第5肋间一长约3~4 cm切口作为手术操作口,常规放置切口保护套。探查时根据在脏层胸膜表面留置微弹簧圈或穿刺点确定病变位置,对于局部病变进行触诊确认病变后,利用直线切割缝合器对病变行肺楔形切除或解剖性亚肺叶切除。切除的肺组织标本台下再次根据微弹簧圈确定病变并进行缝线标识,行快速冰冻病理检查。冰冻病理结果如为浸润性肺癌,继续行肺叶切除加纵隔淋巴结清扫;病理结果如为微浸润肺癌、原位腺癌,继续行纵隔淋巴结采样;病理结果如为良性病变则结束手术。
1.4 观察指标
统计患者病变影像学特点、位置、大小、深度、定位的成功率、定位时间、扫描次数、穿刺并发症、手术病理结果等资料。评估定位方法的有效性和安全性。
1.5 统计学方法
2 结 果
2.1 两组一般临床资料比较
两组性别、年龄比较,差异无统计学意义(P>0.05)。两组病变位置、病变性质、病变大小、病变深度比较,差异有统计学意义(P<0.05)。观察组40 例患者90 个病变均为肺内多发病变,多见于右肺;对照组病变多见于双肺上叶。两组病变均以右肺上叶最多。影像学上两组病变均以磨玻璃结节多见(见表1)。
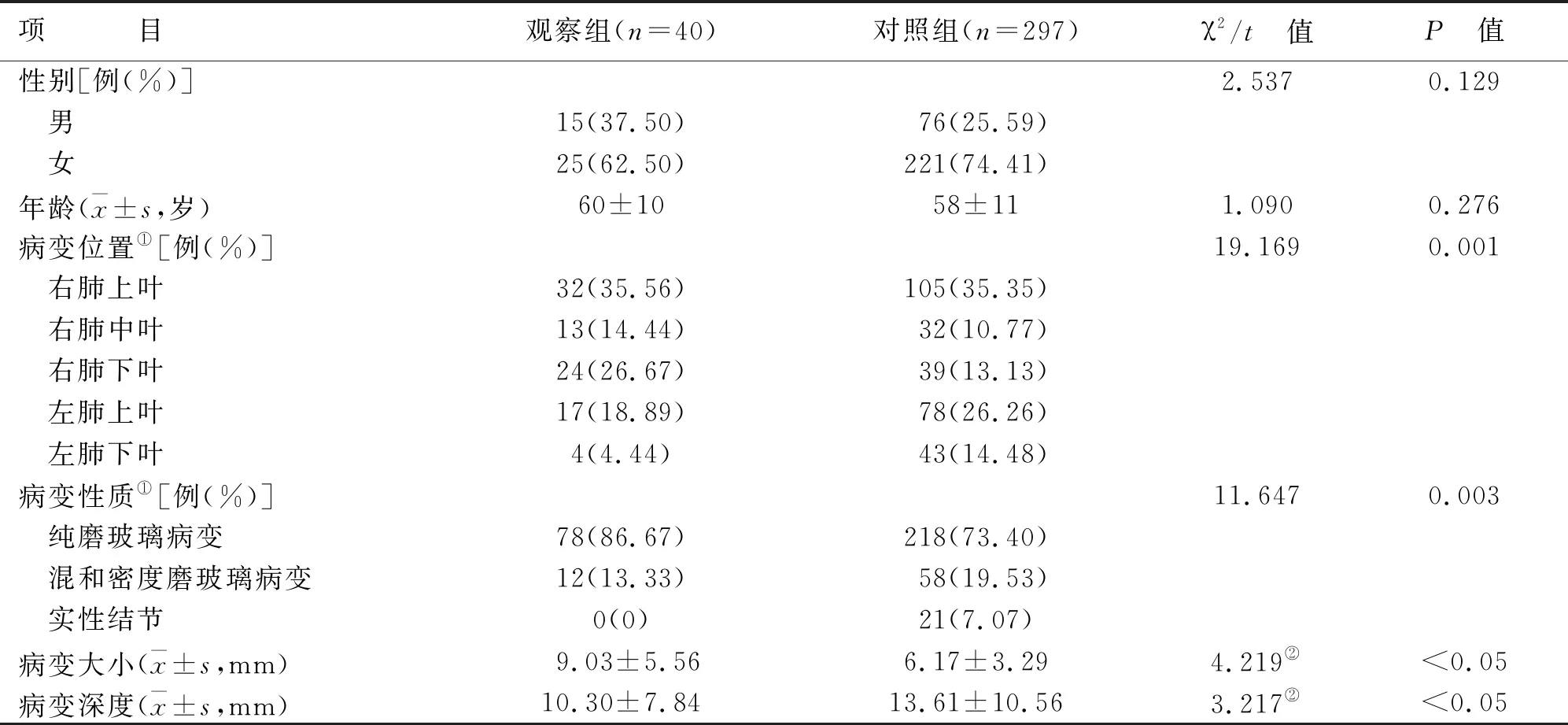
表1 两组一般临床资料比较
2.2 临床结果
观察组39 例(97.50%)定位成功。失败的1 例患者的1个微弹簧圈脱落,但术中根据脏层胸膜表面穿刺点仍能够准确定位。对照组297 例患者均定位成功,定位成功率100.00%。两组定位成功率比较,差异无统计学意义(P=0.119)。
观察组有7 例(17.50%)患者在穿刺定位后出现气胸,其中1 例气胸明显,给予对症抽气处理;其余6 例患者均为少量气胸,不需进一步处理。对照组有32 例(10.77%)患者定位后出现少量气胸,不需要进一步处理。两组比较,差异无统计学意义(P=0.171)。两组患者均无咯血、空气栓塞及血胸等并发症。
两组患者根据术中冰冻病理结果,恶性病变行胸腔镜肺叶或部分肺叶(包括肺段或楔形)切除+纵隔淋巴结清扫,良性病变行胸腔镜肺楔形切除。两组均无中转开胸。
观察组90 个病变中,浸润性腺癌6 个,微浸润性腺癌29 个,原位腺癌33个,不典型腺瘤样增生20 个,炎症病变2 个。对照组297 个病变中,浸润性腺癌28 个,微浸润癌64 个,原位腺癌92 个,不典型腺瘤样增生103 个,良性10 个。两组患者均痊愈出院,无围术期并发症。
3 讨 论
随着人民健康意识的增强和胸部CT的普及,临床上发现越来越多的肺部磨玻璃样变及微小结节,部分肺部微小病变为早期恶性肿瘤或癌前病变[1]。此外,多原发肺癌的发病率也呈不断增高趋势[2]。国内外文献报道多原发肺癌发病率为0.2%~20.0%[3]。对于肺癌的早期诊断及治疗提出了新的要求。电视胸腔镜技术的应用为肺部多发小结节的早期诊治提供了机会。而对于肺部多发小结节的术前定位技术,成为该疾病早期诊断治疗的瓶颈。如何解决该问题,也是临床一直在研究的方向[4]。
目前临床应用定位方法包括术中B超或CT定位、术前hook-wire定位、术前hook-wire联合亚甲蓝定位、术前亚甲蓝定位、术前碘油定位和微弹簧圈定位等方式[5]。术中超声或CT定位具有无创伤、能够实时定位的优势。Sortini等[6]和Akamatsu等[7]报道了在术中应用超声技术进行肺部微小病变定位的临床研究。该技术虽为无创技术,但存在手术器械的干扰,对于设备的要求很高。目前临床多见的是术前穿刺定位技术[8],其中报道较多的是术前应用hook-wirle穿刺定位方法。hook-wire针穿刺操作简单,同时hook-wire针设计的倒齿可以帮助标记针固定在病变周围,方便肺部结节定位。但该穿刺针容易脱落[9]。此外,有在CT引导下应用亚甲蓝、碘油、钡剂进行术前定位的方法具有创伤小、原料易于寻找、临床易操作的特点。此后,应用hook-wire联合亚甲蓝的定位方法,更能安全有效完成术中位置的标记[10]。但在手术切除范围及术后协助病理标本的寻找方面都不能够起到指导作用。
Asamura等[11]1994年首次将微弹簧圈作为肺内病变的标记物,协助病变定位。弹簧圈标记稳定性好,并发症较hook-wire技术发生率低。2004年Powell等[12]首次报道在留取部分微弹簧圈于脏层胸膜表面,便于术中寻找病变位置。国内自2012年开始陆续有报道通过术前微弹簧圈标记,术中通过透视确定病变位置及切除范围,均获得了成功[13]。目前,微弹簧圈定位技术被胸外科领域认为是相对最好的定位技术之一[14]。
针对肺部多发结节的特点,寻找合适的定位方法是治疗关键。肺部多发结节的定位技术,国内外报道并不多见[15]。李明明等[16]报道应用hook-wire进行多发肺结节的定位,52 例患者105 个结节的定位成功率为100.0%,气胸的发生率为30.8%,肺内出血的发生率为9.5%。李凤卫等[17]在51 例患者126 例肺部结节的定位报道中,46 例定位成功,成功率为90.2%,气胸的发生率为21.6%。他们均认为应用穿刺定位技术在肺部多发结节定位中安全有效。而详细的多发结节定位方法,尚无相关报道。由于肺部多发结节,在穿刺定位中,尤其是拔除定位针后容易出现气胸,导致肺组织弹性发生改变,造成后续肺部结节定位困难,这是肺部多发结节定位的难点。因此,根据临床治疗经验,本研究提出了微弹簧圈五步扫描定位法进行肺部多发结节的术前定位技术。本研究中观察组40 例患者共90 个结节应用微弹簧圈五步扫描定位法进行定位。40 例患者中仅1 例定位失败,成功率为97.50%,与既往文献报道[17]相当,同时与同期孤立性肺结节定位的成功率相近(P=0.119)。穿刺过程中依然有气胸的发生,气胸的发生率为17.50%,低于文献相关报道[17],与同期孤立肺结节定位并发症的发生率相当。该技术在保证了定位成功率的基础上,降低了气胸的发生,同时减少CT扫描次数和患者受辐射次数。特别是肺部存在炎症、瘢痕或其他良性结节时,通过该方法能够有效避免肺内良性病变对手术的干扰。但由于本研究的病例数较少,需进一步扩大样本量验证该方法的安全性和有效性。

