NLRP6诱导胶质瘤细胞生物活性及对TGF-β1/Smad蛋白的作用
余云湖 熊严全 周航 杨开华 王波
(遵义市第一人民医院神经外科,贵州 遵义 563000)
神经胶质瘤简称胶质瘤,占据颅内肿瘤发病率的40.39%,属于常见的中枢系统疾病〔1〕。研究表示,本病发病主体为男性,病灶位于大脑半球,根据病理类型出现症状及病程时间也具有差异〔2〕。胶质瘤患者由于颅内压力升高压迫神经导致胃肠道反应、视力迷糊及其他精神疾病。目前,外科手术及放化疗对于胶质瘤疗效有所提高,但是也存在局限性,因为胶质瘤细胞生物活性广泛,具有过度繁殖强烈侵袭性的特点,因此,了解胶质瘤细胞生物机制对于寻找合适的治疗方式具有重要作用。
核苷酸结合寡聚化结构域样受体(NLRs)家族是存在细胞质内的受体,能够参加免疫应答和抗炎机制〔3〕。NLRP6是NLRs家族成员之一,最早在大肠炎中被发现。文献表示,在溃疡性结肠炎患者中采用活血药物能够减少NLRP6水平,改善疾病〔4〕。但是,结肠炎大鼠体外实验表示,敲除NLRP6能够增加结肠炎肿瘤易感性,提示NLRP6是预防结肠癌发生的关键因子〔5〕。转化生长因子(TGF)-β1生物活性广泛,可促进膀胱、肝脏等癌变,发挥免疫抑制作用。Smad信号是TGF-β1主要效应因子,是其功能运转的主要因子〔6〕。本文通过观察NLRP6对胶质瘤细胞生物活性及对TGF-β1/Smad蛋白的影响。
1 材料与方法
1.1细胞、主要试剂与仪器 胶质瘤细胞 U251(中国上海通蔚生物);羊抗鼠NLRP6、鼠抗人转化生长因子(TGF)-β1、兔抗人Smad抗体(中国武汉爱博泰克);RPMI1640 培养基(中国北京宝日医生物);Transwell 小室(美国BD 公司),四甲基偶氮唑蓝(MTT)、二甲基亚砜(DMSO,美国Sigma公司)。
1.2U251细胞培养 将低温冷藏的U251细胞,快速移入37 ℃水中溶解,离心后,离弃上清液,加入培养基,5%CO2常温保存,贴壁生长,生长到90%时消化,消化后进行传代培养,取对数细胞实验。
1.3慢病毒包装质粒感染U251细胞和分组 慢病毒包装质粒由上海吉凯公司完成,分为正常组(U251细胞)、NC组(U251细胞+NC-空转),干预组(U251细胞+NLRP6-shRNA);取对数生长的U251细胞,接种到6个复孔,生长融合达到60%,分别加入NC-shRNA和NLRP6-shRNA,混合后继续培养生长至80%时,收集培养。
1.4MTT法检测U251细胞增殖 转染后将各组U251细胞,数目为5×103/ml的细胞接种到96板中,转染24、48、72 h后,加入20 g MTT液,培养4 h,加入150 μl DMSO,振荡,采用酶标仪检测 490 nm 波长处的吸光值(A),观察U251细胞增殖情况,描绘生长曲线。
1.5Transwell小室法检测U251细胞侵袭能力 采用基质胶无血清培养稀释铺于Transwell小室上室,2 h后,取各组培养24 h后的U251 细胞(数目为1×106/ml)加入含有基质胶的Transwell小室上室,下室加入完全培养基,孵育24 h后,保留Transwell小室液体,4%多聚甲醛固定30 min,1%结晶紫染色10~20 min,树胶封片,显微镜下观察穿过底膜的细胞数即为侵袭细胞数。
1.6流式细胞仪检测OVCAR-3凋亡率 将细胞数目为5×103的细胞接种到96孔板中,培养24 h后,加入少量胰蛋白酶,消化4 h后,在-20 ℃冷藏条件下用医用酒精固定,24 h后进行离心,弃去上清液,磷酸盐缓冲液(PBS)冲洗3次,每次3 min,避光染色,流式细胞仪检测U251细胞凋亡率。
1.7Western印迹检测TGF-β1/Smad蛋白水平 将对数生长U251细胞数目为5×103的细胞,低温离心0.5 h。用PIERCE试剂盒检测总蛋白浓度。十二烷基硫酸钠-聚丙烯酰胺凝胶电泳(SDS-PAGE)并转至聚偏氟乙烯(PVDF)膜后,用TGF-β1、Smad4抗体和磷酸甘油醛脱氢酶(GAPDH)抗体进行低温24 h一抗孵育,洗涤后再用二抗孵育处理1 h,冷却后计算Livin抗体的蛋白表达,用 Nuance分析软件,电化学发光(ECL)显影曝光,拍照保存。
1.8qRT-PCR检测TGF-β1/Smad mRNA 将对数生长U251细胞数目为5×103的细胞,冲洗后放于无菌试管管中,加入TGF-β1、Smad4提取RNA。将RNA逆转录为DNA,将β-ation载体为内参进行RT-PCR扩增,PCR条件:98 ℃ 6 min,98 ℃ 28 s,75 ℃ 30 s,80 ℃ 4 min,总计55个循环,引物序列为:TGF-β1正向引物:5′-GAGAGCCCTGGATACCAACATCT-G-3′,反向:5′-GTGTGTCCAGGCTCCAAATGTAG-3′;Smad4正向引物:5′-CCTGATGCTTCACTGTTCTGCAA-3′,反义:5′-CACATGCACGGTTTCCGTTATTC-3′;β-actin正向引物:5′-CGCTGCGCTGGTCGTCGACA-3′,反向:5′-GTCACGCACGATTTCCGCT-3′。
1.9统计学分析 采用SPSS22.0软件进行独立样本t检验、方差分析。
2 结 果
2.1沉默NLRP6对U251细胞增殖的影响 正常组、NC组及干预组U251细胞增殖吸光度(OD)值在24 h时差异无统计学意义(均P>0.05)。48、72 h干预组U251细胞增殖OD值明显低于NC组及干预组(均P<0.05)。见表1。
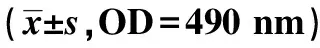
表1 各组不同时间细胞活性比较
2.2沉默NLRP6对U251细胞侵袭能力的影响 与正常组比较,NC组及干预组U251细胞侵袭数目显著降低(P<0.05);与NC组比较,干预组U251细胞侵袭数目水平显著降低(P<0.05)。见表2、图1。
图1 各组U251细胞侵袭(结晶紫染色,×200)

表2 各组U251细胞侵袭数目、细胞凋亡率、TGF-β1、Smad4 mRNA及蛋白水平比较
2.3沉默NLRP6对U251细胞凋亡率影响 与正常组比较,NC组及干预组凋亡率显著升高(均P<0.05);与NC组比较,干预组凋亡率显著升高(P<0.05)。见表2、图2。

图2 各组U251细胞凋亡
2.4Western印迹检测各组U251细胞TGF-β1/Smad蛋白水平 与正常组比较,NC组及干预组TGF-β1蛋白表达水平显著降低,Smad4蛋白表达水平显著升高(均P<0.05);与NC组比较,干预组TGF-β1蛋白表达水平显著降低,Smad4蛋白表达水平显著升高(均P<0.05)。见表2、图3。
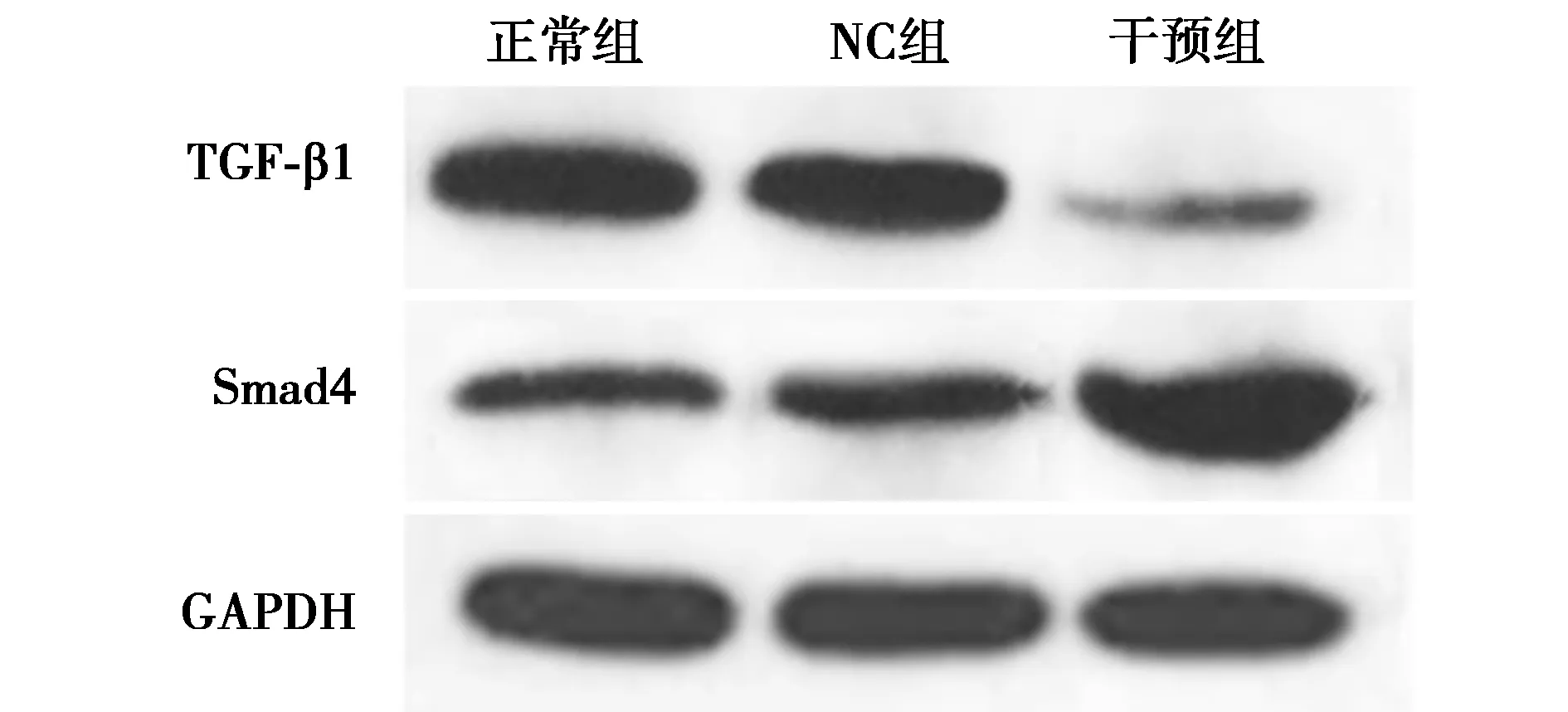
图3 Western印迹检测各组U251细胞TGF-β1/Smad4蛋白水平
2.5PCR检测各组U251细胞TGF-β1/Smad mRNA水平 与正常组比较,NC组及干预组TGF-β1 mRNA水平显著降低,Smad4 mRNA水平显著升高(均P<0.05);与NC组比较,干预组TGF-β1 mRNA水平显著降低,Smad4 mRNA水平显著升高(均P<0.05)。见表2。
3 讨 论
胶质瘤细胞具有较强的生物活性,包含强侵袭和强增殖作用。由于特殊的生物活性,导致在颅内肿瘤中有极高的发病率〔7〕。根据大数据显示,我国每十万颅内肿瘤患者有七成确诊为胶质瘤,严重危害患者神经功能及生存质量〔8〕。胶质瘤组织与旁癌组织分界不明显,可诱导正常脑组织水肿,外科不能完全切除病灶。放化疗及化学药物因旁癌组织耐受性较低及疏导血脑屏障,具有易复发和预后差的特点〔9〕。因此,了解胶质瘤细胞特性,寻找新的靶点来延缓病情尤为重要。
细胞增殖、凋亡和侵袭是胶质瘤细胞最显著的生物学特征,属于肿瘤细胞在发生发展及凋亡过程中必不可少的途径。U251细胞繁殖和侵袭能力强,是胶质瘤产生及发展的重要因素。目前,治疗胶质瘤主要方法包含免疫治疗和基因治疗〔10〕。免疫应答是机体抵抗外来病原体的首要防线,NLR是近些年研究热点,其主要发挥免疫应答作用,有多个家族成员,例如NLRP3、NLRP4等〔11〕,NLRP6作为其成员之一,收到信号刺激后,能够与凋亡相关斑点样蛋白(ASC)受体热蛋白结构域(PYD)相互作用,形成NLRP6炎症体。以往研究文献表示,NLRP6活性与细胞凋亡途径密切相关,能够活化半胱氨酸天冬氨酸蛋白酶(Caspase)-1,促进炎性标志物白细胞介素(IL)-1β和IL-18水平升高及肿瘤细胞活性,加速其增殖和侵袭〔12〕。研究表明,NLR能够调节胶质瘤细胞活性,NLRP6是一种天然的免疫信号通路,与胶质瘤患者预后及治疗存在相关性〔13〕。樊明德等〔14〕研究表明,在胶质瘤组织中NLRP3水平会随着胶质瘤恶性病变程度的升高而增加。陈良荣等〔15〕研究表示,抑制NLRP6水平有利于癌细胞生物活性降低,改善病情。但是关于NLRP6在胶质瘤中具体机制还需要进一步研究。本研究说明,敲除NLRP6能够降低癌细胞生物活性,促进细胞凋亡。
TGF-β是调节细胞生长和分化的超β家族,从细胞质到核需要介导Smad信号完成,研究表明,TGF-β水平升高往往与自身免疫、癌变相关。TGF-β1对胶质瘤细胞具有加快增殖和繁殖作用,主要是通过增加胶质瘤细胞交互作用,减少免疫抑制,增加血管生成。董程远等〔16〕研究表明,TGF-β1具有减少机体免疫监视,加快胶质瘤抗原作用,促进细胞增殖和恶性侵袭。文献表明,TGF-β1在胶质瘤研究中结果较复杂,其水平表达与胶质瘤病情严重性有不同的报道〔17〕。Smad4是恶性肿瘤抑制物,通过TGF-β家族发挥不同作用。Smad4作为抑癌基因,在多种癌组织中均有表达〔18〕。陈彩霞等〔19〕研究表明,胶质瘤组织中Smad4蛋白水平降低,在良性胶质瘤组织中升高,随着胶质瘤病变程度而表达差异。文献表示在胶质母细胞瘤和髓母细胞瘤中Smad4表达较低,在旁癌细胞中水平升高〔20〕。NLR能够调节肿瘤细胞中Smad活性,NLRP5能够减少Smad2、3水平,NLRP3能够抑制Smad4水平,根据NLR家族下游因子不同而对Smad有不同生物作用〔21〕。本研究说明,干扰NLRP6降低U251细胞活性和侵袭,可能与抑制TGF-β1表达,激活Smad4水平相关。目前,关于NLRP6对Smad作用研究机制还不明确,其具体作用机制需要进一步研究。

