肺癌病人胸腔镜根治术后疼痛发生状况及其影响因素
严 红,陈 静,吕 琳,吴晓莉
作为中国发病率和病死率最高的恶性肿瘤疾病,肺癌对人类的生命健康产生了较大威胁。目前,手术治疗仍是肺癌的首选治疗方法,包括传统开胸手术、胸腔镜手术等,其中传统开胸手术因创伤性大、痛苦强烈等原因,已不易被病人所接受[1]。胸腔镜手术是在现代微创理念和外科技术结合后所诞生的一种术式,相比于传统开胸手术,该术式的切口小,对病人机体的创伤性更小,疼痛感更轻,更利于病人术后恢复,且并发症发生风险降低[2]。但胸腔镜手术作为创伤性手术,术后疼痛依然是目前临床治疗中的常见问题,对病人术后恢复和日常生活造成严重影响[3]。因此,除重点关注肺癌病人的生存率问题外,如何有效改善病人术后生活质量非常重要。临床中虽已开展相关肺癌手术后疼痛发生的影响因素研究,已提出性别、年龄等因素均可影响肺癌病人术后疼痛[4],但这些因素均为不可控因素,针对性干预方案难以制订,且各研究结论并未达成统一共识,尚存在较大争议。鉴于此,本研究探讨肺癌病人胸腔镜手术后疼痛发生的影响因素,根据其风险因素制订针对性的康复护理方案,为有效防控提供解决方案。
1 对象与方法
1.1 研究对象
选取2020年1月—2021年12月我院接受胸腔镜手术治疗的139例肺癌病人为研究对象。本研究由我院伦理委员会审批通过[No:2020伦审第(N-028)号]。纳入标准:肺癌符合《内科学》[5]中非小细胞肺癌的诊断标准;首次诊治,经影像学检查、病理活检等确诊;恶性肿瘤国际临床病理分期(Tumor Lymph Node Metastasis,TNM)[6]Ⅰ~ⅢA期;符合胸腔镜手术指征,行胸腔镜手术治疗;预计存活时间>3个月;意识清醒,具备一定的交流能力,可配合研究。排除标准:其他胸廓内肿瘤;有放化疗治疗史、胸部手术史;有传染性疾病、败血症和凝血功能障碍;其他脏器功能不全;合并其他恶性肿瘤;合并血栓性疾病、感染性疾病和自身免疫性疾病;其他原发肿瘤发生肺转移;有长期镇痛药物服用史。剔除标准:家属要求转院或放弃治疗;术中中转开胸;临床资料缺失,影响结果准确性;失访。最终纳入139例病人,其中男84例,女55例;年龄44~69(58.04±5.44)岁;体质指数18.19~28.67(23.29±2.71)kg/m2。
1.2 调查内容及工具
通过医院电子病历管理系统,收集全部病人一般资料,包括性别、年龄、体质指数、吸烟史、饮酒史、受教育程度、病理分型、TNM分期、手术时间、切除部位、基础疾病、疼痛恐惧、术后1~3 d疼痛评分及术后并发症发生情况。疼痛恐惧采用中文版疼痛恐惧问卷-Ⅲ评估,共30条涉及疼痛情景的条目,每个条目采用1~5分计分制,总分30~150分,分值越高表示疼痛恐惧越严重。术后1~3 d疼痛评分采用视觉模拟评分法(Visual Analogue Scale,VAS)[7]评估,总分0~10分,0分为无痛,1~3分为轻度疼痛、4~6分为中度疼痛,7~10分为重度疼痛,分值越高疼痛感越强。
1.3 肺癌病人胸腔镜手术后疼痛评估及记录
分别于病人术后2周、1个月、2个月及3个月回院复查时,采用面对面询问的方式进行,依据国际疼痛学会标准定义术后疼痛:术后超出正常组织愈合时间(3个月)后仍存在疼痛;疼痛部位或性质与术前疼痛不一致;排除急慢性感染、肿瘤转移等其他因素所引起的疼痛。使用VAS评估病人术后疼痛程度,若病人在随访期间疼痛剧烈及时就诊接受治疗。问卷调查时研究者对病人采用统一用语。将病人有无发生术后疼痛分为发生组和未发生组。
1.4 质量控制
选择科室内工作时间>8年、具有较强沟通能力的护师及以上职称成员3人组建质量控制小组,要求全部组员自愿积极参与本次研究,参与前进行相关培训,培训考核合格后负责收集病人资料、数据统计、数据处理。质量控制员收集相关资料,比对资料收集的一致性。
1.5 样本量估算方法
使用Kendall粗略样本量估算方法,样本量需为自变量的5~10倍,本研究以术后疼痛为因变量,以一般资料作为自变量,共13项,以10%的量表回收无效率计算,研究所需样本量71~143例,本研究纳入139例病人。
1.6 统计学方法

2 结果
2.1 肺癌病人胸腔镜手术后疼痛发生情况
139例病人中,6例因病情突然恶化、术中中转开胸等原因剔除研究,3例拒绝接受评估,最终纳入130例病人为研究对象。130例病人中,29例发生术后疼痛,发生率为22.31%。其中,17例轻度疼痛,10例中度疼痛,2例重度疼痛。这些病人经过有效治疗后疼痛程度均减轻。
2.2 肺癌病人胸腔镜手术后疼痛发生的单因素分析
发生组年龄、疼痛恐惧和术后1~3 d疼痛评分均高于未发生组,TNM分期(ⅢA期)占比高于未发生组,经比较差异均有统计学意义(P<0.05)。见表1。
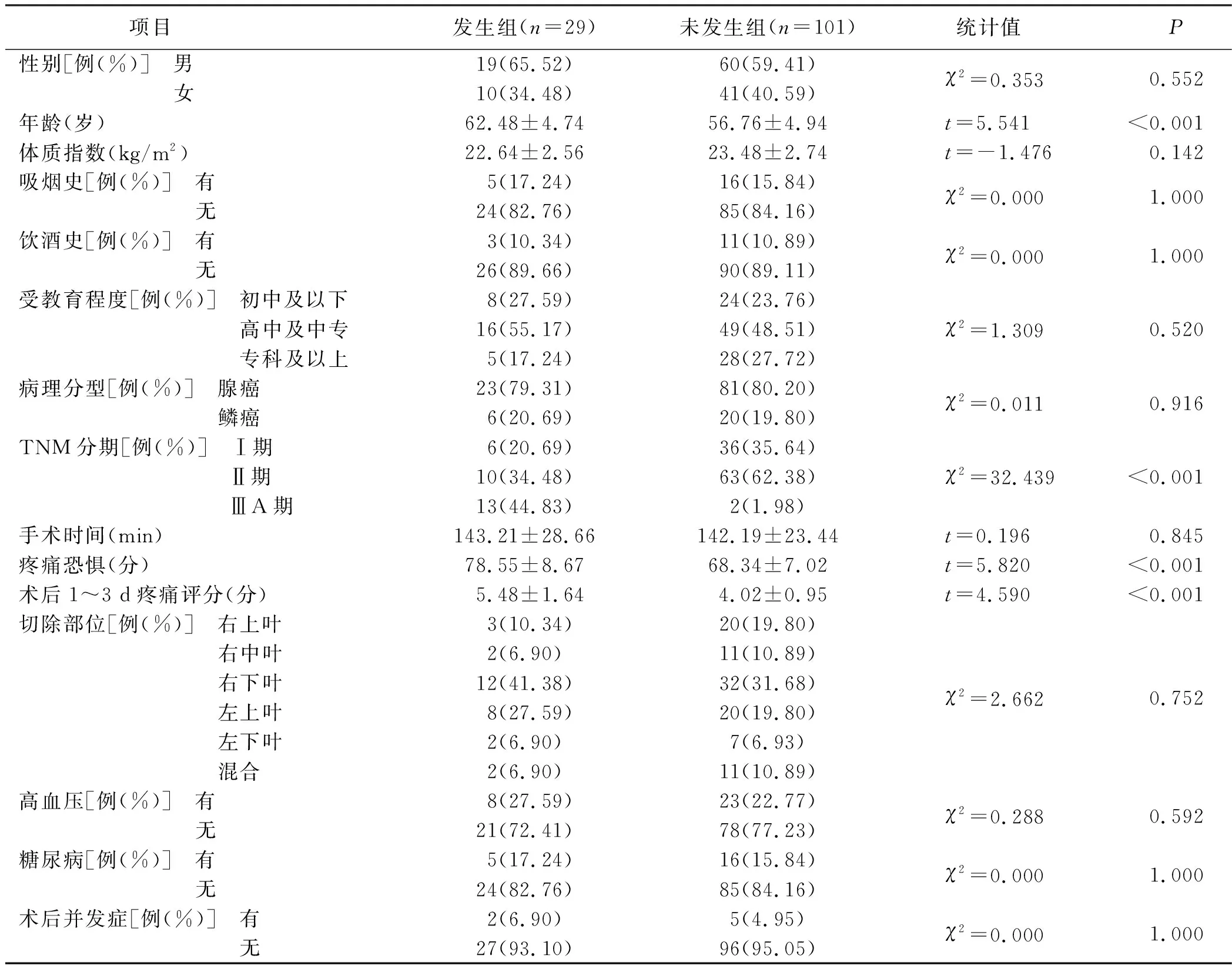
表1 肺癌病人胸腔镜手术后疼痛发生的单因素分析
2.3 肺癌病人胸腔镜手术后疼痛发生的多因素Logistic分析
以肺癌病人胸腔镜手术后发生术后疼痛为因变量,以单因素分析中有统计学意义的变量作为自变量进行多因素Logistic回归分析。自变量赋值见表2。多因素Logistic回归分析显示,年龄(OR=1.346)、TNM分期[以ⅢA期为对照(OR值为0.031,0.020)]、疼痛恐惧(OR=1.206)、术后1~3 d疼痛评分(OR=2.248)是肺癌病人胸腔镜手术后疼痛发生的相关因素(P<0.05)。见表3。

表2 自变量赋值情况
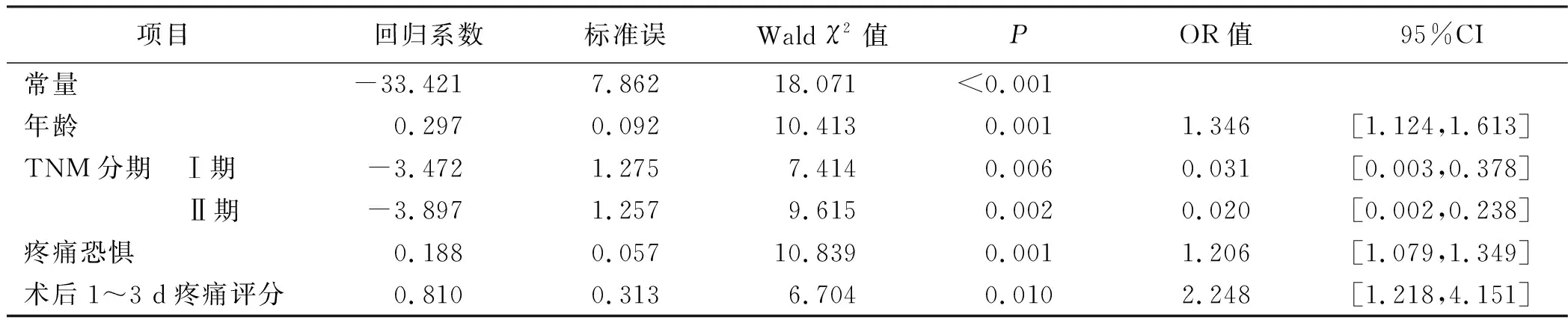
表3 肺癌病人胸腔镜手术后疼痛发生的多因素Logistic分析
3 讨论
3.1 肺癌胸腔镜手术后疼痛的发生情况
胸腔镜手术已成为胸外科手术的主流技术,具有创伤小、疼痛轻微等特点,在肺癌治疗中的应用效果显著[8]。如郑慧禹等[9]研究表明,胸腔镜手术治疗肺癌不仅具有与传统术式相近的近期疗效,且术后恢复更快,并发症更少,生活质量更佳。胸腔镜手术虽大幅度减轻了创伤和疼痛,但并不能完全消除术后疼痛,部分病人术后3个月时仍存在一定的痛感,而疼痛可促使炎症因子大量合成与分泌,刺激痛觉感受器,活化周围神经元,提高中枢神经对疼痛的敏感程度,形成恶性循环,影响术后恢复[10]。相关研究指出,胸腔镜手术病人术后3个月时的疼痛发生率约为53.7%[11]。而本研究结果显示,130例病人中有29例发生术后疼痛,发生率为22.31%,远低于上述研究结果,分析原因可能与本研究纳入的研究对象均为肺癌病人,病人类型单一有关。但仍表明肺癌病人胸腔镜手术后疼痛的发生率较高,分析影响其发生的影响因素,利于促进病人术后恢复,改善预后。本研究经Logistic回归分析显示,年龄(OR=1.346)、TNM分期[以ⅢA期为对照,(OR值为0.031,0.020)]、疼痛恐惧(OR=1.206)、术后1~3 d疼痛评分(OR=2.248)是肺癌病人胸腔镜手术后疼痛发生的相关因素,与部分研究结果略有差异,但与本研究预期结果一致,还需对原因进行深入探究分析,具体讨论如下。
3.2 肺癌胸腔镜手术后疼痛发生的相关因素
3.2.1 年龄
肺癌主要高发于中老年人,这一类群体的机体多系统功能存在不同程度的衰退,抵抗能力下降,对疼痛的耐受能力也有所下降,术后疼痛发生风险高[12]。并且,年龄大的病人认知功能低下,易过度担心手术效果和术后恢复等情况,心理负担较重,存在焦虑、恐惧等不良情绪,可使疼痛耐受能力下降,进一步提高术后疼痛发生率[13]。但对于这一影响因素,也有相关研究提出反对意见,如王润珠等[14]研究认为,年龄越小的病人越容易出现术后疼痛,分析原因是,年龄小的病人神经敏感性越高,且年龄大的病人神经细胞数量减少,中枢神经递质的数量减少、活性下降,疼痛传导信号下降,因而年龄小的病人术后疼痛发生风险越高。因此,虽本研究得到了年龄越大的肺癌病人胸腔镜手术后疼痛的发生风险越高,但这一影响因素还需未来进一步开展相关研究进行分析、明确,以更好地制定相关护理标准。
3.2.2 TNM分期
TNM分期越高的病人肿瘤直径越大,手术越复杂,手术时间越长,肋间神经可能会缺血、牵拉受损,导致损伤区域及背根神经节异常自发放电,诱导脊髓敏化,从而引起神经病理性疼痛的发生[15]。
3.2.3 疼痛恐惧
研究指出,不愉快的疼痛体验会促使个体对疼痛的负性认知扭曲,最终演变为疼痛恐惧[16]。而存在疼痛恐惧者具有更高的疼痛敏感性,且更容易夸大疼痛程度,使病人不愿意配合术后康复,影响病人术后的康复锻炼效果,大幅增加肺癌病人胸腔镜手术后疼痛发生风险[17]。
3.2.4 术后1~3 d疼痛评分
术后1~3 d疼痛评分可能提示肺癌病人胸腔镜手术后发生急性疼痛,而持续性的急性疼痛可能会引起神经中枢的改变,影响疼痛基质的活性和神经可塑性,促使急性疼痛转化为慢性疼痛[18-19]。这一研究结论与Wylde等[20]研究结果基本一致,表明术后急性期疼痛是术后慢性疼痛的影响因素。
3.2.5 性别
有研究指出,性别也可能是胸腔镜术后疼痛发生的影响因素,女性术后更容易出现疼痛,且与手术医生、切口等因素无关[21]。但这一结果并未在本研究得到证实,分析原因可能与本研究纳入病人样本量较少、同类型病人所报告的疼痛程度差异较小等有关。
为了更好地防治肺癌病人胸腔镜术后疼痛的发生,特针对上述影响因素提出几点建议:1)加强医务人员的培训,了解术后急性疼痛与慢性疼痛之间的关系,制订针对性的规范疼痛管理方案,改善病人治疗体验,加强心理疏导,减轻疼痛恐惧,降低肺癌病人胸腔镜术后疼痛发生率。2)对年龄较大和TNM分期较高的肺癌病人,术前可联合多科室共同制订病人手术和后续疼痛管理方案,实现更加精准的手术和个性化精准疼痛管理。3)病人术后积极给予镇痛药物、转移注意力等方法,从而减轻术后急性疼痛程度。
综上所述,年龄、TNM分期、疼痛恐惧和术后1~3 d疼痛评分均为肺癌病人胸腔镜手术后疼痛发生的影响因素,可指导后续肺癌胸腔镜手术病人术后康复护理方案的制订与优化,针对影响因素制订精准的康复护理方案,减少术后疼痛的发生风险。本研究仍存在一定的不足,虽本研究得到了部分可影响肺癌病人胸腔镜手术后疼痛发生的相关因素,但其他研究结论并未达成统一共识,且也可能有部分重要因素并未纳入研究,未来仍需扩大样本数量、采用多中心的研究方法深入探讨。

