腰硬联合麻醉与双腔喉罩通气全麻对腹腔镜下全子宫切除术患者术后恢复和疼痛程度的影响
杜苏华,李维维
徐州市妇幼保健院麻醉科,江苏徐州 221000
现如今,随着腹腔镜技术飞速发展,腹腔镜下全子宫切除术广泛应用在临床上,具有微创、术中出血量少、术后不良反应少等特点,患者及家属易接纳[1]。腹腔镜手术首先建立气腹,会使患者产生应激反应。往期临床在腹腔镜下全子宫切除术采取全麻,随着医学技术的不断探索发展,麻醉方式逐渐多样化。双腔喉罩通气全麻是一种新型通气道,不与声带、气管等有直接接触,因此对患者机体造成损伤偏小,置入时,不会造成生理功能紊乱,影响生命体征异常改变。但是气腹的建立导致肺顺应下降,增加呼吸道压力[2]。腰硬联合麻醉可快速实现麻醉平面控制,且镇痛效果较好[3]。本研究选取2021年3月—2022年11月徐州市妇幼保健院收治的行腹腔镜子宫全切术的患者68例,探讨腰硬联合麻醉与双腔喉罩通气全麻对腹腔镜下全子宫切除术患者术后恢复和疼痛程度的影响。现报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的行腹腔镜子宫全切术的患者68例,采用随机数表法分为两组,各34例。对照组年龄40~60岁,平均(50.03±4.19)岁;体质量45~64 kg,平均(54.03±3.29)kg;产次1~2次,平均(1.48±0.33)次。观察组年龄38~60岁,平均(49.82±4.24)岁;体质量44~64 kg,平均(54.23±3.19)kg;产次1~3次,平均(1.52±0.36)次。两组基线资料比较,差异无统计学意义(P>0.05),具有可比性。研究经医院医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:具备手术指征,麻醉可耐受;穿刺部位完好无损;解剖关系正常;手术时间<2 h;患者及家属知情同意。
排除标准:合并严重脏器疾病;合并盆腔疾病者;存在认知、行为及语言等功能异常者;既往存在腹腔镜手术史者;存在麻醉禁忌证者;无高血压、心脏病病史、过度肥胖者。
1.3 方法
两组患者均术前做好心理疏导,麻醉方式常规宣教工作,禁食禁水8 h,进入手术室,开通静脉通道,静脉滴注复方氯化钠(国药准字H20183139,规格:500 mL)500 mL,连接心电图,密切监测患者机体各项指标。
对照组:双腔喉罩通气全麻。首先行麻醉诱导,舒芬太尼(国药准字H20054171,规格:1 mL∶50 µg)2 µg/kg,丙泊酚(国药准字H20040079,规格:10 mL∶0.1 g)2 µg/kg,苯磺酸阿曲库铵(国药准字H20183042,规格:10 mg)0.1 mg/kg,咪达唑仑注射液(国药准字H10980025,规格:2 mL∶10 mg)0.1 mg/kg,静脉注射。祛痰后,首先向气囊注入20~30 mL空气,待喉罩位置确定后,连接麻醉机实施机械通气。术中,静脉泵注4~6 mg/(kg·h)丙泊酚,瑞芬太尼(国药准字H20143315,规格:2 mg)0.1~0.2 µg/(kg·min),手术结束后行肌松拮抗,待患者恢复自主呼吸和吞咽反射,血氧饱和度95%以上时,拔除喉罩。
观察组给予腰硬联合麻醉,首先让患者摆放左侧卧位,在腰椎L2~3间作硬膜外联合穿刺,回抽可见回抽及脑脊液,注射12~15 mg的布比卡因(国药准字 H34020931,规格:5 mL∶37.5 mg)于蛛网膜下腔,退针后,由硬膜外腔向头部方向置管4 cm,调整仰卧位,麻醉平面控制在第6胸神经前支分布肋弓下。依据麻醉深度追加浓度为0.5%罗哌卡因(国药准字H20163208,规格:10 mL∶75 mg),5~6 mL/h。
1.4 观察指标
两组不同时间点(麻醉前、麻醉后5 min、手术开始后15 min、手术结束即刻)的血流动力学指标(心率、平均动脉压)水平比较。
两组术后苏醒、肛门排气及下床活动时间比较。
两组术后1、2、4 h的疼痛程度。选择视觉模拟评分法(Visual Analog Scale, VAS)评估:医护人员将一个长度为10 cm的直尺,均等分为10份,0:无任何感觉;10:疼痛感强烈,患者依据真实感觉选择,选择数字越大说明疼痛感越严重。
两组不良反应发生率(恶心、腹胀、咽喉不适、呕吐)比较。
1.5 统计方法
采用SPSS 25.0统计学软件处理数据,符合正态分布的计量资料以()表示,行t检验,计数资料以[n(%)]表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者不同时间点的血流动力学指标水平比较
两组麻醉前心率、平均动脉压比较,差异无统计学意义(P>0.05);观察组麻醉后5 min、手术开始后15 min、手术结束即刻的心率、平均动脉压均低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者不同时间点的血流动力学指标水平比较()

表1 两组患者不同时间点的血流动力学指标水平比较()
组别观察组(n=34)对照组(n=34)t值P值心率(次/min)麻醉前75.35±6.57 75.74±6.86 0.239 0.812麻醉后5 min 82.14±7.59 88.67±12.85 2.551 0.013手术结束即刻81.34±6.38 86.50±6.41 3.327 0.001手术开始后15 min 82.48±5.53 87.14±5.69 3.425 0.001
续表1

表1 两组患者不同时间点的血流动力学指标水平比较()
组别观察组(n=34)对照组(n=34)t值P值平均动脉压(mmHg)麻醉前86.06±4.36 86.43±4.61 0.340 0.735麻醉后5 min 87.35±4.56 93.98±4.74 5.878<0.001手术开始后15 min 86.33±4.38 92.58±4.53 5.784<0.001手术结束即刻85.92±4.74 90.35±4.85 3.809<0.001
2.2 两组患者术后恢复情况比较
观察组苏醒时间(6.23±2.49)min、肛门排气时间(9.11±2.25)h、下床活动时间(20.13±3.23)h均短于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者术后恢复情况比较()

表2 两组患者术后恢复情况比较()
组别观察组(n=34)对照组(n=34)t值P值苏醒时间(min)6.23±2.49 14.50±3.63 10.955<0.001肛门排气时间(h)9.11±2.25 11.54±2.81 3.936<0.001下床活动时间(h)20.13±3.23 23.15±3.45 3.746<0.001
2.3 两组患者术后1、2、4 h疼痛评分比较
观察组术后1、2、4 h的VAS评分均低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者术后疼痛程度比较[(),分]

表3 两组患者术后疼痛程度比较[(),分]
组别观察组(n=34)对照组(n=34)t值P值术后1 h 1.23±0.29 2.39±0.42 13.252<0.001术后2 h 1.52±0.35 2.78±0.51 11.878<0.001术后4 h 1.24±0.32 2.28±0.45 10.982<0.001
2.4 两组患者不良反应发生率比较
观察组总不良反应发生率为5.88%(2/34),低于对照组的32.35%(11/34),差异有统计学意义(P<0.05),见表4。
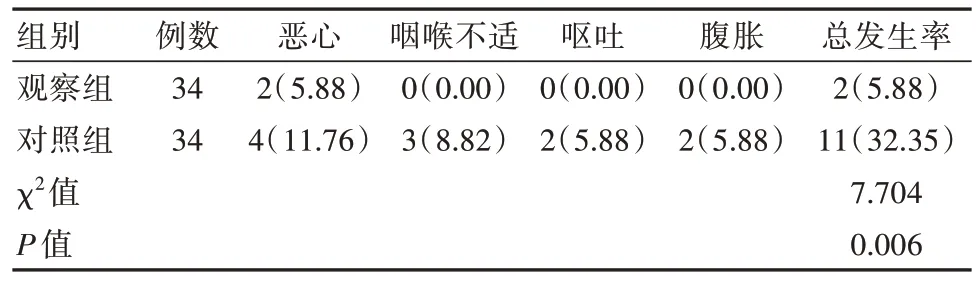
表4 两组患者不良反应发生率比较[n(%)]
3 讨论
腹腔镜子宫全切术术中需建立气腹,对患者呼吸系统影响较大,术后易出现不良反应[4]。对此,选择合适的麻醉方式缓解患者机体应激反应,保障手术质量是尤为关键的。
双腔喉罩通气全麻属于声门外操作,麻醉效果较好,但是容易对血流动力学造成影响[5]。腰硬联合麻醉是结合了腰麻及硬膜麻醉的一种麻醉技术,具有腰麻麻醉速度快,肌肉松弛效果好等特点[6-7]。有研究表示,腹腔镜下全子宫切除术属于侵入性手术,容易引起交感-肾上腺髓质神经系统发生高度兴奋,造成心率以及平均动脉压大幅波动[8]。本研究显示,观察组麻醉后5 min、手术开始后15 min、手术结束即刻的心率以及平均动脉压均低于对照组(P<0.05)。由此可知,临床对腹腔镜下全子宫切除术患者选择腰硬联合麻醉可有效稳定患者手术过程中的心率以及平均动脉压水平。分析原因:喉罩通气全麻在大脑皮层边缘系统和下丘脑对大脑皮层的投射系统麻醉效果较好,而在本研究术式中对腹部的伤害刺激向交感神经低级中枢的传导阻滞相对较弱,术中易导致大量儿茶酚胺释放,影响血流动力学指标[9]。在本研究术式中,腰硬联合麻醉可阻断腹部疼痛向腹段交感神经中枢的传导,降低疼痛刺激及肾上腺素的分泌,应激反应和下丘脑-垂体-肾上腺髓质轴兴奋性减弱,因此血流动力学指标相对稳定[10]。
患者围术期因产生应激反应,其血液表现为高凝状态,会导致纤溶系统亢进,损伤凝血系统,可在一定程度上引起血栓,而腹腔镜全子宫切术选择头低脚高的体位,影响呼吸,对手术顺利进展造成影响,延长苏醒时间[11]。本研究中,观察组苏醒时间(6.23±2.49)min、肛门排气时间(9.11±2.25)h、下床活动时间(20.13±3.23)h均短于对照组(P<0.05),这一研究可知,临床对腹腔镜下全子宫切除术患者选择腰硬联合麻醉利于改善患者术后恢复情况,促进患者尽早恢复各项体征。相关研究显示,腰硬联合麻醉可减少麻醉剂量,降低对机体造成的不利影响,有利于麻醉术后各项指标均得到有效改善[12]。
研究显示,罗哌卡因的特点有:①运动分离及感觉阻滞效果较好,以最低剂量达到麻醉效果,同时缓解患者疼痛感,提高舒适度;②不良反应偏小,因此引发的不良反应较低,不会出现严重性的心脏毒性;③持续的镇痛时间长[13]。本研究观察组术后1、2、4 h的VAS评分均低于对照组(P<0.05),这一研究可知,临床对腹腔镜下全子宫切除术患者选择腰硬联合麻醉利于缓解患者疼痛感。分析原因为,术中选择罗哌卡因麻醉,该药物属于一种新型长效麻醉药物,具有长效性,镇痛效果良好,其中有一结构名为单一左旋式异构,与右旋式结构相对比,其不良反应偏小,相对安全,其药效可以维持很长一段时间[14]。本研究显示,观察组总不良反应发生率为5.88%(2/34),低于对照组的32.35%(11/34)(P<0.05),这一研究可知,临床对腹腔镜下全子宫切除术患者选择腰硬联合麻醉可减少患者不良反应发生率。分析原因为,该方案麻醉下的神经阻滞起效较快、镇痛明显,且更易掌控,可在一定程度上减少全麻药量,缓解不良反应,有利于患者的术后恢复[15]。在邹桂凤等[16]研究中,观察组不良反应发生率为5.71%低于对照组(25.71%)(P<0.05),与本研究结果一致。因此,选择股腰硬联合麻醉有助于降低不良反应发生率,通过精准定位,将麻醉药物向特定目标扩散,避免对其他正常组织造成损伤,该麻醉方式的安全性显著高于喉罩通气全麻。
综上所述,腹腔镜下全子宫切除术患者中,应用腰硬联合麻醉可有效稳定患者手术过程中的血流动力学指标水平,促进术后恢复,降低术后疼痛评分与不良反应的发生。

