静脉-动脉体外膜氧合置入7 F血管鞘行下肢远端灌注治疗下肢缺血的效果及其预后的影响因素△
王小雨,罗小波,黄 勇,夏玉萍
1 自贡市第四人民医院重症医学科,四川 自贡 643000
2 自贡市第四人民医院介入医学科,四川 自贡 643000
3 自贡市第四人民医院烧伤整形科,四川 自贡 643000
目前,体外膜氧合(extracorporeal membrane oxygenation,ECMO)是主要的体外生命支持设备之一,静脉-动脉(veno-arterial,V-A)ECMO配置是在肺功能保留或未保留的情况下提供心脏支持的模式[1-2]。临床上常规支持难以治愈的急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)、院内心搏骤停、难治性心源性休克患者,推荐使用ECMO。通过远端灌注管(distal perfusion cannula,DPC)持续有创测压技术在ECMO中的临床应用,及时观察远端灌注压力情况,可避免下肢缺血坏死、截肢等不良事件的发生[3-5]。通过置入VA-ECMO装置,实现体外血氧合和血液灌注,在一定程度上改善患者的病情。置入7 F血管鞘是一个比较新颖的方法,可有效实现下肢远端灌注,达到保护下肢组织的作用。本研究旨在探讨可能引起严重下肢缺血的危险因素,从而为临床上预防ECMO治疗后患者发生严重下肢缺血提供参考,现报道如下。
1 资料与方法
1.1 一般资料
收集2019年6月至2021年6月于自贡市第四人民医院经V-A 插管建立ECMO患者的临床资料。纳入指标:氧合指数<100,持续时间>4 h;pH值<7.2,持续时间>3 h;年龄<65岁。排除标准:经腋动脉及胸中心大血管插管建立ECMO;静脉-静脉(vein-venous,V-V)ECMO。根据纳入与排除标准,最终共纳入20例患者。
1.2 方法
所有患者均行V-A ECMO 置入7 F 血管鞘下肢远端灌注治疗。术前,在患者床上使用快速超声评估双侧股动脉和静脉的位置,并选择穿刺部位,于患者床边全身麻醉和插管下对双侧腹股沟、会阴部位进行严格消毒,整个床面铺无菌手术单,单人先后经皮穿刺单侧或同侧股动脉和股静脉,或双人同时经皮穿刺不同侧股动脉和股静脉。患者成功穿刺入选定动脉后,首先置入单腔中心静脉导管并用肝素盐水封管备用,再反向经皮穿刺同侧股浅动脉,置入7 F 血管鞘,患者使用经皮穿刺Seldinger 技术置入股动脉插管,若无法直接经皮穿刺或穿刺后置管不成功,均改为股动脉切开并于直视下使用Seldinger 技术置管;患者预防性安置股浅动脉远端插管,在ECMO 动脉插管远端股浅动脉上采用直视下Seldinger 技术置入7 F 双腔中心静脉导管,连接ECMO 环路动脉侧分支改善下肢灌注,建立远端灌注管DPC。在撤除ECMO 时需行股动脉切开术,于直视下拔除插管并行股动脉修补缝合。
1.3 数据收集及判定标准
收集患者年龄、体重指数(body mass index,BMI)、性别、病因等临床资料,治疗前后的肌酸激酶(creatine kinase,CK)、肌 红 蛋 白(myohemoglobin,MYO)、脑 利钠肽(brain natriuretic peptide,BNP)、心房尿钠肽(atrial natriuretic peptide,ANP)、血流量和血流速度。随访6个月,分析患者预后情况。采用流固耦合方法监测V-A ECMO患者主动脉血流分布的血流量和血流速度,采用双抗体夹心酶联免疫吸附法(avidinbiotincomplex enzyme linked immunosorbent assay,ABC-ELISA)检测CK、MYO、BNP、ANP水平。缺血以患者出血情况作为判断标准,分为外出血和皮下出血,以术区覆盖的两层无菌纱布有血液渗出及较大的出血量视为外出血,而底层纱布沾染的血渍视为正常的伤口血性渗出,不计为外出血;以局部皮下淤血、肿胀或局部肿胀经超声判断为血肿时均视为皮下出血。
1.4 统计学方法
应用SPSS 25.0软件对数据进行统计分析,符合正态分布且方差齐性的计量资料以(±s)表示,组间比较采用两独立样本t检验;计数资料以n(%)表示,组间比较采用χ2检验。采用Logistic回归模型进行影响因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 下肢缺血患者治疗效果影响因素的单因素分析
两组患者年龄、BMI、性别、病因比较,差异均无统计学意义(P>0.05)。治疗前,两组患者血流量、血流速度比较,差异均无统计学意义(P>0.05);治疗6 h,未缓解组患者血流量、血流速度均高于本组治疗前及缓解组患者,差异均有统计学意义(P<0.05)。治疗前,两组患者BNP、ANP、MYO、CK水平比较,差异均无统计学意义(P>0.05);治疗6 h,两组患者BNP水平均高于本组治疗前,MYO、CK水平均低于本组治疗前,未缓解组患者MYO、CK水平均高于缓解组患者,差异均有统计学意义(P<0.05)。(表1)
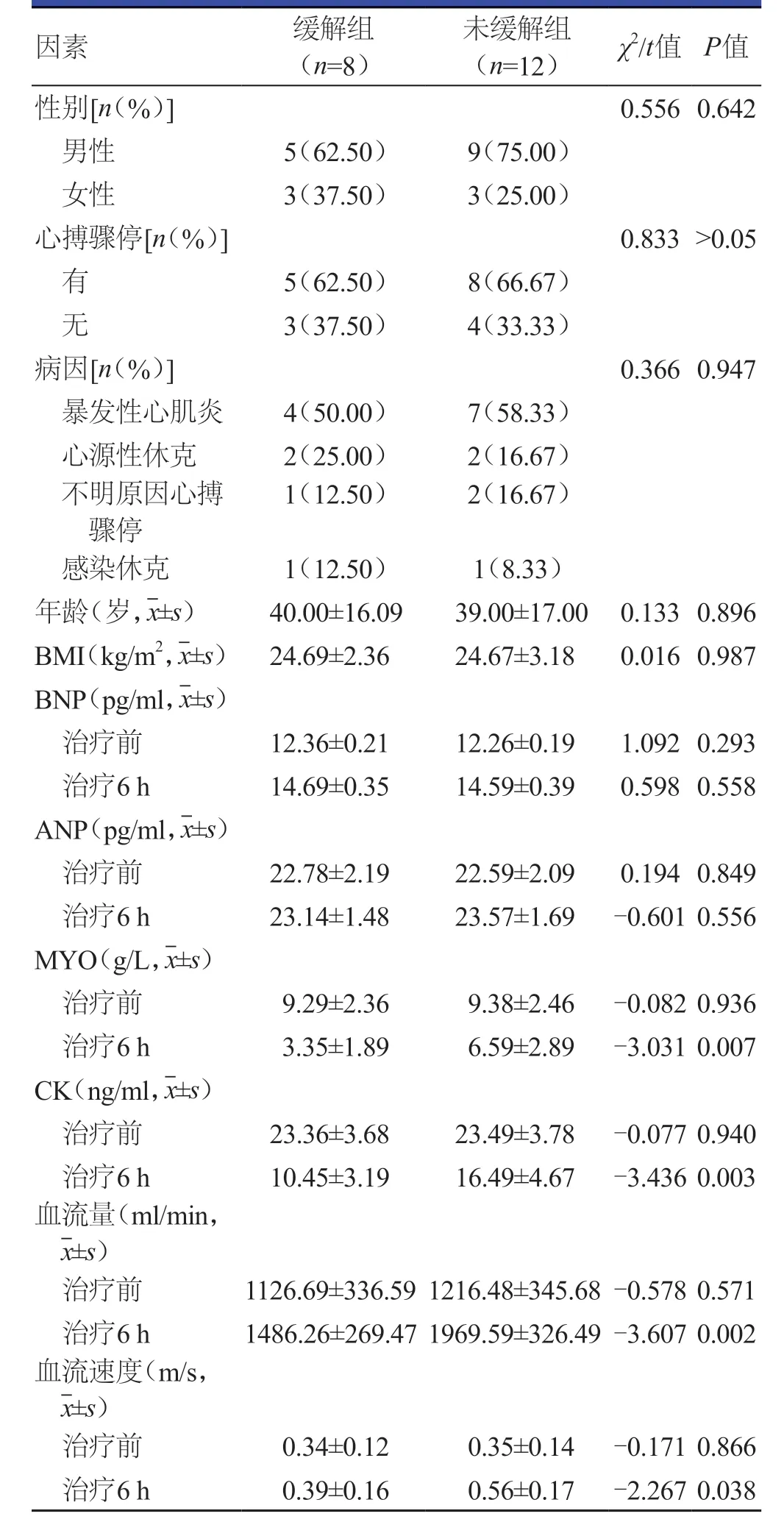
表1 下肢缺血患者治疗效果影响因素的单因素分析
2.2 下肢缺血患者治疗效果影响因素的多因素分析
将单因素分析中差异有统计学意义的治疗6 h的MYO、CK、血流量、血流速度作为自变量,下肢缺血发生情况作为因变量(未发生=0,发生=1),纳入Logistic回归模型进行多因素分析,结果显示,各因素均不是影响患者发生下肢缺血的影响因素(P>0.05)。(表2)

表2 下肢缺血患者治疗效果影响因素的多因素分析
2.3 缓解组与未缓解组并发症发生情况的比较
缓解组患者发生1例凝血,未缓解组8例患者发生并发症,分别是氧合膜失效1例、ECMO回路破裂1例、凝块3例、急性肾损伤2例、颅内出血1例,两组患者并发症总发生率比较,差异有统计学意义(χ2=5.690,P=0.017)。
2.4 下肢缺血患者预后情况影响因素的单因素分析
随访6个月后,缓解组患者生存6例,死亡2例;未缓解组患者生存7例,死亡5例。生存组与死亡组患者的性别、治疗6 h BNP、治疗前及治疗6 h MYO、BMI比较,差异均有统计学意义(P<0.05)。(表3)
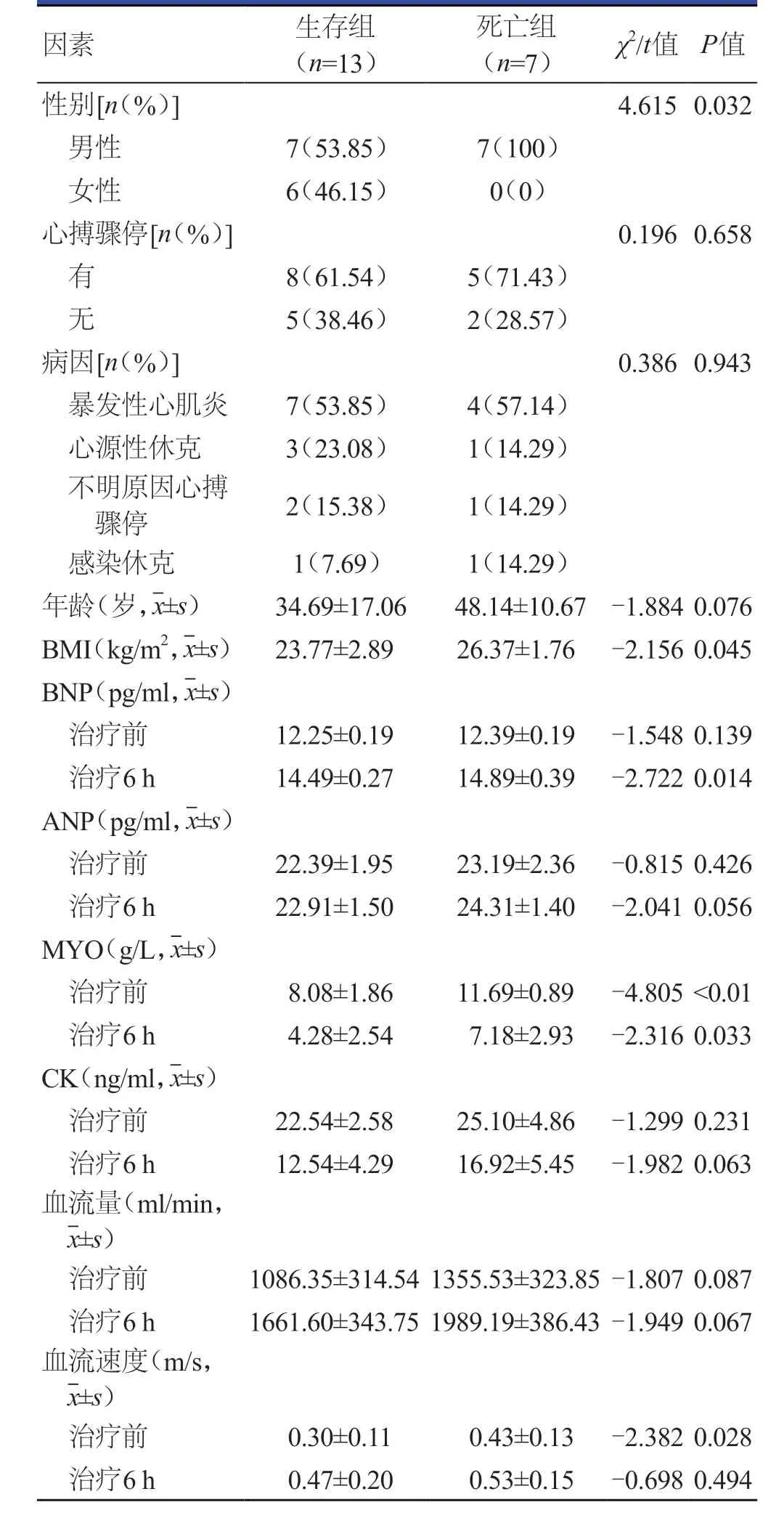
表3 下肢缺血患者预后情况影响因素的单因素分析
2.5 下肢缺血患者预后情况影响因素的多因素分析
将单因素分析中差异有统计学意义的性别、BMI、治疗6 h BNP、治疗前及治疗6 h MYO作为自变量,预后情况作为因变量(死亡=0,生存=1)纳入Logistic回归模型进行多因素分析,结果显示,治疗6 h的BNP是影响患者预后情况的影响因素(P<0.05)。(表4)
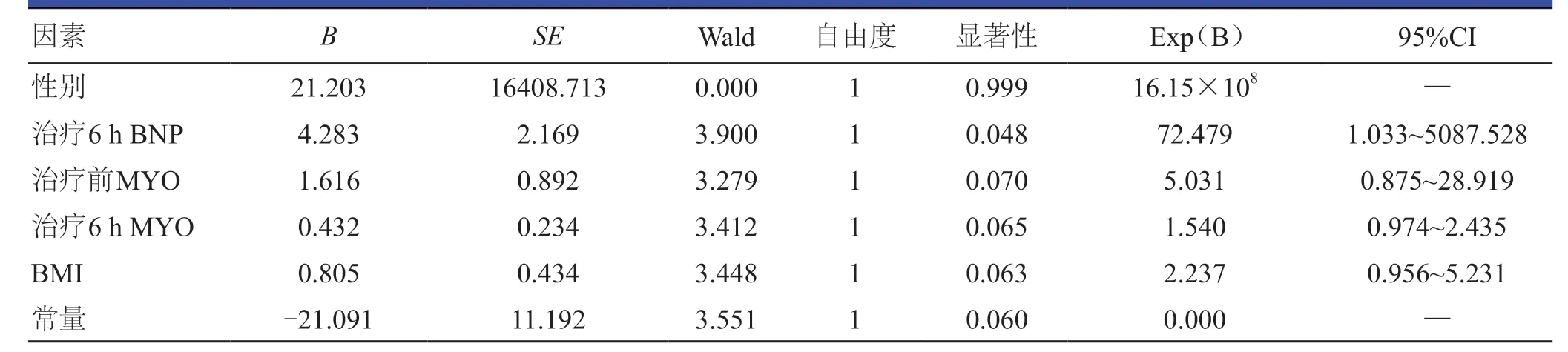
表4 下肢缺血患者不同预后影响因素的多因素分析
2.6 生存组与死亡组并发生症发生情况的比较
生存组患者并发症发生率为38.46%(5/13),与死亡组患者的57.14%(4/7)比较,差异无统计学意义(P>0.05)。
3 讨论
VA-ECMO 作为一种治疗重症呼吸衰竭和心功能不全的有效方法,已经在临床实践中得到广泛应用。然而,在VA-ECMO 治疗过程中,由于血液流向的改变等因素,可能会导致下肢缺血,从而引发一系列并发症,如下肢神经肌肉损伤、组织坏死等。因此,为了减少这些并发症的发生,对VA-ECMO 置入7 F 血管鞘行下肢远端灌注对下肢缺血及其预后的影响因素进行深入研究具有重要的临床价值[7-8]。因此,分析经股动脉插管建立ECMO 置入7 F 血管鞘行下肢远端灌注的治疗效果及预后影响因素具有重要临床价值。
本研究结果显示,患者在VA-ECMO 置入7 F 血管鞘行下肢远端灌注治疗6 h,未缓解组患者血流量、血流速度均高于本组治疗前及缓解组患者;但治疗前后缓解组患者血流速度比较,差异无统计学意义。治疗前,未缓解组与缓解组患者BNP、ANP、MYO、CK水平比较,差异均无统计学意义。治疗6 h,两组患者BNP均高于本组治疗前,MYO、CK 均低于本组治疗前,未缓解组患者MYO、CK水平均高于缓解组患者,差异均有统计学意义。由此可以看出,VA-ECMO 置入7 F 血管鞘行下肢远端灌注可及时地改善心肌功能。BNP、ANP是心房分泌的具有生理作用的肽类激素,而BNP主要在心室表达,两者均具有的排钠利尿、扩张血管、拮抗肾素、血管紧张素的作用,是抵御容量负荷过重及血压过高的主要血液成分[9-10]。MYO是心肌收缩的调节蛋白,在心肌细胞膜结构完整时可阻止MYO渗出进入血液循环[11-12]。CK存在于细胞质和线粒体中,可催化体内ATP 与肌酸之间高能磷酸键转换生成磷酸肌酸和ADP的可逆反应,为肌肉收缩和运输系统提供能量来源。心肌中CK 含量越高,代表疾病程度越严重。而患者在VA-ECMO 置入7 F 血管鞘行下肢远端灌注治疗后CK 含量显著降低,也说明VA-ECMO 置入7 F 血管鞘行下肢远端灌注治疗可有效改善患者的心功能。血液循环是由心血管系统、血液和血管组成的一个相互制约、相互作用的系统,受多种因素影响,如血容量、心脏泵功能、管腔阻力等。因此,患者心功能的改善也在一定程度上有利于改善患者的血液循环,缓解患者下肢缺血症状。
从患者并发症发生情况看,患者并发症主要有氧合膜失效、体外膜氧合回路破裂、凝块、急性肾损伤、颅内出血,其中,凝块形成是氧合膜失效的主要原因可通过每天测量D-二聚体水平监测凝块的形成和降解,并预测氧合膜故障的发展[13-14]。回路血栓形成风险的主要因素是抗凝不足、存在弥散性血管内凝血、肝素诱导的血小板减少和抗凝血酶Ⅲ缺乏[15]。一旦出现ECMO回路断开或破裂会形成正压,导致患者快速失血,因此,ECMO患者管理的主要问题就是如何平衡止血和血栓形成。另外,ECMO期间发生全身炎症反应、血管内容量减少、动脉低血压、组织低灌注和溶血,均可能导致急性肾损伤(acute kidney injury,AKI)的发生,AKI与病死率、成本增加有关。由于颅内出血控制和维持ECMO 所需的抗凝调整之间的管理很复杂,因此,颅内出血是ECMO患者较为危险的并发症,临床上要做好该类患者并发症的防控。
本研究单因素分析结果显示,影响患者预后的可疑影响因素主要包括性别、BMI、治疗6 h BNP水平、治疗前及治疗6 h MYO 水平、治疗前的血流速度,表明患者性别、BMI、治疗前的MYO水平及血流速度均会对患者的预后产生的一定的影响。首先,性别在患者预后方面起着重要作用,男性和女性在生理和代谢方面存在差异,这可能影响患者下肢缺血的发生率和恢复时间。低BMI 可能会导致下肢缺血的严重程度加剧和恢复时间延长,而高BMI可能与糖尿病等代谢异常有关,也会影响患者的恢复时间。BNP 可以在一定程度上反映患者的心功能状况,并指导下肢缺血的治疗计划,BNP 水平越高,预后风险也就越高。MYO可以反映患者的下肢血管损伤程度,随着血管损伤的加重,预后的风险也相应增加。另外,血流速度也是影响患者预后的因素之一,血管的流动速度与血管的通透性、内皮细胞功能等因素有关,血流速度在一定程度上可以反映下肢血管供血和氧合状态,如果血管阻塞或血管壁增厚,血流速度会减慢,导致组织缺血和损伤。因此,在治疗下肢缺血时须考虑到血流速度的影响,并针对性地制定相应的治疗计划。本研究样本量较小,属于单中心研究,可能存在结果偏差、统计学方法不当等,还需加大样本量进行多中心研究。
综上所述,V-A ECMO 置入7 F 血管鞘行下肢远端灌注发生下肢缺血受多种因素的影响,需综合干预,治疗6 h后的BNP 对患者预后影响较大,可作为V-A ECMO 置入7 F 血管鞘行下肢远端灌注患者预后预测的重要指标。

