重症监护病房重症肺炎病人贫血的发生发展及对预后的影响
唐燕 冯萍 王仕芳
重症肺炎是ICU常见的危急重症,由于肺部感染进一步加重、炎性反应扩散,引起全身感染,常导致器官衰竭、循环障碍等,甚至诱发脓毒性休克等重症脓毒症,死亡率可达50%[1]。医院获得性贫血(hospital-acquired anemia,HAA)是指病人在入院时未有贫血,而在住院期间新发生的贫血[2]。研究表明,HAA是ICU病人不良结局的独立风险因素,尤其是对于呼吸功能障碍和合并慢性疾病的老年病人[3-5],但这一高危因素常常没有受到足够的关注、评估与管理[6-7]。本研究对ICU诊断为重症肺炎的危重症病人在ICU住院期间贫血的发生、发展及相关结局进行回顾性分析,以探讨HAA对重症肺炎病人的不良影响,为临床工作提供参考。
1 资料及方法
1.1 研究对象 选择2020年3月1日至2022年3月31日期间于我院ICU治疗的重症肺炎病人。纳入标准:(1)符合中国急诊重症肺炎临床实践专家共识[8]诊断标准,确诊为重症肺炎的病人;(2)年龄≥60岁;(3)签署知情同意书。排除标准:(1)ICU住院时间<72 h以及临床资料不完整的病人;(2)原发病含风湿免疫疾病或血液系统疾病者;(3)外科手术后病人。
1.2 伦理学 本研究符合医学伦理学标准,并经医院伦理委员会批准。研究遵循以下原则:自愿原则:所有检查、操作、治疗均获得病人家属的知情同意;保密原则:对研究过程中的所有私人信息保密,不泄露于研究组以外人员;不伤害原则:本研究在一般资料收集过程中,不涉及对研究对象身心有伤害的方法。
1.3 资料收集 通过医疗电子信息系统回顾病人医疗病程记录、护理记录、实验室检查报告、影像学检查报告等,收集病人性别、年龄、基础疾病、入ICU时序贯器官衰竭评分(SOFA)和APACHEⅡ等基线信息。选择ICU住院期间第1、3、5、7、14天和最后一天的晨血常规全血细胞计数检查中的Hb值,以梯形面积法计算Hb-住院天数AUC,再除以ICU住院天数,表示ICU期间Hb平均水平(AUC/Days)。记录治疗期间出血及输血事件的发生情况,以及病人ICU住院时间、ICU内是否存活等信息。
2 结果
2.1 研究对象基本情况 2020年3月1日至2022年3月31日期间共69例重症肺炎病人进入ICU治疗,排除ICU治疗时间不足72 h者9例,资料信息不全者6例,年龄<60岁者5例,剩余43例病人纳入研究。43例病人年龄60~90岁,平均(70.93±7.53)岁;男26例,女17例;生存21例,死亡22例。
2.2 不同预后病人临床资料比较 与生存组相比,死亡组病人年龄更大,入ICU时SOFA和APACHEⅡ评分更高。2组病人入ICU时Hb水平差异无统计学意义,但在病程中,死亡组Hb平均水平低于生存组,且红细胞输入的量更大(P<0.05或P<0.01)。见表1。

表1 不同预后病人临床资料比较
2.3 不同预后病人ICU住院期间Hb水平比较 ICU住院期间,2组病人Hb水平均下降明显,平均可达24.70 g/L。尽管2组病人在年龄基线上存在差异,但本组数据中年龄与贫血的发生无明显关系,因此,继续比较2组病人在不同时间的贫血情况,结果显示,住院第7天开始2组Hb差异有统计学意义(P<0.05)。见表2。
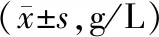
表2 不同预后病人ICU住院期间Hb水平比较
2.4 危重病人死亡的风险因素分析 将单因素分析有差异的因素纳入病人预后风险回归分析,同时考虑老年病人慢性病与合并症对其预后的影响,仍将有无基础疾病纳入多因素分析,结果显示,年龄、合并基础疾病、住院期间Hb平均水平与重症肺炎病人的死亡风险相关(P<0.05)。见表3。

表3 ICU重症肺炎病人死亡风险因素分析
3 讨论
多项研究表明,超过65%的危重症病人在入ICU当日Hb即低于120 g/L,而在1周后97%的病人发生贫血,其中70%接受红细胞输注治疗[9-10]。本研究的研究对象为肺部感染的内科病人,入ICU时贫血发生率为44%,低于其他研究,生存组与死亡组病人Hb水平差异亦无统计学意义。2组病人在ICU治疗期间Hb水平持续下降,1周后贫血发生率上升至74%。2组病人Hb水平自第7天起开始出现差异,经时间校正后的Hb平均水平也有差异,提示持续性贫血可能是重症肺炎病人病情危重的信号。我们将生存组与死亡组临床特征有差异的因素纳入回归分析,发现高龄、有基础疾病及持续严重贫血等因素与死亡风险升高有关,这与以往国内外研究结果一致[11-13]。
重症肺炎病人贫血的发生原因诸多,不仅包括炎症风暴、骨髓抑制或肾功能损伤引起的促红细胞生成素缺乏,营养补充不足造成的维生素B、叶酸、铁等微量元素造血原料的不足,还包括抗生素及其他药物使用引发的溶血性不良反应[14]。2021年,来自美国宾州大学的研究团队首次揭示了红细胞在炎症反应中的关键作用:当红细胞表面表达Toll样受体9(toll-like receptor 9,TLR9)与CpG-Containing DNA(cytosine-phosphate-Guanosine containing DNA)结合,包括来自细菌、疟原虫或细胞受损后释放的线粒体的DNA,引起巨噬细胞吞噬红细胞,并且随着结合的游离DNA增多,红细胞的结构形态发生了显著的改变,导致TLR9与核酸结合的区域更多地暴露出来,从而结合更多的DNA分子,造成噬红作用的恶性循环,这可能是导致重症病人贫血高发的重要机制之一。研究发现,新型冠状病毒(SARS-CoV-2)感染后继发病毒性肺炎和脓毒血症的病人红细胞上结合的线粒体DNA越多者,其贫血和疾病严重程度也越高[15]。此外,由于诊疗要求和临床科研需要,过度采集血标本造成的诊断性失血、医源性贫血等情况也不容忽视[16]。
综上所述,ICU重症肺炎病人死亡率高,持续性的Hb下降不利于临床预后。如何积极预防医院获得性贫血,给予重症肺炎病人纠正贫血的支持治疗,仍值得进一步探讨。

