基于骨折端骨痂分级的下肢骨干骨折术后钢板断裂并原位骨折的治疗策略
涂俊波 江海翔 李粹和 黄晓武 李兴旺
大多数胫骨、股骨骨折选择切开复位钢板螺钉内固定术可获得有效的治疗,但临床上也存在因各种原因致3% ~ 10%的内固定断裂病例发生[1-2]。胫骨、股骨作为人体重要的下肢负重骨,一旦出现内固定失败,将给患者带来诸多严重的社会经济问题,包括医疗支出增加、住院次数及时间增加、二次手术及创伤,导致医患双方出现信任危机,甚至产生医疗纠纷。对于内固定断裂致内固定失效翻修手术目前是最有效的治疗手段,如何进行翻修手术才能以更少的并发症,更小的二次创伤,同时获得骨折痊愈是令外科医生头痛的问题。本研究收集了江西省信丰县人民医院2015年3月至2021年3月收治的下肢骨干骨折术后钢板断裂并原位骨折行翻修手术患者资料,总体疗效满意,现报道如下。
1 资料与方法
1.1 纳入与排除标准
纳入标准:①经X线、CT检查诊断为胫骨、股骨干钢板断裂并原位骨折,对位对线差,未达到功能复位的要求并有强烈早期功能锻炼的意愿;②患者依从性好,无精神方面疾病,无再次手术禁忌证。排除标准:①原始骨折情况为病理性骨折;②术后出现深部感染致骨髓炎;③单纯螺钉断裂,钢板未出现松动或断裂。
1.2 一般资料
收集江西省信丰县人民医院2015 年3 月至2021 年3 月诊治的胫骨、股骨干骨折术后钢板断裂并原位骨折并行翻修手术的患者31例,其中5例患者术后再次骨折时间小于8 周而排除,共纳入26 例患者。其中,男17 例,女9 例;年龄20 ~ 75岁,平均年龄(47.2±14.33)岁。原始骨折部位:股骨干上段4例、中段6例、下段4例,胫骨干12例;断裂原因:螺钉密度大并压力侧骨块复位不良1 例,压力侧骨质缺损2 例,压力侧骨块复位不良4 例,过早负重6例,螺钉密度大4 例,钢缆应用不当2 例,再次外伤3 例,骨折延迟愈合2例,内固定物选择不当2例;断裂时间:术后2 ~ 8 个月,平均4.3 个月;X 线Fernadez-esteve 骨痂等级分级情况[3]:Ⅰ级(骨折端无放射学骨痂)5 例,Ⅱ级(骨折端云雾状放射学骨痂)7例,Ⅲ级(骨折端正侧位两侧有一侧有骨痂形成)10例,Ⅳ级(骨折端正侧位两侧均有骨痂形成)4例,Ⅴ级(结构性骨痂形成)0例。翻修内固定情况:顺行股骨髓内钉7例,逆行股骨髓内钉3例,股骨远端解剖型锁定加压钢板4例;胫骨髓内钉6例,胫骨解剖锁定钢板6例。
1.3 手术方法
在连续硬膜外麻醉或全身麻醉下,患者取平卧位,原切口逐层切开皮肤及皮下组织,显露原钢板及骨折端,术中牵引架始终保持下肢纵向牵引(行顺行股骨髓内钉固定时采用骨科复位牵引床),轻柔操作保护好骨折端骨痂组织,取出原有的内固定装置,冲洗、清除骨折端疤痕及纤维组织,骨折端复位,C 臂X 光透视机确认骨折端对位对线良好后选择大小、长度合适的内固定物。翻修术内固定装置的选择原则:原始骨痂Ⅰ级、Ⅱ级、Ⅲ级原始骨折位于股骨干上段、中段患者选择行顺行髓内钉翻修手术,原始骨折位于股骨干下段的患者选择逆行髓内钉或者股骨远端解剖型锁定加压接骨板固定;原始骨折部位骨痂Ⅳ级、Ⅴ级选择解剖型锁定接骨板行内固定,术中尽量少剥离骨痂可放置钢板而无需追求完全贴附股骨。原始骨折部位于胫骨干优先选择胫骨髓内钉固定,对于原始骨折部位骨痂Ⅳ级、Ⅴ级患者考虑髓腔闭合,术中髓内钉置入操作困难,优先选择经原手术切口更换更长的钢板,术中注意对骨痂的保护,无需追求钢板完全贴附胫骨。髂骨植骨与否的原则:Fernadez-esteve 骨痂Ⅰ级、Ⅱ级一期行自体髂骨植骨手术,Fernadez-esteve 骨痂Ⅲ级、Ⅳ级、Ⅴ级不给予植骨治疗。
1.4 术后处理
麻醉复苏后开始指导患者进行肌肉等长收缩训练,术后1周开始进行邻近关节的功能锻炼,术后4 ~ 6周撑拐不负重活动,根据复查骨折愈合情况指导,由部分负重至弃拐负重行走。
1.5 评价指标
患者出院后通过门诊定期进行随访,随访期间常规行患肢正侧位X光片检查。随访记录不良事件包括:切口愈合情况,内固定物有无松动、断裂,骨折愈合时间。骨折愈合的临床标准:患肢无明显肿胀,骨折部位无叩击痛,无纵向叩击痛,无反常活动,负重无疼痛且超过3 min,X光片示至少三侧皮质骨折线模糊,且有连续现骨痂通过[4-5]。患肢临床疗效评定采用Tohner-Wrnch 标准[6]:优,局部无压痛和异常活动,骨痂与皮质骨融合,骨折线消失,正常负重活动;良,局部无压痛和异常活动,骨痂跨越骨折断端,仍可见骨折线,可部分负重活动;差,局部轻度压痛,无反常活动,少量骨痂跨越骨折断端,骨折线清晰,不能负重活动。
2 结果
所有患者均随访12 ~ 24个月,平均14.57个月。
2.1 一般情况分析
所有患者均顺利出院,未出现死亡病例,均获得临床愈合,愈合率100%,愈合时间4 ~11个月,平均愈合时间5.92个月。所有患者随访期间均未出现内固定物再次断裂、松动等内固定物失效情况。按照Tohner-Wrnch标准,优18例,良8例,差0例,优良率100%。
2.2 不良事件
2例患者出现手术切口浅表感染,1例患者术口皮缘部分坏死,经过换药抗感染治疗,伤口丙级痊愈。
2.3 供区并发症
共有3例患者出现供区并发症。1例患者髂骨供区切口出现脂肪液化形成皮下较大腔隙后继发深部感染,二期行清创后伤口愈合;另1 例患者伤口愈合后形成炎性疤痕,接触性过敏性皮炎;还有1 例患者出现供区术口处顽固性疼痛,后期给予局部药物封闭治疗症状稍好转。
典型病例1:患者,男,38岁,左胫骨干骨折,选择髓内钉行翻修术并一期行自体髂骨植骨术(见图1)。
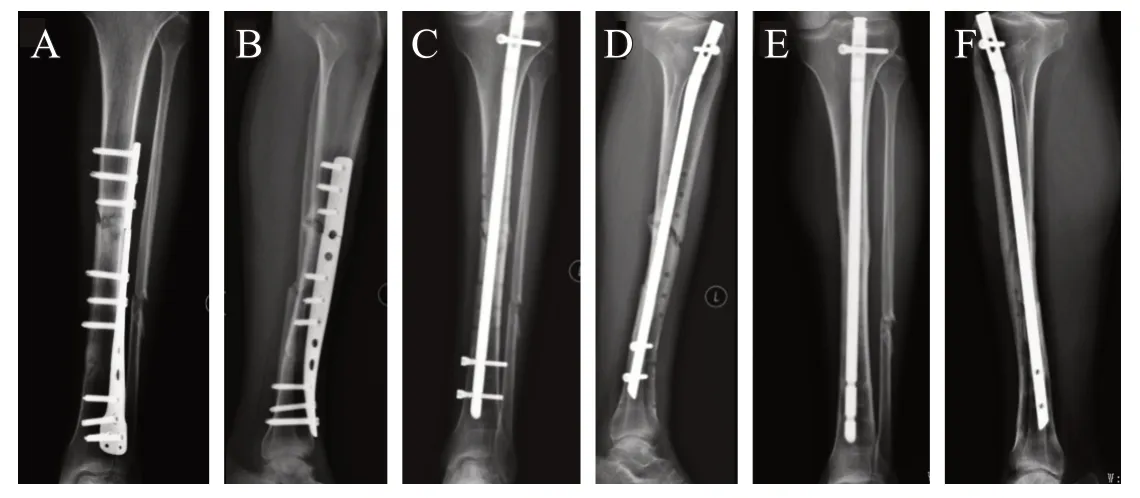
图1 A、B. 第一次手术后内固定断裂正侧位光片(钢板适应证选择不当,术后5个月断裂,Fernadez-esteve骨痂等级Ⅱ级);C、D. 翻修术后正侧位X光片(采用髓内钉内固定并一期松质骨植骨);E、F. 术后2个月取出髓内钉远端钉,6个月后复查骨折愈合
典型病例2:患者,男,44岁,左胫骨干骨折,选择胫骨远端解剖锁定钢板行翻修术(见图2)。
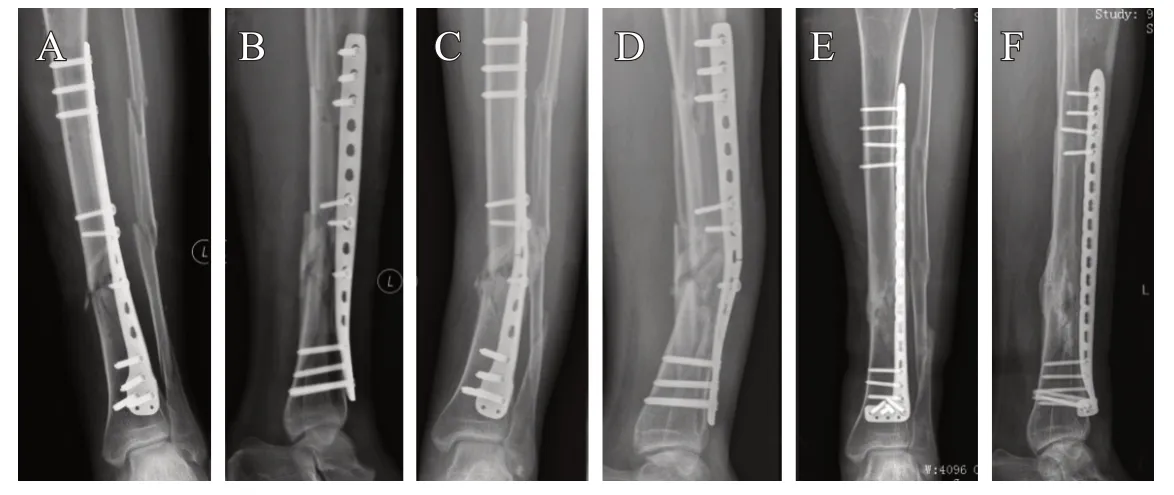
图2 A、B. 第一次术后正侧位X光片(内侧骨块复位不良,过早负重);C、D. 钢板断裂正侧位光片(术后3个月断裂,Fernadez-esteve骨痂等级Ⅲ级,术中未植骨);E、F. 翻修术后5个月骨折愈合正侧位X光片
3 讨论
3.1 翻修术内固定物的选择策略
下肢内固定断裂后大多数需要行翻修手术,目前翻修术比较常用的固定方式包括外固定架、髓内钉、钢板螺钉、桥接组合式内固定系统等[7-9]。髓内钉为中心固定,在生物力学方面有明显的优势,同时,扩髓时产生的碎屑被带到骨折端,实现“自体植骨”,促进骨折愈合[10-11],众多学者将髓内钉固定作为首选[7,10]。相关研究报道在治疗股骨钢板断裂行翻修术选择髓内钉治疗可获得良好的临床效果[7,12-13]。但有学者认为,选择髓内钉一般需要更换直径更大的髓内钉,会出现与髓腔大小不匹配而破坏髓内血供,导致骨溶解,增大骨折端间隙,骨折愈合延迟甚至不愈合[14]。部分学者发现钢板在翻修术中有其独特的优势[15-17],包括:断端加压,增加断端的接触面积;有效的抗旋转能力;术中无需破坏髓腔内血供;无需额外切口,选择取出断裂钢板切口即可,二次创伤小,患者接受度更高[8]。一些学者认为,股骨内固定失效的翻修无论采用髓内钉或钢板进行翻修,均可获得满意疗效[18-20]。本研究中,原始骨痂Ⅰ级、Ⅱ级骨折位于股骨干中段、上段患者选择顺行髓内钉行翻修手术,原始骨折位于股骨干下段的患者选择逆行髓内钉或者股骨远端解剖型锁定加压接骨板固定。骨折部位骨痂Ⅰ级、Ⅱ级患者髓腔未闭合,术中操作方便,对骨痂损伤小。原始骨折部位骨痂Ⅲ级、Ⅳ级、Ⅴ级选择解剖型锁定接骨板行内固定,术中可放置钢板即可,尽量少剥离骨痂,无需追求完全贴附骨面。原始骨折部位于胫骨干建议优先选择胫骨髓内钉固定,对于原始骨折部位骨痂Ⅲ级、Ⅳ级、Ⅴ级患者优先选择经原手术切口更换更长的钢板。本研究中未发现内固定再次断裂或松动情况。术中操作需要注意:①严格按照AO 内固定操作原则进行;②髓内钉扩髓后的松质骨骨泥术中注意收集保留,留置于原骨折断端处,此类骨泥对于诱导骨折愈合有显著效果;③Fernadez-esteve 骨痂Ⅱ级、Ⅲ级、Ⅳ级、Ⅴ级患者术中助手要借助牵引器持续固定患侧大腿,避免术中破坏骨折端骨痂,尤其是扩髓阶段。笔者认为,遵守相应的内固定装置的操作原则,翻修手术选用髓内钉或钢板都可获得满意的临床效果。
3.2 植骨与否
在内固定失败翻修手术中是否需要常规植骨目前仍是一个有争议的问题。一部分医生推荐在进行内固定失败翻修手术中常规一期行骨移植术,促进骨折愈合,减少骨不连的发生[7,21-22]。而Emara 等[23]认为,股骨骨折钢板失败的患者采用髓内钉进行翻修,植骨患者与不植骨的患者骨折愈合率、平均骨折愈合时间无明显差异。鉴于此,Emara认为股骨骨折钢板内固定失败的患者行翻修手术无需常规植骨,以免增加患者的二次创伤。但是作者并没有对患者内固定断裂时骨痂生长情况进行说明和分析。本研究中,Fernadez-esteve 骨痂Ⅰ级、Ⅱ级的患者接受自体髂骨植骨术,而Fernadez-esteve 骨痂Ⅲ级、Ⅳ级、Ⅴ级患者翻修术中均未接受植骨术,术后平均临床愈合时间5.92个月,术后骨折均获得愈合。骨移植的选择多种,包括脱矿质骨基质(DBM)同种异体骨、自体骨,取自体髂骨的自体骨移植目前仍是首选[7]。而有文献表明,高达38% ~ 39%的患者出现髂骨供区并发症,尤其是慢性疼痛[24]。本研究中,有12例患者接受了髂骨植骨手术,有3例患者出现供区的并发症,供区并发症达25.00%。本研究中排除了骨折不愈合病例,收集病例为未达骨不连愈合标准的内固定断裂患者。经分析笔者认为对于术后8 周后患者出现钢板断裂,进行翻修手术可根据骨折端骨痂生长情况及跟患者沟通商定。针对骨痂生长为Fernadez-esteve 骨痂Ⅰ级、Ⅱ级的患者,笔者认为这部分患者骨折愈合潜力有限,尤其是经历翻修手术后对骨折端血运的二次破坏,增加其骨折愈合的困难,而自体骨移植带来丰富且优良的成骨细胞,成骨诱导性效果明确,加快骨折愈合速度,提高骨折愈合率。这部分患者建议行自体髂骨植骨术,确保骨折的愈合。本研究中12例接受自体骨移植患者均获得骨折愈合。针对骨折端骨痂生长Fernadez-esteve 骨痂Ⅲ级、Ⅳ级,这部分患者骨折愈合潜力大,翻修术中可考虑不常规植骨,可减少二次创伤及供区并发症,减少医患纠纷。本研究中14例患者骨痂生长丰富,术中未行骨移植,术后随访均获得骨性愈合,功能满意。另外一部分患者即胫骨和股骨张力侧骨缺损的患者,即便骨折端骨痂达到Fernadez-esteve骨痂Ⅲ级、Ⅳ级,同样推荐在行翻修时手术时一期自体骨植骨,尽早恢复骨连续性,增强骨折部位对侧支撑力,确保在内固定疲劳断裂前骨折获得临床愈合。笔者建议:①对于Fernadezesteve骨痂Ⅰ级、Ⅱ级的患者断端适当钻孔并新鲜化骨折端至骨折端可见骨面点状渗血,新鲜化后的骨质尽量保留于骨折端;②当骨折间隙较大时可将自体髂骨骨条用可吸收缝线适当固定于骨折断端,骨折间隙较小可将松质骨制备成骨泥置于骨折间隙。
3.3 本研究的局限
①纳入病例数有限,未进行横向比较,后续将通过更多骨科中心的数据进一步分析;②本研究通过骨折端骨痂结合内固定断裂发生时间评估患者骨折愈合潜力,对于术后短时间内的内固定断裂患者暂未有效评估骨折生长潜力的手段,本研究也未将这部分病例纳入研究观察。
综上,下肢骨干骨折钢板内固定断裂致内固定失效翻修手术的处理手段可根据不同情况选择合适的内固定装置,遵循内固定操作原则均可获得满意的疗效。下肢骨干骨折术后钢板断裂患者行翻修手术时无需常规行自体骨移植,对Fernadez-esteve 骨痂Ⅰ级、Ⅱ级一期行自体髂骨植骨手术,Fernadez-esteve 骨痂Ⅲ级、Ⅳ级、Ⅴ级可考虑不给予自体骨移植治疗,患者可获得满意的临床疗效。

