川崎病并发巨噬细胞活化综合征27例的临床特征分析
文旖旎 陈晶 刘凡 丁艳 尹薇
(华中科技大学同济医学院附属武汉儿童医院风湿免疫科,湖北武汉 430016)
川崎病(Kawasaki disease,KD)是儿童时期一种自限性血管炎症性疾病,临床表现为发热、双侧非渗出性结膜炎、皮疹、口唇及口腔黏膜发红、指/趾端改变、颈部淋巴结肿大,未经治疗儿童的冠状动脉扩张或者冠状动脉瘤的发生率为15%~25%,可能导致缺血性心脏病或猝死[1]。巨噬细胞活化综合征 (macrophage activation syndrome,MAS)是一种严重的,可能危及生命的高炎症状态,属于继发性噬血细胞性淋巴组织细胞增生症 (hemophagocytic lymphohistiocytosis,HLH)谱系,可并发于多种风湿及免疫性疾病[2]。MAS 是由于细胞因子过度产生而引起的一种炎症反应,主要表现为发热、皮疹、肝脾大、淋巴结肿大,实验室检查可有全血细胞减少、肝功能异常、乳酸脱氢酶升高、凝血功能异常、低纤维蛋白原血症、高脂血症及高铁蛋白血症,并常直接导致多器官功能障碍[3]。
MAS 主要发生于幼年特发性关节炎全身型(systemic juvenile idiopathic arthritis,sJIA),近年来,随着对该病认识的不断加深,其他风湿性疾病并发MAS 的报道逐渐增多,如KD、幼年皮肌炎、系统性红斑狼疮等。对并发MAS 患儿的成功救治取决于能否早期识别及尽早治疗。因此,本研究通过分析未并发MAS的KD患儿及并发MAS的KD(KD-MAS)患儿的临床表现及实验室数据,为寻找早期诊断KD-MAS的预警指标提供理论依据。
1 资料与方法
1.1 研究对象
回顾性收集2014年1月—2022年1月华中科技大学同济医学院附属武汉儿童医院住院的KD-MAS患儿27 例为KD-MAS 组,其中男18 例,女9 例。病例数按KD-MAS组与KD组约为1∶4的比例,采用简单随机数字表选取同期住院未并发MAS的KD患儿110例为KD组,其中男76例,女34例。本研究通过我院医学伦理委员会审查(2022R050-E01),并免除知情同意。
1.2 相关诊断标准
典型KD 及不完全KD 的诊断标准参考文献[4]。 静脉注射免疫球蛋白 (intravenous immunoglobulin,IVIG)无反应是指首次IVIG 输注完成至少36 h 后出现持续性或复发性发热[4]。目前KD-MAS的诊断并无统一的专家共识或指南,本研究以2016 MAS-sJIA标准进行诊断[5]。
1.3 资料收集
收集患儿病历资料,包括性别、年龄、住院时间、口腔黏膜改变、非渗出性结膜炎、颈部淋巴结肿大、指/趾端改变、皮疹、肝脾大、IVIG 无反应情况、不完全KD情况、冠状动脉受损、其他脏器受损、KD 反复、合并感染、白细胞计数(white blood cell count,WBC)、中性粒细胞绝对计数(absolute neutrophil count,ANC)、血红蛋白(hemoglobin,Hb)、血小板计数(platelet count,PLT)、C 反应蛋白(C-recative protein,CRP)、红细胞沉降率(erythrocyte sedimentation rate,ESR)、血清总胆红素(serum total bilirubin,STB)、血清白蛋白(serum albumin,ALB)、谷丙转氨酶(alanine aminotransaminase,ALT)、谷草转氨酶(aspartate aminotransaminase,AST)、前白蛋白(prealbumin, PA)、 乳 酸 脱 氢 酶 (latate dehydrogenase,LDH)、纤维蛋白原(fibrinogen,FIB)、血清铁蛋白(serum ferritin,SF)、骨髓噬血现象。因KD组甘油三酯数据少,故未对两组甘油三酯数据进行统计分析。
1.4 统计学分析
采用SPSS 23.0 软件进行数据分析。符合正态分布的计量资料以均数±标准差表示(±s),两组间比较采用两样本t检验;非正态分布的计量资料以中位数(四分位数间距)[M(P25,P75)]表示,组间比较采用Mann-WhitneyU检验。计数资料以例数或百分率或构成比(%)表示,组间比较采用检验或Fishe 确切概率法。对相关因素进行受试者操作特征曲线 (receiver operating characteristic curve,ROC曲线)分析,计算曲线下面积(area under the curve,AUC),各指标AUC 差异比较采用Z检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿的一般情况
110例KD患儿,平均年龄(36±32)个月,5岁以下83例(75.5%),不完全KD 12例(10.9%),IVIG无反应型KD 4例(3.6%)。冠状动脉受损8例(7.3%),其中1 例出院7 d 后再入院,再次给予IVIG 后痊愈。27 例KD-MAS 患儿,平均年龄(42±33)个月,5 岁以下22 例(81.5%),27 例(100%) 均为IVIG 无反应型,不完全KD 8 例(29.6%),冠状动脉受损7 例(25.9%)。KD-MAS的诊断时间为病程13(8,26)d,2例(7.4%)在诊断KD 前已诊断为MAS,13 例(48.1%)KD 与MAS 同时出现,12 例(44.4%)在KD 后被诊断为MAS,4例(14.8%)出院3~14 d后因KD反复再次入院。110 例KD 患儿合并感染56 例(50.9%)(支原体感染23例,支气管肺炎18例,急性扁桃体炎5例,EB病毒感染5例,腺病毒感染3例,巨细胞病毒感染1 例,副流感病毒感染1 例);27 例KDMAS患儿合并感染19例(70.4%)(肺炎12例,EB病毒感染6 例,肛周脓肿1 例)。两组患儿性别、年龄比较差异无统计学意义(P>0.05)。见表1。
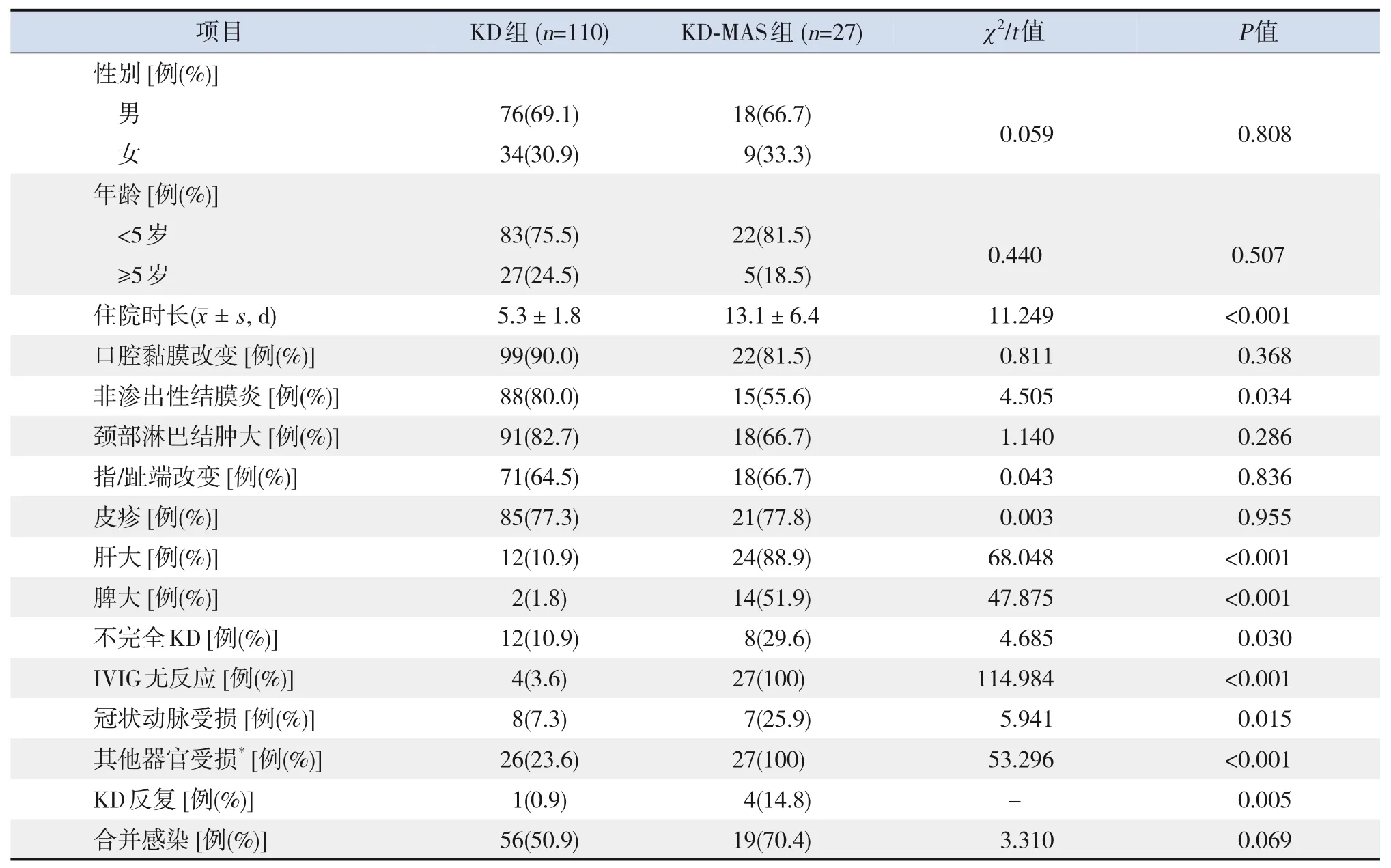
表1 KD组与KD-MAS组的临床资料比较
2.2 两组患儿临床表现的比较
KD-MAS组住院时长大于KD组,肝大、脾大、不完全KD、IVIG无反应、冠状动脉受损、其他脏器受损、KD 反复的发生率均高于KD 组,非渗出性结膜炎的发生率低于KD组,差异有统计学意义(P<0.05);而两组口腔黏膜改变、颈部淋巴结肿大、指/趾端改变、皮疹、合并感染的发生率差异无统计学意义(P>0.05)。见表1。
2.3 两组患儿实验室指标的比较
KD-MAS 组WBC、 ANC、 Hb、 PLT、 ESR、ALB、PA、FIB、Na+水平低于KD 组,CRP、ALT、AST、LDH、SF 水平高于KD 组(P<0.05)。两组STB 水平比较差异无统计学意义(P>0.05)。见表2。KD-MAS 组共有23 例患儿进行骨髓细胞学检查,16 例(70%)见吞噬细胞,KD 组均未行骨髓细胞学检查。

表2 KD组与KD-MAS组实验室资料比较
2.4 常见实验室指标对KD-MAS 诊断的ROC 曲线分析
ROC 曲线分析表明SF、PLT、FIB、LDH、AST、ALB、Na+、PA、Hb、ANC、ALT、WBC、CRP 对KD-MAS 的诊断均有较大价值,其中SF、PLT、FIB、LDH 4 个指标AUC 大于或接近0.9,对于KD-MAS 的诊断意义最大,4 个指标的最佳截断值分别为349.95 μg/L、 159×109/L、 3.85 g/L、403.50 U/L,见表3。
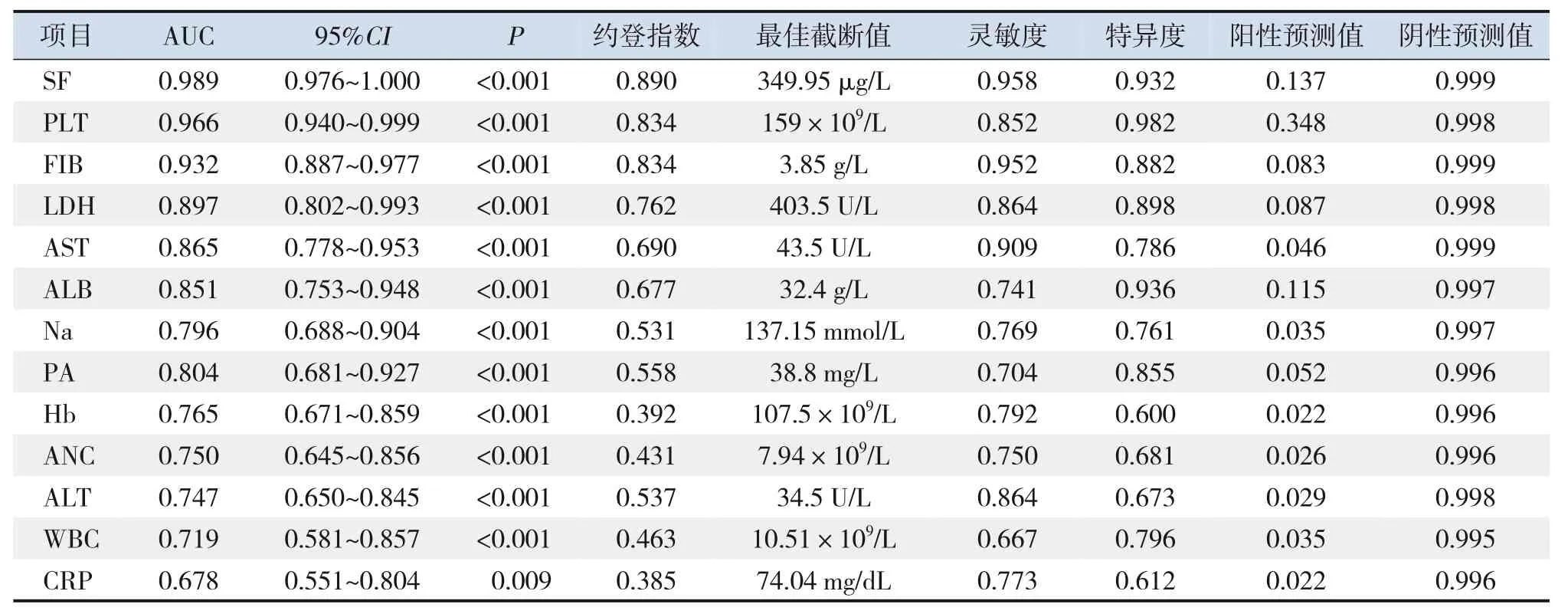
表3 实验室各项指标对KD-MAS的ROC曲线分析
SF、PLT、FIB、LDH 4个指标联合的KD-MAS的AUC 为1。Z检验显示,4 个指标联合诊断KD-MAS 的AUC 高于PLT、FIB 和LDH(分别Z=-2.049、-2.974、-2.469,均P<0.05),与SF 的AUC 比较差异无统计学意义(Z=-1.580,P=0.114)。
2.5 治疗
110 例KD 患儿中106 例(96.4%)使用IVIG,4例入院后体温已自行降至正常,仅予阿司匹林口服。IVIG无反应KD 4例(3.6%),其中2例予甲泼尼龙10 mg/(kg·d)静脉滴注,3 d后改为足量泼尼松口服,2~4周减停;2例给予第二剂IVIG缓解。
27 例KD-MAS 患儿中,全部使用IVIG 冲击治疗,7 例(26%)予第二剂IVIG 冲击治疗。27 例(100%)患儿均使用糖皮质激素治疗,1 例予地塞米松0.5 mg/(kg·d)静脉滴注,1 例予泼尼松2 mg/(kg·d)口服,其余25例均使用甲泼尼龙冲击治疗[20~30 mg/(kg·d),疗程3~5 d]后改为足量泼尼松或甲泼尼龙口服,2~4 周减停。8 例(30%)联合环孢素,3 例(11%)行血液净化治疗,2 例(7%)联合依托泊苷,2例(7%)联合环孢素及依托泊苷。2 例(7%)因并发多器官功能衰竭死亡,2 例(7%)放弃治疗,其余23 例(85%)均好转出院,随访恢复良好。
3 讨论
MAS 是儿童风湿病的一种严重但认识不足的致命并发症,病死率达15%~30%[6]。由于MAS 具有起病急、进展快、累及全身多个器官系统、病死率高等特点,因此提高对MAS 的认识,对于该病的早期诊断及早期治疗有着重要意义。
本研究显示,KD及KD-MAS均以男性多见,5岁以下为好发年龄。发病性别与国内外文献报道[7-13]一致。KD-MAS 的发病年龄文献报道不一,多数文献报道KD-MAS 患儿中,5 岁以上比例明显增高[9-12]。本研究中KD-MAS 高发年龄仍为5 岁以下,KD-MAS 组较KD 组感染发生率高(70.4% vs 50.9%),但是两组之间比较差异无统计学意义。感染是否为本病的触发因素,有待对大样本资料进一步研究。
本研究中,KD-MAS 组与KD 组相比,住院时长明显延长。KD-MAS组非渗出性结膜炎的发生率明显低于KD组,提示对反复发热但无结膜充血患儿不能轻易否认KD-MAS 的诊断。本研究中,KDMAS 组肝大、脾大的发生率较KD 组明显升高。García-Pavón 等[9]报道KD-MAS 脾大的发生率为69%,而肝脾大在KD 中并不多见。因此,当KD患儿出现首剂IVIG 治疗无反应且伴肝脾大时,需高度警惕KD 并发MAS 的可能[7]。IVIG 无反应在KD-MAS 的发生率明显高于KD 组,提示当IVIG 无反应时,需警惕KD-MAS 的发生。不完全KD 的发生率在KD-MAS组高于KD组。Choi等[11]报道的不完全KD 发生KD-MAS 的发生率高于KD-MAS 的发生率,Jin 等[14]报道显示不完全KD 与KD-MAS 有高度相关性,提示不完全KD 患儿发生KD-MAS 的风险可能更大。
本研究中,KD 组冠状动脉受损发生率为7.3%,KD-MAS 组冠状动脉受损发生率为25.9%。文献报道KD-MAS 患儿冠状动脉受损发生率高达46%[9]。本研究中KD-MAS患儿冠状动脉受损比例远低于国外文献[9]报道,可能与患儿在病程早期及时使用IVIG有关。
KD-MAS 组共有23 例患儿进行骨髓细胞学检查,70%见吞噬细胞。噬血细胞现象被认为是巨噬细胞活化的一种标志,虽然它并不是噬血细胞综合征的特异性表现,也不总是发生于MAS 早期[14]。文献报道KD-MAS 患儿骨髓中出现噬血细胞的发生率高达88%[9],较其他MAS 骨髓中出现噬血细胞发生率高[15]。因此国内学者认为吞噬现象相关检测结果应作为KD-MAS 的重要诊断依据[16],建议对高度怀疑KD-MAS 的患儿尽早完善骨髓穿刺涂片检查[17]。
本研究ROC 曲线分析显示,SF、PLT、FIB、LDH 4 个指标对于KD-MAS 的诊断有较高价值,4个指标联合诊断KD-MAS 的AUC 高于PLT、FIB 和LDH分析的AUC,与SF的AUC比较差异无统计学意义,提示SF 对KD-MAS 的诊断有重要意义。SF预测KD-MAS的最佳截断值为349.95 μg/L,远低于2016 年MAS-sJIA 标准[5],提示即使KD 患儿SF 水平在较低水平时,也有发生KD-MAS 风险。Roh等[18]认为SF 对早期诊断及区别KD 及KD-MAS 有重要作用,建议把SF 纳入早期实验室检查项目之一以区分KD患儿早期有无KD-MAS。
KD-MAS病情严重,若不及时治疗,可能会导致多器官功能衰竭进行性加重,甚至导致死亡。目前针对KD-MAS的治疗方法并无统一方案,推荐方案来自MAS-sJIA。常用的治疗方法包括糖皮质激素、环孢素、IVIG、依托泊苷、抗肿瘤坏死因子α 制剂、阿那白滞素及血浆置换[12,19-20]。抑制不能控制的炎症反应是主要的治疗目的,诱导缓解最常见的处理是甲泼尼龙冲击治疗,剂量为30 mg/(kg·d),疗程3~5 d。若48~72 h 后患儿仍有发热、昏睡、持续血小板减少、粒细胞减少,或者CRP、SF 没有降到50%以下则加环孢素治疗,剂量为3~5 mg/(kg·d)[21]。对激素及环孢素反应仍不好,可以考虑HLH-2004方案[22]。然而,依托泊苷因其具有骨髓移植、肝肾毒性等严重不良反应,并不推荐作为MAS的一线治疗[22]。Pilania等[13]发现在KD或MAS 死亡患儿中大多使用了HLH 方案,究竟是疾病本身的严重性还是HLH-2004方案的并发症导致患儿死亡仍无法确定。故HLH 方案是否适用于KD-MAS患儿仍有争议。但是目前研究均认为糖皮质激素是KD-MAS 的首选治疗,KD-MAS 治疗的关键是早期积极给予糖皮质激素[13,22]。
总之,MAS是KD一种严重并发症,若不及时诊治,病死率高,因此早发现、早诊断、及时治疗非常重要。与典型KD 相比,不完全KD 患儿发生KD-MAS 的风险更高,当KD 患儿在治疗过程中出现肝脾大、IVIG无反应、冠状动脉受损、KD反复等,需警惕KD-MAS 的发生。SF、PLT、FIB、LDH 对KD-MAS 的诊断有较高价值,尤其SF 对KD-MAS的诊断有重要意义。
利益冲突声明:所有作者均声明不存在利益冲突。

