胎膜早破患者性病三项、无乳链球菌与妊娠结局和绒毛膜羊膜炎的关系研究
张建群
江苏省连云港市妇幼保健院 222000
胎膜早破(PROM)是指在孕妇在临产前胎膜自然破裂,若妊娠<37周且发生胎膜早破则为未足月PROM,反之为足月PROM[1]。已有研究[2]表明,宫内感染是导致PROM的重要原因,其中绒毛膜羊膜炎是宫内感染的主要表现。无乳链球菌是一种条件致病菌,多在人体泌尿生殖道、下消化道系统生存,是致母婴感染的重要致病菌[3]。性病三项包括淋病奈瑟菌(NG)、沙眼衣原体(CT)与解脲支原体(UU),是常规性传播疾病的常用检查指标[4]。但在PROM患者中性病三项检查结果与HCA、妊娠结局的关系,临床鲜有报道。鉴于此,本文分析性病三项、无乳链球菌与PROM患者妊娠结局、HCA之间的关系,报道如下。
1 资料与方法
1.1 临床资料 回顾性分析我院2019年1月—2021年12月收治的80例PROM患者的临床资料。纳入标准:(1)入组患者符合PROM诊断标准[5];(2)单胎;(3)近期未进行性生活;(4)分娩后均进行胎盘病理检查;(5)患者知情研究,并签署同意书。排除标准:(1)双胎者;(2)入院时已进入临产期;(3)伴先天性畸形胎儿;(4)胎死宫内;(5)孕妇伴其他内外科疾病。按分娩孕周将患者分为两组,早产PROM组45例:孕周<37周,年龄20~36(28.05±1.86)岁;体重指数(BMI)19~28(23.05±2.18)kg/m2;足月PROM组35例:孕周≥37周,年龄20~35(27.98±1.91)岁;BMI 19~29(22.99±2.20)kg/m2。两组产妇年龄、体重指数比较差异无统计学意义(P>0.05),可对比。
1.2 方法 性病三项:采用专用拭置入子宫颈内管,顺时针旋转3周,置入密封管内送检。采用液体培养法检测UU,标本接种在培养基,培养24h,37℃,若培养液从桔黄色变为红色,则有UU生长。CT检测:胶体金法检测,由美国SD公司产,严格按说明书操作,15min后读取结果,阳性:若标本窗内出现一条线。NG检测:采用培养法,培养后染色镜检提示G-双球菌、肾形细菌或咖啡豆状细菌,则为阳性菌生长。无乳链球菌:擦去外阴部的分泌物,清洁阴道口、肛周部位,将无菌棉拭子置入阴道下1/3,旋转1周后取出;再将另一根无菌棉拭子置肛门括约肌上2/3处,旋转1周取出。将采集的样本置入无乳链球菌增菌肉汤内,经细菌培养,采用细菌鉴定仪测定菌株。绒毛膜羊膜炎[6]:产后采集胎盘病理切片,甲醛固定,留取2cm×2cm胎膜,在高倍镜视野下观察,当中性粒细胞数量≥5个,且呈弥散性聚集分布,则为绒毛膜羊膜炎。轻度感染:中性粒细胞数量为5~10个;中度:11~30个;重度:>30个。依据胎盘病理结果将其分为绒毛膜羊膜炎阳性组和阴性组。
1.3 观察指标 (1)比较早产、足月PROM组患者绒毛膜羊膜炎发生率;(2)比较早产、足月PROM组患者性病三项、无乳链球菌感染阳性率;(3)比较绒毛膜羊膜炎阳性组、阴性组患者性病三项、无乳链球菌感染阳性率;(4)比较绒毛膜羊膜炎阳性组、阴性组患者炎性细胞因子水平,包括白细胞计数、白细胞介素(IL)-8、超敏C反应蛋白(hs-CRP),采集两组患者空腹外周肘静脉血5ml,离心10min,3 000r/min,采用酶联免疫法检测hs-CRP、IL-8,用OLYMPUS AU640全自动生化分析仪检测白细胞计数。

2 结果
2.1 早产、足月PROM组患者绒毛膜羊膜炎发生率比较 早产PROM组绒毛膜羊膜炎发生率为26.67%(12/45),足月PROM组绒毛膜羊膜炎发生率为22.86%(8/35),二者差异无统计学意义(χ2=0.152,P=0.696>0.05)。
2.2 早产、足月PROM组患者性病三项、无乳链球菌感染阳性率比较 早产PROM组患者UU阳性率高于足月PROM组,差异有统计学意义(P<0.05),而两组其他指标阳性率比较,差异无统计学意义(P>0.05),见表1。

表1 早产、足月PROM组患者性病三项、无乳链球菌感染阳性率比较[n(%)]
2.3 绒毛膜羊膜炎阳性组、阴性组患者性病三项、无乳链球菌感染阳性率比较 绒毛膜羊膜炎阳性组CT、NG、无菌链球菌感染阳性率高于阴性组,差异有统计学意义(P<0.05),见表2。
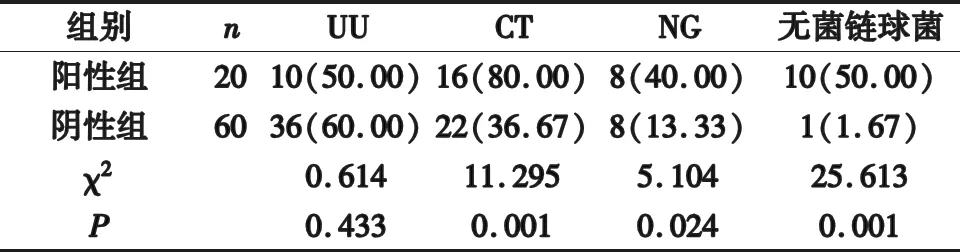
表2 绒毛膜羊膜炎阳性组、阴性组患者性病三项、无乳链球菌感染阳性率比较[n(%)]
2.4 绒毛膜羊膜炎阳性组、阴性组患者炎性细胞因子水平比较 阳性组hs-CRP、IL-8、白细胞计数水平高于阴性组,差异有统计学意义(P<0.05),见表3。

表3 绒毛膜羊膜炎阳性组、阴性组患者炎性细胞因子水平比较
2.5 性病三项、无乳链球菌感染与早产的相关性分析 采用Spearman等级相关性分析,UU感染与早产呈正相关(r=0.813,P=0.010);CT、NG、无菌链球菌与早产无显著相关性(r=0.208、0.210、0.186,P=0.060、0.058、0.062)。
2.6 性病三项、无乳链球菌感染与绒毛膜羊膜炎的相关性分析 采用Spearman等级相关性分析,CT、NG、无乳链球菌感染与绒毛膜羊膜炎感染呈正相关性(r=0.762、0.785、0.802,P=0.014、0.012、0.010),UU感染与绒毛膜羊膜炎感染无显著相关性(r=0.126,P=0.084)。
3 讨论
PROM是产妇围生期常见的并发症,是指临产前胎膜自然破裂。导致PROM的相关因素较多,往往是由多因素导致,其中感染是致PROM的首要原因。绒毛膜羊膜炎是因病原微生入侵绒毛膜及羊水所致,与PROM互为因果,已被研究证实,且会导致母婴不良结局[7-8]。通常绒毛膜羊膜炎早期无明显症状,临床诊断时多根据羊水细菌培养、胎盘与胎膜病理检查。但分娩前羊水培养的检测周期较长,胎盘胎膜检查需要在孕妇分娩后进行,无法在分娩前进行预测,因此临床需要寻找能有效预测绒毛膜羊膜炎感染的指标[9]。由于绒毛膜羊膜炎是因病原微生物感染所致,故临床在诊断时常采用炎性因子进行评价。本文结果显示,阳性组hs-CRP、IL-8、白细胞计数水平高于阴性组(P<0.05)。结果表明绒毛膜羊膜炎感染患者存在炎症加剧情况,主要是因病原微生物入侵及感染,机体对细菌及其代谢物产生一定应答作用,巨噬细胞、绒毛膜、羊膜等释放各种炎性因子,致IL-8、hs-CRP、白细胞计数水平升高。但各种炎性因子水平易受其他炎症影响,使其检测受限。
性病三项包括NG、CT与UU,随着分子生物学与诊断学技术的发展,临床诊断价值明显提高。其中UU是导致非淋菌尿道炎的常见致病菌,不仅会导致阴道、宫颈等生殖系统感染,也会引起流产、胎儿宫内发育迟缓等[10]。NG是分布在急性尿道炎、阴道炎的脓性分泌物白细胞内,常会引起尿道炎、宫颈炎等。CT感染可致宿主发生多种感染性疾病,妊娠期女性感染后,无明显症状,但会导致早产、胎膜早破、死胎等,甚至会传染给新生儿[11]。无菌链球菌是一种革兰阳性球菌,主要分布在孕妇生殖器及产道内,对绒毛膜有较高的亲嗜性,可在绒毛膜组织上定植;同时该菌体可分泌磷酸酯酶A2,通过水解细胞膜内的磷脂键,破坏细胞膜,导致PROM发生[12]。本文结果显示,早产PROM组与足月PROM组绒毛膜羊膜炎发生率比较,差异无统计学意义(P>0.05)。结果表明PROM患者易出现绒毛膜羊膜炎。而阳性组CT、NG、无菌链球菌感染阳性率高于阴性组(P<0.05),Spearman等级相关性分析,CT、NG、无乳链球菌感染与绒毛膜羊膜炎感染呈正相关性(P<0.05)。分析原因:CT是致宿主生殖泌尿道感染的主要原因,会加剧机体炎症反应、局部组织损伤;NG感染会引起宿主生殖系统化脓性感染,诱发宫颈炎、尿道炎,且经血行传播;因此CT、NG感染后,病原体入侵羊水、胎盘或胎膜,从而造成绒毛膜羊膜炎的发生[13]。同时无乳链球菌感染定植率高,对绒毛膜亲嗜性显著,并不断迁移导致其他部位感染。因此CT、NG、无乳链球菌感染与绒毛膜羊膜炎发生密切相关,明显增加绒毛膜羊膜炎发生风险。
早产PROM是发生在妊娠<37周前的胎膜自然破裂,是诱发早产的主要原因。本文结果显示,早产PROM组NG、CT、无乳链球菌阳性率与足月PROM组比较差异无统计学意义(P>0.05),但UU阳性率高于足月PROM组(P<0.05),Spearman分析显示,UU感染与早产呈正相关(P<0.05)。分析原因:UU是一种原核微生物,经妊娠女性生殖道上行感染,导致宫内感染,并经胎盘侵袭至胎儿,导致产妇早产或流产。因此当UU感染,则会增加早产风险。
综上所述,乳链球菌感染、性病三项与胎膜早破患者绒毛膜羊膜炎的关系密切,其中解脲支原体与早产有较高相关性,通过检测无乳链球菌感染、性病三项水平,可为胎膜早破、绒毛膜羊膜炎的防治提供参考,值得临床更进一步探讨。

