腹腔镜下荷包包埋与可吸收夹夹闭处理阑尾残端的临床对照研究
潘 刚,谢国伟,龙飞伍 (1.四川大学华西公共卫生学院/四川大学华西第四医院微创外科,四川 成都 610041)
急性阑尾炎是常见的急腹症,外科手术是首选治疗方式。传统外科手术方法为开腹阑尾切除术。近年来,随着微创外科设备及技术不断发展和推广,腹腔镜下阑尾切除术因创伤小、可发现隐性疾病、恢复快及并发症少等特点逐渐取代传统开腹阑尾切除术,成为临床上治疗急性阑尾炎的常用手术方法[1-2]。术中阑尾残端处理是腹腔镜下阑尾切除术的关键步骤,目前阑尾残端处理方法包括:Endostapler切割闭合[3-5]、Endo-loop 套扎[6-8]、金属钛夹[9-10}、双极电凝[11]、Hem-olok夹夹闭[12-14]、可吸收夹夹闭、缝线结扎和体内缝合包埋[15]等,每种方法各有利弊[16]。Endostapler切割闭合及Endo-loop套扎不受阑尾根部水肿情况的限制,但需借助特殊的器械,价格昂贵,且对根部坏疽的阑尾残端处理有限,在国内较少使用,主要见于国外研究报道。结合我国西部患者的实际情况,我院腹腔镜下阑尾切除术中阑尾残端闭合多采用可吸收夹夹闭2次,或者采用可吸收线结扎阑尾残端后于腹腔镜下循开腹手术原则行荷包缝合包埋。本研究分析了腹腔镜下阑尾切除术中阑尾残端荷包缝合包埋与可吸收夹夹闭阑尾根部两种处理方式的临床效果,以期为临床阑尾切除残端的处理提供依据。
1 资料与方法
1.1 临床资料
选取我院2016年1月至2022年2月因急性阑尾炎而接受腹腔镜下阑尾切除术的患者525例。纳入标准:①患者右下腹麦氏点有明显压痛及反跳痛;②血常规提示白细胞计数及中性粒细胞百分比明显升高;③经胸部X射线检查排除肺部感染;④腹部彩超或CT提示急性阑尾炎;⑤术后病理证实为急性阑尾炎(单纯性、化脓性及坏疽性)。其中阑尾根部丝线结扎,循开腹手术原则行荷包缝合包埋阑尾残端的患者211例,设为包埋组;阑尾根部给予可吸收夹夹闭2次的患者314例,设为非包埋组。2组患者基线资料比较,差异无统计学意义(P>0.05)。患者及家属对手术知情同意。
1.2 手术方法
手术均由我科外科主治以上职称的医师实施。患者取仰卧位,均采用气管插管静脉复合麻醉。于脐上弧形切开约1 cm,气腹针穿刺建立CO2气腹(12~15 mmHg)。于脐上穿刺置入10 mm Trocar,置入30°腹腔镜,腹腔镜下于右侧麦氏点附近置入5 mm Trocar作为辅助孔,于左侧麦氏点附近置入10 mm Trocar作为主操作孔。调整体位为头低足高左侧卧位,电刀游离阑尾系膜,可吸收夹夹闭并离断阑尾动脉,显露阑尾根部。阑尾残端的处理方法:包埋组于阑尾根部用3-0可吸收线结扎,距离根部0.5 cm离断阑尾,残端阑尾黏膜予电刀烧灼,腹腔镜下距离阑尾根部0.5~1.0 cm按顺序于2点钟、11点钟、8点钟及5点钟位置予3-0可吸收带针线缝合4针,行荷包包埋阑尾残端,包埋时予左手辅助钳下压阑尾残端,右手牵拉收紧缝线完成包埋,随后腹腔镜直视下打结(图1a);非包埋组阑尾残端予2个可吸收夹夹闭,残端阑尾黏膜予电刀烧灼(图1b)。阑尾从主操作孔取出。如果术中发现阑尾穿孔、坏疽或者腹腔炎性渗出较多,则仔细清理炎性渗出物后于右下腹或盆腔置入腹腔引流管行持续负压引流,术后引流液清亮且少于10 mL/d可拔除腹腔引流管。术后第1天开始进食流质饮食。术后常规抗感染治疗,患者局部体征明显好转,复查血常规正常后停用抗菌药物。

图1 术中操作
1.3 观察指标
比较2组患者的手术时间、住院时间、住院费用及手术治疗情况;观察2组患者术后1个月肠梗阻、腹腔残余感染、切口感染等发生情况。
1.4 统计学分析
应用SPSS 16.0软件进行数据分析。计量资料以均数±标准差()表示,2组间比较采用t检验。计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 2组患者治疗情况
2组患者术后病理明确诊断为急性阑尾炎,均顺利完成手术,无中转开腹患者。术中探查结合术后病理诊断为急性单纯性阑尾炎65例,急性化脓性阑尾炎404例,急性坏疽性阑尾炎56例。
2.2 2组患者手术相关指标及术后并发症
包埋组手术时间明显长于非包埋组,差异有统计学意义(P<0.05);而非包埋组住院费用明显高于包埋组,差异有统计学意义(P<0.05);2组患者住院时间及术后并发症发生率比较,差异均无统计学意义(P>0.05),见表1、2。包埋组术后发现肠梗阻6例,其中粘连性肠梗阻4例,麻痹性肠梗阻2例;术后发现腹腔残余感染8例,影像学检查提示腹腔脓肿均较局限,其中1例腹腔脓肿稍大,保守治疗效果不佳,于术后2周行腹腔镜探查及引流;术后切口感染3例,均给予抗炎保守治疗及换药后痊愈。非包埋组术后出现肠梗阻4例,其中粘连性肠梗阻1例,麻痹性肠梗阻3例;术后发现腹腔残余感染5例,影像学检查提示脓肿局限;切口感染6例,均给予抗感染保守治疗及局部伤口换药后痊愈。所有患者均治愈出院,术后1个月无再入院病例。
表1 2组患者手术相关指标比较()
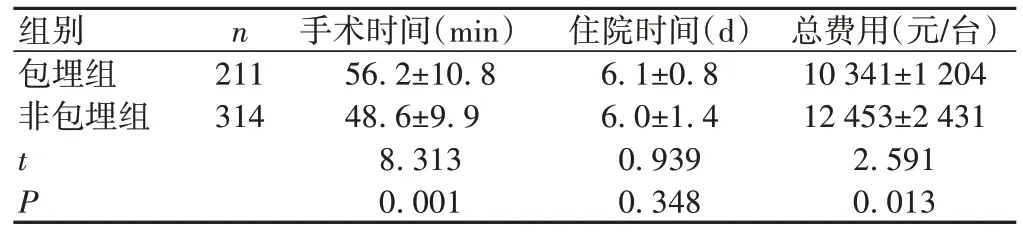
表1 2组患者手术相关指标比较()
组别包埋组非包埋组n 211 314 t P总费用(元/台)10 341±1 204 12 453±2 431 2.591 0.013手术时间(min)56.2±10.8 48.6±9.9 8.313 0.001住院时间(d)6.1±0.8 6.0±1.4 0.939 0.348
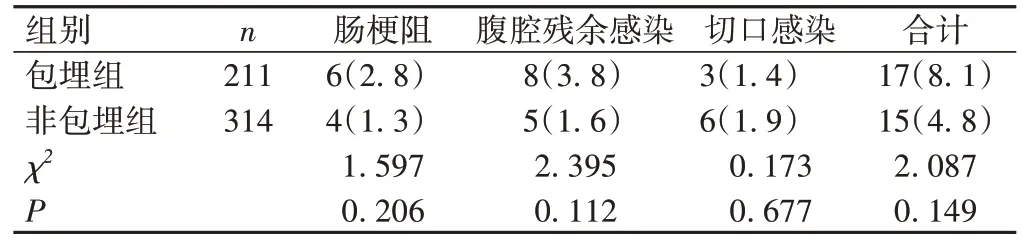
表2 2组患者术后1个月并发症情况[例(%)]
3 讨论
本研究结果显示,两种闭合阑尾残端的方法均安全有效,2组患者术后住院时间及肠梗阻、腹腔残余感染、切口感染等术后并发症发生率比较无统计学差异。腹腔镜下行荷包缝合操作难度较大,学习曲线较长,需要有经验的医生才能完成,且手术时间长。虽然腹腔镜下阑尾残端行荷包缝合包埋符合开腹手术原则,可以减少术后腹腔粘连及阑尾残株炎等术后并发症的发生,但也存在许多问题:①阑尾根部过粗时包埋缝合形成较大的荷包,可能会影响回盲瓣的功能;②复杂的阑尾手术、阑尾及阑尾周围炎症较重或解剖结构不清楚时,为了完成荷包缝合需游离足够的回盲部,增加了术中出血、盲肠损伤及术后肠瘘的风险;③腹腔镜下荷包缝合包埋需要熟练的腹腔镜下缝合打结等技术,不适合初学者操作,且在传统三孔法下操作难度大,增加了系膜出血及回盲部肠壁穿孔的风险。本研究中非包埋组闭合阑尾残端使用2枚可吸收夹增加了患者住院费用,但明显缩短了手术时间,且没有增加术后并发症发生率。表明采用可吸收夹夹闭2次阑尾残端的方法安全有效,并未增加手术并发症风险,而且简化了操作,明显缩短了手术时间,与之前的研究结果一致[17-18]。对于阑尾根部较粗的患者,可吸收夹夹闭困难时,我们的经验是先于阑尾根部拟夹闭处给予可吸收线结扎1次,再给予可吸收夹夹闭,通常能够有效闭合阑尾残端。有文献报道,用Hem-o-lok夹闭阑尾残端也可缩短手术时间,而且不会增加术后并发症风险及治疗费用[17-19]。虽然Hem-o-lok夹具有良好的生物相容性,在临床上应用广泛,但其不可吸收,在腹腔内留置异物可能会增加术后并发症风险,因此我们在腹腔镜阑尾切除术中处理阑尾残端时常常会选用可吸收线及可吸收夹来闭合阑尾残端。
综上所述,腹腔镜下阑尾切除术中采用可吸收夹夹闭2次的方法操作简单,可明显缩短手术时间,且不会增加术后并发症发生率,可以作为腹腔镜下阑尾切除术中阑尾残端处理的可靠方法。阑尾残端结扎加荷包缝合,可以减少患者住院费用,但需要术者有良好的腹腔镜下缝合及打结操作技术,手术时间较长。腹腔镜下阑尾切除术中选择何种阑尾残端闭合方式,需根据术者本身的腹腔镜下手术能力及患者具体病情谨慎选择,强行荷包缝合包埋不仅会延长手术时间,还可能增加手术并发症风险。

