双侧前庭导水管扩大患者合并其他内耳畸形及双侧内耳径线值对比分析
叶红 潘江莉 李红涛 苗艳
前庭导水管扩大(large vestibular aqueduct,LVA)是一种常见的先天性内耳畸形,可独立存在,其合并其他内耳畸形的发生率为41%~88%,其中合并耳蜗畸形最常见(9.3%~53.8%)[1],典型表现为Mondini畸形,占内耳畸形的55%[2]。LVA 多发生于幼儿和儿童,常两侧同时发病,外伤与感冒等是常见诱发因素。LVA的主要临床症状为进行性感音神经性聋,发病突然,隐匿进行性或波动性听力下降,可从出生至青春期任何时期发病,普遍发病年龄在2~5 岁,常伴或不伴有眩晕、耳鸣等症状[3],与常染色体隐性遗传有关。目前临床上尚缺乏对双侧LVA患者的内耳结构量化评估和对比分析的研究证据。本研究对双侧LVA 患者的高分辨率CT(computed tomography)图像进行回顾性分析,运用多平面重建技术对图像进行标准化重建,测量LVA患者的双侧内耳道、前庭、前庭导水管及耳蜗的相关径线值,并进行对比分析。
1 材料和方法
1.1 一般资料
本研究纳入2010年9月至2023年1月在中国听力语言康复研究中心就诊的双侧LVA 且行高分辨率CT 成像检查的患者。75 例患者中,男性45 例,占60%,女性30例,占40%。入组患者年龄1~26 岁,平均年龄6.53 ±6.13岁。
1.2 扫描方法
采用Siemens SOMATOM Emotion 16 层螺旋CT 扫描仪(Siemens Healthcare,Germany)对所有患者进行双侧颞骨高分辨率成像。患者采取仰卧位,以听眶上线为基准线,自外耳道下缘向上至岩骨上缘进行横断面扫描。扫描参数包括管电压110 KV,管电流50 mAs,矩阵512 × 512,螺距0.75,层厚0.6 mm,窗宽 4000 HU,窗位700 HU。对于不能配合CT成像检查的患儿,必要时扫描前口服10%水合氯醛,用量为每次0.5 mL/kg,最大用量10 mL,待患儿入睡后行CT扫描。
1.3 CT图像后处理和内耳径线值测量分析方法
在西门子CT 工作站上采用多平面重建(multiplanar reformation,MPR)对图像进行后处理,并对内耳结构的大小进行测量。根据国际统一认定的耳蜗标准坐标系统[4],内耳道、前庭、前庭导水管及耳蜗相关径线的选择和测量方法如下:(1)内耳道径线:在高分辨CT横断面图像上测量前后径,冠状面图像上测量上下径,测量位置为内耳道最大径线处,当均值≤3 mm时视为内耳道狭窄[5];(2)前庭左右径:在横断面水平半规管出现层面测量前庭的最大横向距离;(3)前庭导水管中段的前后径:在横断面图像上选取前庭或总脚层面,即显示前庭导水管最大径的层面,测量前庭导水管中段(总脚至外口之中间段)的前后径[6];(4)蜗神经孔宽度:横断面垂直于蜗轴的内耳道底部,蜗神经孔内缘的连线,≤1.5 mm 视为蜗神经孔狭窄[7];(5)耳蜗高度:耳蜗顶点至耳蜗底周上半周下壁之间的垂直距离;(6)耳蜗底周外径:经蜗窗内侧的骨壁与耳蜗中心底周外壁间的距离;(7)耳蜗底周蜗螺旋管管径:蜗窗内侧骨壁处,底周蜗螺旋管管腔内径。(8)耳蜗底周上半周宽度:耳蜗底周两圆形截面中份间的距离;(9)耳蜗中周下半周宽度:耳蜗中周两圆形截面中份间的距离;(10)耳蜗中周高度:顶中周交界处,蜗螺旋管圆形截面顶端至中周下半周下管壁间的垂直距离[8]。上述测量方法示意图见图1。分析判断每位患者是否存在双侧耳蜗轴缺如、双耳蜗顶中周融合、双侧前庭扩大和双侧内耳道狭窄。当前庭左右径>3.2 mm时确定为前庭扩大。
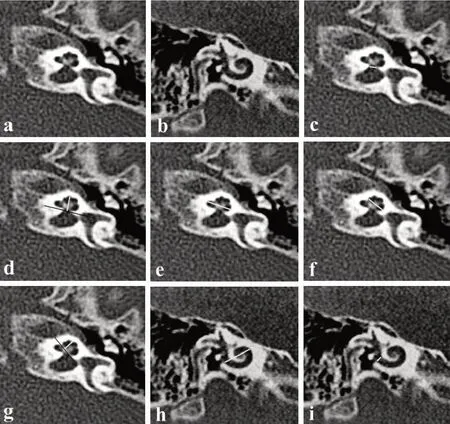
图1 内耳径线测量示意图
1.4 统计分析
连续变量采用均值±标准差表示,分类或等级变量采用例数(百分比)表示。计算合并双侧内耳畸形的百分比。采用卡方检验比较性别间各种合并畸形发生率的差异。采用配对t检验比较左侧和右侧内耳结构各种径线测量值的差异。P<0.05时认为统计学具有显著意义。采用SPSS 19.0进行统计分析。
2 结果
2.1 双侧LVA患者合并其他畸形
图2 为双侧LVA 的典型CT 图像。在入组的75 例双侧LVA 患者中,55 例(73.3%)合并双耳蜗轴缺如,42 例(56.0%)合并双耳蜗顶中周融合,59 例(78.7%)合并双侧前庭扩大,1 例(1.3%)合并双侧内耳道狭窄。在入组的45例男性患者中,32例(71.1%)合并双耳蜗轴缺如,25例(55.6%)合并双耳蜗顶中周融合,35 例(77.8%)合并双侧前庭扩大,所有45 例患者均无双侧内听道狭窄。在入组的30例女性患者中,23例(76.7%)合并双耳蜗轴缺如,17例(56.7%)合并双耳蜗顶中周融合,24 例(80.0%)合并双侧前庭扩大,1例(3.3%)合并双侧内耳道狭窄。男性和女性双侧LVA 患者间合并其他畸形发生率均无显著差异(双耳蜗轴缺如P=0.594;双耳蜗顶中周融合P=0.924;双侧前庭扩大P=0.818;双侧内听道狭窄P=0.400)。
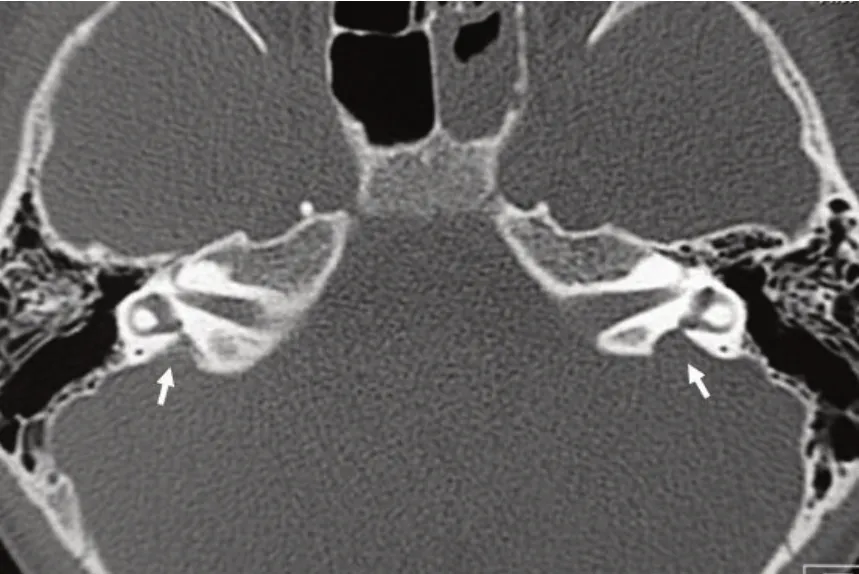
图2 双侧前庭导水管扩大的典型病例图像
2.2 双侧LVA患者双侧内耳结构径线值对比分析
内耳各结构的径线值测量结果见表1。内耳道平均直径(轴位)为左侧4.71±0.80 mm;右侧4.57±0.78 mm。内耳道平均直径(冠位)为左侧4.39±0.89 mm;右侧4.30±0.84 mm。左侧内耳道横断面前后径显著大于右侧(P=0.019),而冠状面上下径双侧对比无显著差异(P=0.111)。双侧前庭最大左右径(轴位)、前庭导水管中段的前后径、蜗神经孔宽度、耳蜗高度、耳蜗底周外径、耳蜗底周蜗螺旋管管径、耳蜗底周上半周宽度、耳蜗中周下半周宽度、耳蜗中周高度对比均无显著差异(P>0.05)。

表1 前庭导水管扩大患者双侧内耳结构径线的对比分析(mm)
3 讨论
LVA 是儿童感音神经性耳聋常见的内耳畸形,一般为胚胎中期发育障碍所致,发病原因较为复杂,遗传、药物、感染等因素均与其有关。高分辨率CT是诊断LVA的首选影像学手段,横断位图像可以清晰显示前庭导水管结果异常。LVA 的诊断标准存在异议:国外Mafee 和Reussner等[9]均认为当前庭导水管中段的前后径≥1.5 mm时,可确定为LVA;国内刘中林等[6]认为在先天性感音性聋患者中,前庭导水管开口或中间宽度>1.5 mm或横断面图像上前庭导水管与总脚相通亦可确定为前庭导水管扩大。苏丹柯等[10]认为,为避免诊断的假阳性,不应将实为内淋巴囊裂的前庭导水管外口宽度>1.5 mm作为LVA 的横断面CT 图像的诊断标准,而应将如下CT 征象及临床资料作为诊断依据:(1)水平半规管或总脚层面显示岩骨后缘有深大三角形或裂隙状、边缘清晰的明显骨缺损影;(2)骨缺损影内端(即前庭导水管近段)与前庭或总脚直接相通;(3)前庭导水管中段的前后径≥1.5 mm 且边缘清晰;(4)临床有先天性感音性耳聋。CT 征象中以(1)和(2)最为重要。本组研究中,75例双侧LVA患者的前庭导水管中段的前后径平均值为2.49±0.88 mm(左耳)和2.52±0.94 mm(右耳),与文献报道结果一致。
LVA 伴其他内耳畸形的发生率为41%~88%。LVA的前庭池较正常内耳组明显扩大,同时前庭导水管越扩大,前庭池也相对扩大,两者存在线性相关[11]。本研究75例双侧LVA患者,合并双耳蜗轴缺如55例(73.3%),双耳蜗顶中周融合42 例(56.0%),双侧前庭扩大59 例(78.7%)。双侧前庭扩大在LVA 伴随的其他内耳畸形中所占比例最多,与文献报道结果一致。
蜗神经孔为内耳道底部前下方的一个小圆形开口,蜗神经从此处通过。Fatterpekar 等[7]测量正常耳蜗孔的宽度平均为2.13±0.44 mm,先天性感音神经性耳聋蜗神经孔发育不良的宽度平均为1.82±0.24 mm,二者存在显著差异。国内学者对国人的正常蜗神经孔宽度进行CT径线测量,平均值为2.20±0.3 mm 和2.05±0.39 mm[12,13]。本研究入组患者的蜗神经孔平均宽度为1.98±0.34 mm(男性),1.97±0.30 mm(女性),与文献结果基本一致。
内耳道径线均值≤3 mm 视为内耳道狭窄,高分辨率CT可清晰显示内耳道的形态、大小及双侧对称情况。有文献报道[14],利用CT 的MRP 技术可分别显示内耳各结构的中轴层面,在此基础上的测量具有良好的可重复性,可以提供可靠的内耳形态学参数。本研究75例双侧LVA患者中,1例显示双侧内耳道狭窄。通过对内耳道径线值进行测量发现,内耳道平均直径(轴位)为左侧4.71±0.80 mm,右侧4.57±0.78 mm;内耳道平均直径(冠位)为左侧4.39±0.89 mm,右侧4.30±0.84 mm。双侧内耳道横断面前后径存在显著差异(P=0.019),而冠状面上下径无显著差异(P=0.111)。
高分辨率CT 是诊断耳蜗骨性畸形的首选影像学手段。耳蜗骨性畸形的影像诊断仅局限于单纯形态学观察,诊断的正确性很大程度上依赖于影像医生对耳蜗结构及畸形的认知水平和临床经验。通过影像学进行径线测量已广泛应用于临床诊断中,将弥补形态学观察的不足,尤其是在颞骨等结构细小部位,如前庭导水管径线的测量在诊断LVA中的应用等。Purcell等[15]测量了内耳结构的径线并用于辅助诊断内耳畸形,可有效识别内耳发育畸形。本研究在测量耳蜗结构径线时,主要参照国内巩武贤等[8]总结的MPR 后处理方法,重建了两个标准方位图像,耳蜗斜轴位剖面图(图1a)和耳蜗底周全程显示图(图1b)。耳蜗斜轴位剖面图(图1a)与解剖方位相似,较好地显示耳蜗底周上半周、中周、顶周、蜗轴、各周之间的骨性分隔及蜗神经管等结构。耳蜗底周全程显示图(图1b)在同一层面上全程显示了耳蜗底周形态及管腔。本研究共测量了7个耳蜗结构径线,分别测量了蜗神经孔宽度(图1c)、耳蜗高度(图1d)、耳蜗底周上半周宽度(图1e)、中周下半周宽度(图1f)、中周高度(图1g)、耳蜗底周外径(图1h)及底周蜗螺旋管管径(图1i),囊括了耳蜗主要结构的大小。本研究测量的7个径线值双耳之间均无显著差异(P>0.05),与既往研究报道基本一致[8]。通过耳蜗高分辨CT径线的标准化测量,对内耳的认识由形态学观察转向量化观察具有重要意义。耳蜗发育畸形是重度感音性耳聋患者常见病因,准确判断此类患者的发育状况,对于治疗方式的选择具有重要意义,尤其是电子耳蜗植入的术前评估。
LVA多数为双侧感音神经性耳聋,也可为混合性聋,高频下降明显。出生时听力接近正常,在受到轻微磕碰或感冒发烧等诱因时,出现听力下降,虽然急性期可以通过药物治疗(如血管扩张药、神经营养药、激素等)有所好转,但容易反复发作,且出现波动性听力下降,最终可导致不可逆的极重度听力损失,少数患者可出现眩晕、走路不稳、容易跌倒、恶心呕吐等症状。LVA患者如果初期是轻、中度听力损失,可选择助听器进行干预,而对于反复发作、听力损失程度逐渐加重、助听器补偿效果不良、言语测试得分降低的患儿,则建议及时进行人工耳蜗植入。人工耳蜗植入是大前庭水管综合征的有效干预手段。
本研究测量内听道最大径线由多年CT 工作经验的医师评估,利用CT 工作站的标尺工具进行测量,受测量者之间的一致性和标尺精度影响,容易产生系统误差,这是本研究的不足之处,其测量精度还需要进一步验证。内耳道狭窄与蜗神经发育不良高度相关,但是内耳道正常时也可能存在蜗神经发育不良,所以内耳道形态并非蜗神经完整性的可靠标志。内耳磁共振成像可以直接显示蜗神经发育不良征象,目前被认为是诊断蜗神经的最佳方法,对于感音神经性聋患者行人工耳蜗植入术前应常规行内耳磁共振检查,以评价蜗神经形态,提高人工耳蜗植入的手术效果。然而,本研究入组患者缺乏磁共振成像检查对蜗神经发育情况的进一步评估,这是本研究的不足之处,未来有必要通过磁共振成像观察听神经发育情况。
4 结论
本研究发现,双侧LVA患者常合并多种内耳畸形,以双侧前庭扩大较为常见。

