急性缺血性脑卒中患者抗血小板药物反应性与血小板参数及凝血功能的关系
张建东 武湘云 任慧玲 吴华 徐玉珠 何兴娟
急性脑梗死主要是由脑动脉粥样硬化斑块破裂引起血管内皮损伤、 血小板活化聚集, 引起局部脑组织血液灌注障碍, 导致局部神经细胞缺血缺氧性坏死, 出现一系列神经症状的疾病[1]。临床研究指出在急性脑梗死的治疗中快速改善缺血状态并恢复血液灌注是关键, 抗血小板治疗被循证医学证实是治疗急性脑梗死的最有效策略之一[2]。阿司匹林和氯吡格雷是常用的抗血小板药物,能有效抑制血小板聚集, 降低脑梗死程度, 预防病情进展[3]。近年来围绕阿司匹林和氯吡格雷抵抗的研究层出不穷,尤其是关于药物吸收、生物代谢、受体结合环节相关功能蛋白编码基因的多态性是研究的热点[4-7]。然而患者对阿司匹林和氯吡格雷的反应有很大的个体差异, 药物抵抗患者的抗血小板效果就会大打折扣,血栓并发症的概率也要超过常人[8]。研究表明,口服双联抗血小板药物可减少患者再缺血事件的发生[9]。本研究分析本院应用双联抗血小板治疗药物对脑卒中患者凝血功能及血小板参数的影响,为抗血小板药物的应用提供参考。
1 资料与方法
1.1 一般资料 选取本院收治的214例急性缺血性卒中患者。其中男121例,女93例;年龄45~82岁,平均(63.12±15.38)岁,均为首次发病。本研究获得医院伦理委员会批准, 患者及家属签署知情同意书。
1.2 纳入与排除标准
1.2.1 纳入标准:①符合《中国急性缺血性脑卒中诊治指南》脑卒中诊断标准;②发病急性期(7 d)内;③≥18周岁。
1.2.2 排除标准:①心源性脑卒中、其他病因型脑卒中以及不明原因导致的脑卒中等;②癌症、血液病、胃溃疡及十二指肠溃疡患者;③合并严重心、肺、肾、肝脏系统疾病的患者;④血小板计数<100×109/L,HCT<35%。
1.3 方法 2组均予以阿司匹林片(拜耳医药保健有限公司),口服, 100 mg,1次/d; 氯吡格雷片(赛诺菲制药有限公司)口服,75 mg,1次/d。2组患者均连续治疗 14 d。测定血小板功能。根据抗血小板抵抗将其分为阿司匹林抵抗组, 氯吡格雷抵抗组,阿司匹林与氯吡格雷抵抗组,阿司匹林与氯吡格雷敏感组。
1.4 观察指标 取患者空腹静脉血3 ml,注入含柠檬酸钠的采血管,混匀,4 000 r/min离心,5 min分离血浆。 经ACL-TOP-700型全自动凝血分析仪检测凝血酶原时间 (PT)、 活化部分凝血酶原时间 (APTT) 、 纤维蛋白原 (FIB)、D-二聚体(D-D)、凝血酶时间(TT)。取EDTA-K抗凝的全血,经希森美康XN-100测定血血小板数量(PLT)、平均血小板体积(MPV)、血小板分布宽度(PDW)、血小板压积(P-CT)。
1.5 统计学分析 应用SPSS 20.0统计软件,正态分布计量采用t检验,偏态分布采用中位数(四分位间距)表示,采用方差分析,P<0.05为差异有统计学意义。
2 结果
2.1 抗血小板药物治疗前后患者凝血指标的变化 治疗后患者组的PT、APTT、TT均较治疗前延长,FIB、 D-D 较治疗前降低 (P<0.05)。见表1。
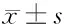
表1 患者用药前后凝血指标比较 n=214,
2.2 药物敏感和抵抗的患者凝血指标的变化 阿司匹林敏感组与抵抗组FIB比较,差异有统计学意义(P<0.05) 。氯吡格雷敏感组TT与抵抗组比较,差异有统计学意义(P<0.05)。见表2。
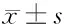
表2 药物敏感和抵抗患者凝血指标的比较
2.3 抗血小板药物治疗前后患者血小板参数的变化 治疗后患者组的PDW较治疗前降低,差异有统计学意义(P<0.05)。治疗前后PLT,MPV和P-CT差异无统计学意义(P>0.05)。见表3。
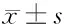
表3 患者用药前后血小板参数比较
2.4 药物敏感和抵抗的患者血小板参数变化 阿司匹林敏感组与抵抗组各指标比较,差异无统计学意义(P>0.05)。氯吡格雷敏感组PDW与抵抗组比较,差异有统计学意义(P<0.05)。见表4。
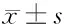
表4 药物敏感和抵抗患者血小板参数的比较
2.5 药物反应性与凝血指标、血小板参数的相关性分析 TT和PDW与氯吡格雷的反应性相关,差异有统计学意义(P<0.05)。见表5。

表5 药物反应性与凝血指标、血小板参数的相关性 M(IQR)
3 讨论
研究表明, 血栓形成和动脉粥样硬化是急性脑梗死的病理基础[10], 而血小板聚集在血栓形成以及动脉粥样硬化中均起到重要作用[11, 12]。因此抗血小板治疗成为急性脑梗死患者治疗的重要措施之一[13]。
阿司匹林是环氧合酶抑制剂, 能减少血栓素A2的合成来起到抗血小板聚集的效果[13]; 但是由于阿司匹林应用中在降低血栓素A2水平的同时也会导致前列环素生成减少[14], 因此抵消了部分抗血小板聚集效果。另外, 阿司匹林的抗血小板聚集效果存在个体差异性, 部分患者疗效不满意[15]。氯吡格雷,经肝脏代谢之后,选择性、不可逆的与血小板膜上的P2Y12受体结合[16],从而抑制ADP介导的血小板聚集。多项临床试验已证实了氯吡格雷的安全性和有效性[17, 18]。然而,部分患者在接受氯吡格雷治疗期间仍有心脑血管血栓事件发生[19]。如何推进个体化抗血小板治疗已成为临床关注焦点。
脑梗死的发病进展与动脉粥样硬化、 血液黏度有关, 其中血液黏附提高会加速血小板的聚集, 促进血栓的形成[20]。提示阿司匹林和氯吡格雷能促进患者凝血功能改善,改善局部微循环,从而抑制血栓的形成。本研究结果提示抗血小板药物治疗能抑制血小板的聚集, 降低血小板活化程度, 抑制血栓的形成, 从而达到治疗目的。进一步观察发现氯吡格雷敏感组患者的TT和PDW与抵抗组有统计学差异,然后通过相关性分析,发现这两个指标与氯吡格雷的反应相关。
阿司匹林抗血小板的机制主要是通过抑制花生四烯酸、环氧化酶,从而阻断血栓素A2的合成,发挥抗血小板的作用。氯吡格雷主要是作用血小板的P2Y12受体,选择性地抑制ADP与血受体结合,从而抑制血小板聚集。研究发现氯吡格雷可抑制凝血酶-抗凝血酶复合物的产生。凝血共同途径从因子X被激活至纤维蛋白形成。凝血酶形成后可正反馈刺激血小板收缩蛋白引起血块退缩,并促使血小板发生聚集和释放反应。氯吡格雷作用后抑制血小板聚集,减弱凝血酶对血小板的正反馈调节作用,致使凝血酶活性相应降低,具体作用机制需要深入研究。
综上所述, 阿司匹林和氯吡格雷, 能改善凝血功能, 降低血小板活化程度, 有助于促进患者神经功能改善,药物敏感和抵抗的患者凝血指标和血小板参数也随之变化,TT和PDW与氯吡格雷的反应相关,可作为监测药物反应的辅助指标。

