GAND评分评估急性缺血性脑卒中病人短期预后的临床价值
江 朋,王 翩
随着社会老龄化的加快及居民的不健康生活方式增加,我国急性缺血性脑卒中(acute ischemic stroke,AIS)的发病率逐年增加,即使临床诊断、治疗水平在不断提高,居民防治意识在不断增强,但出院后1年致死率、致残率仍高达33.4%~33.8%[1]。因此,探寻简便并能早期、准确评估AIS病人预后的指标或工具,可帮助临床医生优化医疗决策,让病人及家属可以合理规划远期生活。现有的洛桑急性卒中登记量表(Acute Stroke Registry and Analysis of Lausanne,ASTRAL)评分、缺血性卒中风险预测评分(Ischemic Stroke Predictive Risk Score,IScore)等虽可较好地评估AIS预后,但存在计算复杂、指标收集困难等缺点。因此,本研究拟通过回顾性分析AIS病人的临床资料,筛选影响其出院后3个月神经功能预后的独立危险因素,并创建一种新的评分系统,并评估其效力。
1 对象与方法
1.1 研究对象 回顾性连续纳入2020年1月—2021年1月于成都市第二人民医院急诊科就诊并入院治疗的AIS病人。本研究通过成都市第二人民医院伦理委员会审查批准。
1.2 纳入与排除标准 纳入标准:符合《中国急性缺血性脑卒中诊治指南2018》[1]中AIS的诊断标准;AIS发病后48 h内入院,且未进行溶栓或血管内治疗者;年龄≥18岁;入院后给予符合指南的药物治疗。排除标准:恶性肿瘤终末期,血液系统疾病,自身免疫性疾病,严重肝、肾功能障碍者;既往有严重神经功能缺陷,如脑梗死后生活不能自理、痴呆、精神障碍、昏迷或植物状态等;临床资料不全者。
1.3 研究方法
1.3.1 基本资料的收集 收集病人性别、年龄,入院时收缩压(SBP)、既往史(如高血压、糖尿病、心房颤动史、吸烟史)等资料。
1.3.2 实验室资料的收集 收集病人入院时首次实验室检验结果:血红蛋白(Hb)、中性粒细胞计数与淋巴细胞计数比值(NLR)、血小板计数(PLT)、血糖(Glu)、血肌酐(Cr)、三酰甘油(TG)、总胆固醇(TC)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)、D-二聚体(D-dimer)、血尿酸(UA)等。
1.3.3 量表评分统计 根据收集的资料,计算病人进入急诊时美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评分和ASTRAL评分、 IScore评分、出院3个月改良Rankin量表(Modified Rankin Scale,mRS)评分。所有评分均由2名工作5年以上的神经内科医师监督完成。
1.3.4 分组及评估效力比较 根据AIS病人出院3个月的mRS评分将病人分为预后良好组(mRS<3分,225例)和预后不良组(mRS≥3分,87例)。分别比较简易急性卒中(Glucose Atrial Fibrillation Neutrophil-lymphocyte Ratio D-dimer,GAND)评分、ASTRAL评分、IScore评分对病人预后的评估效力。

2 结 果
2.1 两组病人临床资料比较 本研究共纳入AIS病人312例。其中,男193例(61.86%),女119例(38.14%),年龄(70.05±13.01)岁,随访至出院后3个月,共有87例(27.88%)预后不良(mRS≥3分)。预后不良组与预后良好组在性别、年龄、心房颤动史,入院时SBP、NLR、Glu、D-dimer、ASTRAL评分、IScore评分方面比较,差异均有统计学意义(P<0.05)。详见表1。

表1 两组病人临床资料比较

(续表)
2.2 AIS病人预后不良的独立危险因素 单因素Logistic回归分析结果显示,性别、年龄、心房颤动史、入院时SBP、Glu、NLR、Hb、D-dimer是AIS病人预后不良的影响因素(P<0.05)。在校正潜在混杂因素后,多因素Logistic回归分析显示,心房颤动史、入院时SBP、Glu、NLR、D-dimer是影响AIS病人预后的独立危险因素(P<0.05),且ROC曲线分析显示,NLR最佳截断值为3.63,Glu的最佳截断值为6.22 mmol/L,D-dimer的最佳截断值为0.54 mg/L。详见表2、表3。

表2 AIS病人预后不良的单因素分析

表3 AIS病人预后不良的多因素分析
2.3 GAND评分模型的构建 根据各独立危险因素的截断值,将连续性变量转换为分类变量,再进行Logistic回归分析,得到心房颤动史、NLR、Glu、D-dimer是AIS病人预后不良的独立危险因素,根据多因素Logistic回归中回归系数对各指标赋值:心房颤动史(有心房颤动史计1分,无心房颤动史计0分),NLR(≤3.63计0分,>3.63计1分)、Glu(≤6.22 mmol/L计0分,>6.22 mmol/L计2分)、D-dimer(≤0.54 mg/L计0分,>0.54 mg/L计3分),建立GAND评分模型。详见表4。
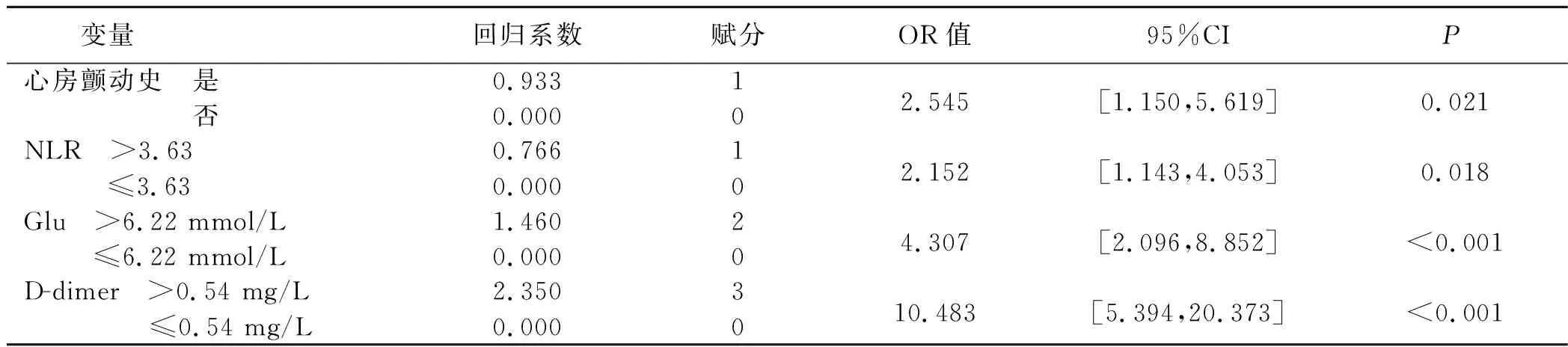
表4 分类亚变量多因素Logistic回归赋分表
2.4 GAND评分预估AIS病人预后不良的效能 GAND评分预估AIS病人预后不良的AUC为0.855[95%CI(0.811,0.892),P<0.001],灵敏度为72.41%,特异度为 85.33%,阳性预测值为98.5%,阴性预测值为32.1%,阳性似然比为0.32,阴性似然比为4.94。GAND评分评估效能不劣于 ASTRAL 评分(AUC=0.848)和IScore 评分(AUC=0.810)(P>0.05)。详见表5、图1。

表5 各评分对AIS病人预后不良的评估效能

图1 GAND评分与其他评分评估AIS病人预后不良的ROC曲线
3 讨 论
本研究结果显示,心房颤动史是AIS病人出院后3个月预后不良的独立危险因素。心房颤动是一种最常见的心律失常。附壁血栓脱落导致的血栓栓塞性脑卒中是心房颤动致死、致残的主要原因。Vahanian等[2]研究发现,心房颤动相关性脑卒中症状重、易复发、医疗花费高,且致死率、致残率也明显高于非心房颤动相关脑卒中。Li等[3]对965例急性脑卒中病人随访180 d后发现,心房颤动是病人神经功能预后不良(mRS评分>2分)的独立危险因素。Yi等[4]研究发现,给予治疗剂量华法林治疗的心房颤动病人入院时中度、重度脑卒中比例明显低于未接受抗栓治疗或亚治疗性华法林者,且能改善病人脑卒中后90 d的神经功能预后。因此,应对心房颤动病人进行风险评估,对血栓栓塞风险高的病人进行合理、规范的抗凝治疗,从而改善病人预后。
本研究结果显示,入院时较高的血糖水平是AIS病人出院后3个月预后不良的独立危险因素。高血糖可引起缺血性脑组织细胞内酸中毒,导致线粒体功能障碍,从而引起脑损伤,也可刺激活性氧和氮的形成,促进脑水肿和出血性转化等再灌注损伤的发生,加重脑损伤[5]。研究发现,高血糖可促进基质金属蛋白酶-9的表达,破坏基底膜,增加血脑屏障通透性,促进脑缺血再灌注损伤[6]。既往研究也证实,高血糖与脑梗死面积、神经功能缺损程度和预后、死亡率等呈正相关[7]。Rinkel等[8]研究发现,入院时较高血糖水平与急性脑卒中病人90 d神经功能预后不良相关,且增加血管内治疗病人出血风险。因此,建议对入院的急性脑卒中病人积极控制血糖,防止病情恶化,改善预后。
本研究结果显示,NLR是AIS病人出院后3个月预后不良的独立危险因素。脑梗死后可释放一系列类炎性因子,损伤血管内皮结构,影响血脑屏障通透性,加重缺血再灌注损伤,同时炎症反应也可产生大量氧自由基等直接损伤脑组织[9]。NLR是近年来提出的一种炎症指标,中性粒细胞代表炎症反应,而淋巴细胞则代表应激状态,其越高说明炎症反应越剧烈[10]。Cheng等[11]研究发现,入院早期高血糖水平和NLR升高与急性缺血性脑卒中病人3个月神经功能预后相关。Wang等[12]的一项队列研究也显示,入院时NLR水平能较好地预测急性缺血性脑卒中病人3个月预后,NLR越高病人死亡率和神经功能预后不良发生率越高。
本研究结果显示,预后不良组入院时D-dimer水平高于预后良好组,且是AIS病人出院后3个月神经功能预后不良的独立危险因素。D-dimer 是纤维蛋白降解产生,反映凝血和纤溶活化的标记物,其水平升高表示纤溶亢进,多见于止血异常、血栓形成或活化[13]。近年来已有研究证实,D-dimer与急性缺血性脑卒中病人早期病情严重程度、进展、预后以及疾病复发相关[14]。Sato等[15-16]研究发现,入院时D-dimer水平是急性缺血性脑卒中病人出院后3个月神经功能预后不良的独立危险因素,且预测效能良好,D-dimer水平越高,预后越差。
本研究结果显示,ASTRAL评分、IScore评分均能较好地评估急性缺血性脑卒中病人预后,与Shen等[17]的研究结果一致。ASTRAL 评分是由瑞士洛桑卒中登记研究中心研发的首个预测脑卒中病人出院3个月后神经功能预后的量表,包括NIHSS评分、年龄、发病至入院就诊时间、视野范围、急性期血糖水平、意识水平6项指标[18],是由影响病人预后的独立危险因素衍生而来,其综合预测效能好,且不需要借助影像学等结果,在入急诊科后早期即可评估,因此在临床上广泛应用[19]。但是对非神经专科医生而言NIHSS评分耗时较长,且计算得分相对复杂,因此在急诊科使用受到一定限制。IScore评分由加拿大学者Saposnik等[20]开发,用于AIS病人入院后早期预测短期和长期死亡风险的工具,分值越高,死亡风险越高。Matsumoto等[21]研究发现,IScore评分同样可用于预测AIS病人神经功能预后,且有较好的预测效能(AUC为0.88~0.94)。由于其包含了对病人基础疾病(心肌梗死、肿瘤、透析)的评估,且需要完成影像学检查区分腔隙性、非腔隙性梗死,因此存在指标获得较为困难、变量集得分计算复杂等弊端。
GAND评分是由影响病人预后的独立危险因素组成,只需要心房颤动史、入院NRL、Glu、D-dimer 4个指标,获取容易,赋值简单,能快速计算得分,且评估效能(AUC=0.855)不劣于ASTRAL评分(AUC=0.848)、IScore评分(AUC=0.810),更适用于首诊医生快速评估预后,与病人及家属沟通病情,优化医疗决策。

