消化内镜联合泮托拉唑静脉滴注治疗消化性溃疡出血的疗效及对机体应激反应的影响
董旺黎,杨春娟,张莉静
1.陕西省康复医院内科,陕西 西安 710065;2.陕西省第四人民医院消化内科,陕西 西安 710043
消化性溃疡(peptic ulcer disease,PUD)是全球范围内常见的消化系统疾病,是指胃肠黏膜被胃酸、胃蛋白酶等侵蚀而导致的胃壁深层黏膜损伤,其典型症状为周期性上腹痛,伴反酸、呕吐等,少数患者无症状或症状轻微,常合并消化道出血[1-2]。PUD临床方案以抑酸、止血为主,质子泵抑制剂(proton-pump inhibitor,PPI)是治疗PUD最先进的药物之一,泮托拉唑作为第三代PPI,抑酸效果高效快速,可以有效保护胃壁溃疡面,利于后续应用止血药、抗生素等,充分发挥抑酸、止血效果[3-4]。但PUD出血止血困难且易反复发作,常规诊疗方案难以满足临床需求。近年来发现内镜止血对PUD出血疗效显著,其具有微创、恢复迅速、操作准确等特点,逐渐成为临床研究热点[5]。内镜止血与PPI的联合应用对PUD出血疗效如何目前仍处于探索阶段,还需要更多研究结果佐证。基于此,本研究主要观察消化内镜联合泮托拉唑静脉滴注对PUD 出血的疗效,并探究两者联用对机体应激反应的影响。
1 资料与方法
1.1 一般资料 选择2019 年5 月至2021 年5 月期间陕西省康复医院收治的80例PUD出血患者为研究对象。纳入标准:(1)结合临床体征,经内镜检查符合PUD 诊断标准,合并消化道出血[6];(2)年龄18~80 岁;(3)均为初次确诊;(4)入组前3个月内未接受其他PUD出血相关治疗;(5)遵循研究方案,依从性良好;(6)患者及家属均知情本研究。排除标准:(1)合并严重心肺功能不全、严重肝肾疾病、凝血功能异常者;(2)影响内镜插入的相关疾病,如腐蚀性食道炎等;(3)合并消化道功能障碍,如肠梗阻等;(4)合并其他引起消化道出血的疾病,如食管胃底静脉曲张等;(5)预期治疗效果不佳者;(6)合并胃切除史、胃肠吻合术史等;(7)药物过敏。按照入院顺序进行编号,采用随机数表法分为联合组和对照组各40 例。两组患者的基线资料比较差异均无统计学意义(P>0.05),具有可比性,见表1。本研究经陕西省康复医院伦理委员会批准。
表1 两组患者的基线资料比较[例(%),±s]Table 1 Comparison on baseline data between the two groups[n(%), ±s]
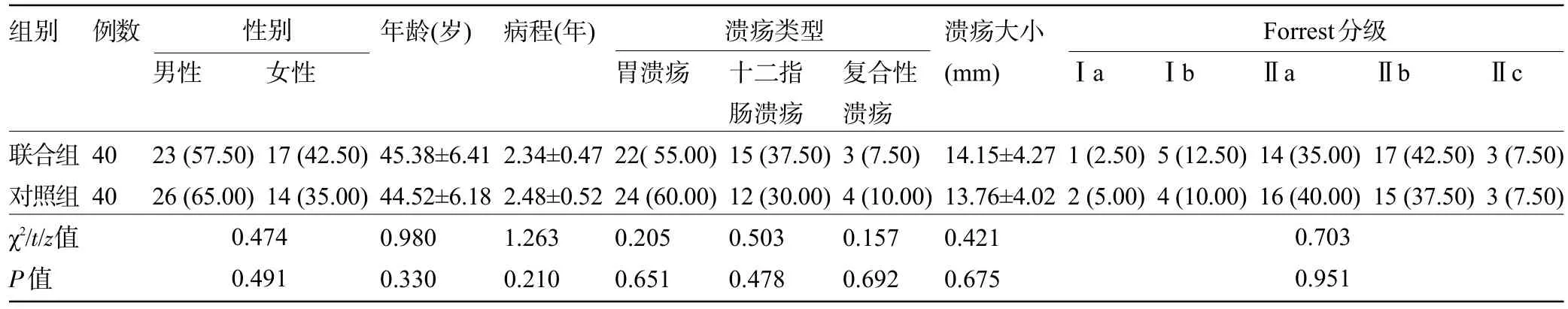
表1 两组患者的基线资料比较[例(%),±s]Table 1 Comparison on baseline data between the two groups[n(%), ±s]
组别联合组对照组χ2/t/z值P值例数40 40男性23(57.50)26(65.00)女性17(42.50)14(35.00)年龄(岁)45.38±6.41 44.52±6.18 0.980 0.330病程(年)2.34±0.47 2.48±0.52 1.263 0.210胃溃疡22(55.00)24(60.00)0.205 0.651十二指肠溃疡15(37.50)12(30.00)0.503 0.478溃疡大小(mm)14.15±4.27 13.76±4.02 0.421 0.675Ⅰa 1(2.50)2(5.00)Ⅰb 5(12.50)4(10.00)Ⅱa 14(35.00)16(40.00)Ⅱb 17(42.50)15(37.50)Ⅱc 3(7.50)3(7.50)0.703 0.951 Forrest分级溃疡类型复合性溃疡3(7.50)4(10.00)0.157 0.692性别0.474 0.491
1.2 治疗方法
1.2.1 对照组 该组患者给予80 mg 泮托拉唑(武汉天安医药科技有限公司,国药准字H20113404)混合100 mL 生理盐水静脉滴注,3 d 后调整剂量改为40 mg 泮托拉唑混合48 mL 生理盐水8 mL/h 持续滴注,治疗5~7 d 后若患者出血情况得到控制则改为口服泮托拉唑肠溶片(40 mg,湖北广济药业股份有限公司,国药准字H20093467),1次/片,1 d/次,共治疗1个月。
1.2.2 联合组 该组患者在对照组基础上采用内镜下止血术治疗。全麻插管后行无痛内镜止血,借助内镜找到溃疡部位及溃疡出血点,根据不同Forrest分级给予对应治疗手段,Forrest Ⅰa~Ⅰb 级:局部喷洒8%去甲肾上腺素生理盐水,金属钛夹夹闭出血点,反复冲洗后观察出血情况;Forrest Ⅱa 级:对出血点应用1∶10 000 去甲肾上腺素生理盐水多点注射,选取3~4 个点,每个点注射量0.5~1.0 mL,注射完毕后夹闭出血点;Forrest Ⅱb 级:洗去血凝块后行多点注射;Forrest Ⅱc级:无特殊处理。
1.3 观察指标与评价方法 (1)临床疗效[7]:根据PUD出血止血效果、症状缓解程度及胃镜检查分为显效、有效、无效3个等级。治疗后3 d成功止血,临床症状消失,无呕血、黑便,大便潜血阴,胃镜下未见出血,纤维蛋白原(Fbg)和胃液pH 值恢复正常为显效;治疗后3 d 减少出血,呕血、黑便等临床症状有所好转,大便潜血阴或未转阴,胃镜下轻度出血,纤维蛋白原(fibrinogen,Fbg)和胃液pH值改善超过50%为有效;以上均未改善为无效。总有效为显效、有效之和。(2)机体应激:抽取患者治疗前后静脉血,留存一份用于检测胃功能,采用可见分光光度法检测超氧化物歧化酶(superoxide dismutase,SOD)、丙 二 醛(malondialdehyde,MDA),采用微量法检测谷胱甘肽过氧化物酶(glutathione peroxidase,GSH-PX)、总抗氧化能力(total antioxidant capacity,T-AOC),试剂盒均购自Solarbio公司,操作过程严格遵循说明书。(3)胃功能:采用量子点荧光免疫法检测胃蛋白酶原Ⅰ(pepsinogen Ⅰ,PGⅠ)、胃蛋白酶原Ⅱ(pepsinogen Ⅱ,PGⅡ)、胃泌素17(gastrin-17,G-17),并计算PGR(PGⅠ/PGⅡ),试剂盒购自南京申基医药科技有限公司,操作过程严格遵循说明书。(4)安全性:随访6个月,观察患者腹泻、皮疹、便秘、头痛的发生情况。
1.4 统计学方法 应用SPSS22.0 统计软件分析全部数据。计量资料以均值±标准差(±s)表示,组间比较采用独立t 检验,组内比较采用配对t 检验,整体等级资料采用Wilcoxon秩和检验;计数资料组间比较采用χ2检测或Fisher精确检验法。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的临床疗效比较 联合组患者的临床治疗总有效率为95.00%,明显高于对照组的75.00%,差异有统计学意义(χ2=6.275,P=0.012<0.05),见表2。
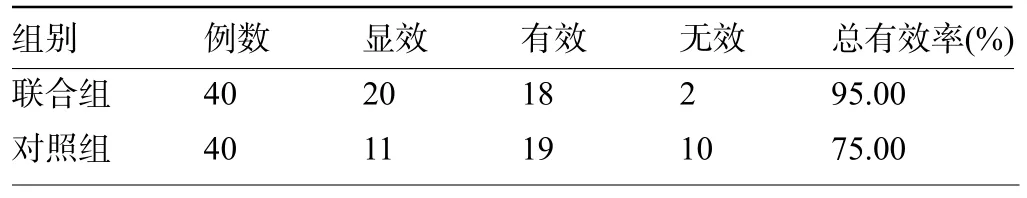
表2 两组患者的临床疗效比较(例)Table 2 Comparison on clinical effect between the two groups(n)
2.2 两组患者治疗前后的机体应激指标比较 治疗前,两组患者的SOD、MDA、GSH-PX、T-AOC 比较差异均无统计学意义(P>0.05);治疗后,两组患者的SOD、GSH-PX、T-AOC 明显升高,MDA 明显降低,且联合组患者的SOD、GSH-PX、T-AOC 明显高于对照组,MDA 明显低于对照组,差异均有统计学意义(P<0.05),见表3。
表3 两组患者治疗前后的机体应激指标比较(±s)Table 3 Comparison on body stress indexes between the two groups(±s)
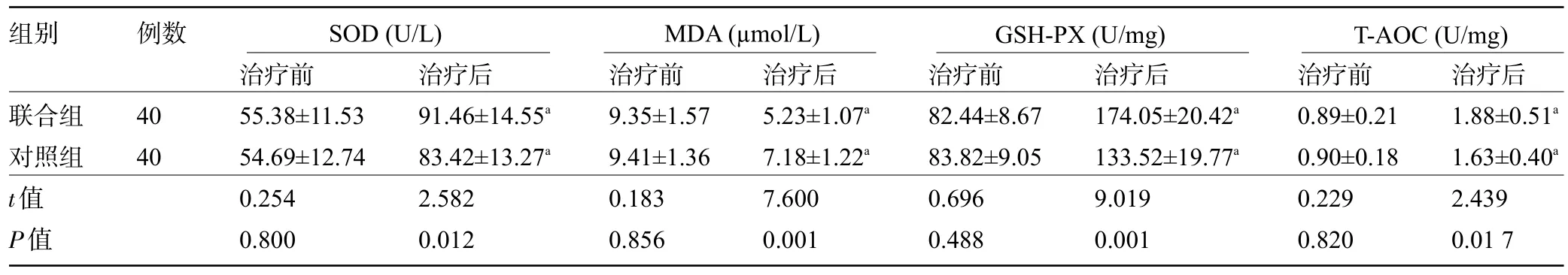
表3 两组患者治疗前后的机体应激指标比较(±s)Table 3 Comparison on body stress indexes between the two groups(±s)
注:与同组治疗前比较,aP<0.05。Note:Compared with that in the same group before treatment,aP<0.05.
组别联合组对照组t值P值例数40 40治疗前55.38±11.53 54.69±12.74 0.254 0.800治疗后91.46±14.55a 83.42±13.27a 2.582 0.012治疗前9.35±1.57 9.41±1.36 0.183 0.856治疗后5.23±1.07a 7.18±1.22a 7.600 0.001治疗前82.44±8.67 83.82±9.05 0.696 0.488治疗后174.05±20.42a 133.52±19.77a 9.019 0.001治疗前0.89±0.21 0.90±0.18 0.229 0.820治疗后1.88±0.51a 1.63±0.40a 2.439 0.01 7 SOD(U/L) MDA(µmol/L) GSH-PX(U/mg) T-AOC(U/mg)
2.3 两组患者治疗前后的胃功能比较 治疗前,两组患者的GⅠ、PGⅡ、PGR、G-17 比较差异均无统计学意义(P>0.05);治疗后,两组患者的PGⅠ、PGⅡ明显降低,PGR、G-17明显升高,且联合组PGⅠ、PGⅡ明显低于对照组,PGR、G-17明显高于对照组,差异均有统计学意义(P<0.05),见表4。
表4 两组患者治疗前后的胃功能比较(±s)Table 4 Comparison on gastric function between the two groups(±s)
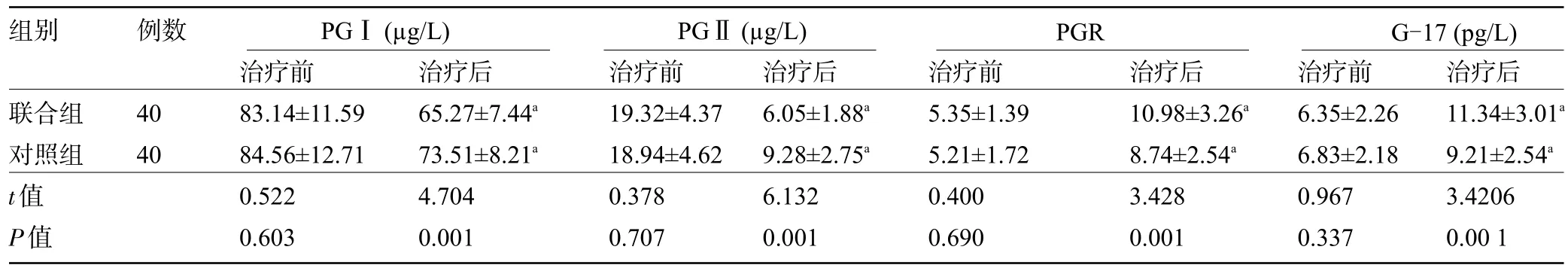
表4 两组患者治疗前后的胃功能比较(±s)Table 4 Comparison on gastric function between the two groups(±s)
注:与同组治疗前比较,aP<0.05。Note:Compared with that in the same group before treatment,aP<0.05.
组别联合组对照组t值P值例数40 40治疗前83.14±11.59 84.56±12.71 0.522 0.603治疗后65.27±7.44a 73.51±8.21a 4.704 0.001治疗前19.32±4.37 18.94±4.62 0.378 0.707治疗后6.05±1.88a 9.28±2.75a 6.132 0.001治疗前5.35±1.39 5.21±1.72 0.400 0.690治疗后10.98±3.26a 8.74±2.54a 3.428 0.001治疗前6.35±2.26 6.83±2.18 0.967 0.337治疗后11.34±3.01 9.21±2.54a 3.4206 0.00 1 PGⅠ(µg/L) PGⅡ(µg/L) PGR G-17(pg/L)
2.4 两组患者的不良反应比较 联合组患者均未发生呛咳、误吸、感染、穿孔等现象,两组患者的不良反应总发生率比较差异无统计学意义(P>0.05),见表5。
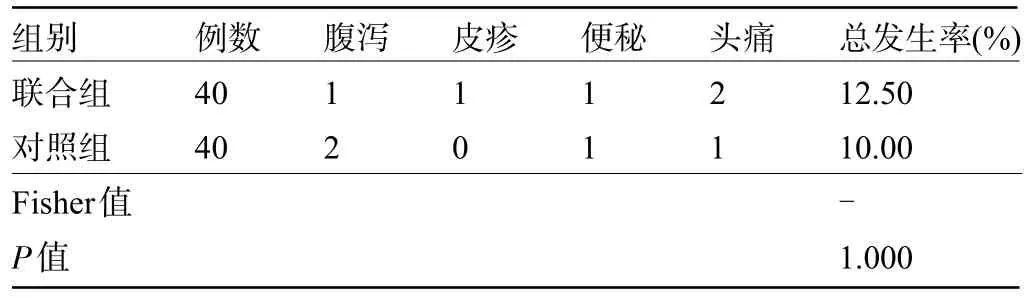
表5 两组患者的不良反应比较(例)Table 5 Comparison on adverse reactions between the two groups(n)
3 讨论
随着我国社会饮食结构、生活方式改变,PUD 患者日益增多,PUD病情绵延、发作易反复,一旦得不到有效控制则极易引发消化道出血,PUD并出血是临床急危重症,严重威胁着患者生命安全[8]。胃部强酸环境是诱发PUD 出血的重要影响因素,因此抑酸、止血是PUD 出血的主要治疗目的。泮托拉唑作为强效抑酸剂,进入胃部后可以选择性地作用于胃蛋白酶,阻断胃酸分泌,从而减轻持续出血,后续使用止血药物可以帮助抑制出血,但对于活动性出血,其临床疗效并不理想[9]。内镜下止血是目前研究热点,消化内镜可以清晰观察到消化道管壁结构,利于针对性处理胃黏膜病变处,局部药物喷洒、金属钛夹夹闭等处理均可以起到有效止血作用[10]。本研究结果显示,联合组患者的PUD 出血治疗总有效率为95.00%,明显高于对照组的75.00%,差异均有统计学意义(P<0.05),与既往研究[11]相符。
相关研究表明,PUD出血会引发机体氧化应激反应,机体自身抗氧化防御体系可以抵抗机体代谢过程中产生的大量自由基,保护组织和细胞不受损伤,但人体处于疾病状态时,自由基会过量产生打破氧化还原状态,诱发机体氧化应激,并且损伤肠黏膜屏障,影响病情控制[12-13]。SOD、MDA、GSH-PX、T-AOC 是氧化应激主要标志物,SOD、GSH-PX、T-AOC 的下降和MDA的上升表明机体抗氧化防御体系失衡。本研究结果显示治疗后两组患者SOD、GSH-PX、T-AOC明显升高,MDA 明显降低,联合组SOD、GSH-PX、T-AOC高于对照组,MDA 低于对照组。SOD、GSH-PX 可以清除氧自由基,增加SOD、GSH-PX可以提高机体抗氧化能力,T-AOC 反映机体抗氧化系统的整体功能状态,MDA反映氧化胁迫程度,MDA越高表示机体收到的氧化刺激越严重,泮托拉唑可以明显提高SOD、GSH-PX、T-AOC,并降低MDA,对PUD出血患者机体应激改善效果良好,但消化内镜联合泮托拉唑对PUD出血患者机体应激的改善更显著,这取决于消化内镜可以达到有目的性的止血,更利于患者恢复,并减少氧自由基产生,继而减轻机体应激反应。
PUD出血的本质是胃黏膜的损伤,受到胃酸和胃蛋白酶的影响,PGⅠ、PGⅡ是胃蛋白酶原,与胃黏膜萎缩关系密切,PGR 的升高表明胃黏膜萎缩程度加剧。研究表明G-17 的增高影响人体消化吸收功能,会导致一系列胃肠道疾病,如胃溃疡、胃炎等[14]。本研究结果显示,治疗后两组患者PGⅠ、PGⅡ明显降低,PGR、G-17明显升高,联合组PGⅠ、PGⅡ低于对照组,PGR、G-17 高于对照组。侯静等[15]也报道降低PGⅠ、PGⅡ水平,提高G-17 水平可以增加PUD 出血治疗有效率。研究结果提示了消化内镜联合泮托拉唑治疗可以通过降低PGⅠ、PGⅡ水平,提高G-17 水平来改善PUD出血。从安全性上看,消化内镜并未出现呛咳、误吸、感染、穿孔等现象,且两组不良反应发生率差异无统计学意义(P>0.05),提示消化内镜联合泮托拉唑治疗PUD出血不会造成额外不良反应。
综上所述,消化内镜联合泮托拉唑静脉滴注治疗PUD 出血患者疗效确切,症状改善显著,可以从提高SOD、GSH-PX、T-AOC、PGR、G-17水平和降低MDA、PGⅠ、PGⅡ水平来改善氧化应激状态和胃功能,且安全性较高。

