临床药师对ICU 肾功能不全患者实施抗菌药物剂量优化的效果评价
侯佳,张敏,李进峰*
威海市立医院,1 药剂科,2 检验科,威海 264200
重症监护室(intensive care unit, ICU)患者病情普遍较重,多病共患、脓毒症、置管等侵入性操作多等因素导致ICU 患者抗菌药物应用普遍。相关研究显示[1],我国ICU 患者抗菌药物使用率高达82.39%,且因高龄及原发病等因素,多数患者存在脏器功能减退的情况,其中肾功能不全约占48.5%[2],并有6%的患者需要进行床旁连续肾脏替代治疗(continuous renal replacement therapy,CRRT)[3]。抗菌药物多数经肾脏排出,肾功能不全时,药物经肾脏清除降低,药物积蓄而引起的不良反应会增加[4]。当患者接受CRRT 治疗时,药物本身的药动学/药效学(pharmacokinetics/pharmacodynamics,PK/PD)特征、患者的病理生理状态及CRRT 的不同治疗模式等会对药物的清除产生一定的影响。因此,对于肾功能不全或接受CRRT 治疗的患者,在应用抗菌药物时需要做个体化剂量调整。本研究收集2020~2021 年某院ICU科室肾功能不全患者的病例,回顾性分析临床药师参与抗菌药物剂量优化的情况,评估干预效果,为临床医生合理应用抗菌药物提供参考,以期为临床药师对肾功能不全患者实施个体化药学监护提供方法借鉴。
1 资料与方法
1.1 资料来源
对于成人,一般认为肌酐清除率(creatinine clearance,CCr)范围在51~70ml/min,为肾功能轻度损害;CCr在31~50ml/min 为肾功能中度损害;CCr在30ml/min 以下,为肾功能重度损害[5]。而对于绝大多数抗菌药物,CCr>50ml/min 的患者均采用正常剂量[6]。因此,筛选该院2020~2021 年ICU科室中CCr≤50ml/min且应用抗菌药物的患者,剔除多次入住ICU、局部使用抗菌药物、病例资料不详的病例,并剔除因肝功能不全等其他因素进行抗菌药物剂量调整的病例进行针对性的研究具有重要意义。
把纳入研究的185 例患者根据肾功能损害程度分为3 组:①肾功能中度损害组(A 组,n=91)CCr=31~50ml/min。②肾功能重度损害组(B 组,n=67)CCr=16~30ml/min。③CRRT 治疗组(C 组,n=27)CCr≤15ml/min。A 组:男性59 例,女性32例;平均年龄(68.67±12.42)岁。B 组:男性41例,女性26 例;平均年龄(67.67±6.02)岁。C 组:男性17 例,女性10 例;平均年龄(67.33±12.21)岁。3 组患者年龄、性别等一般资料比较无统计学差异(P>0.05),具有可比性。
1.2 临床药师的干预方法
ICU 临床药师参与查房,审核感染患者的抗菌药物医嘱,制定药学监护计划,包括监测炎症指标变化趋势、患者肾功能情况、有无抗菌药物相关的不良反应发生、药物过敏史、抗菌药物应用方案。根据医院检验信息系统监测的患者血清肌酐浓度,用Cockcroft-Gault(C-G)公式计算出CCr,纳入每日的肾功能监护数据。筛查出CCr≤50ml/min的肾功能不全患者,结合患者病情、选用抗菌药物种类等信息,来评判医生制定的抗菌药物剂量方案是否合理,对需要进行剂量调整的患者及时向医生提出优化建议,并追踪医生是否采纳建议,对调整剂量后的患者感染、肾功能指标改善情况、抗菌药物相关不良反应进行回访。
1.3 抗菌药物剂量调整参考标准
①药品说明书。②《新编药物学》(第17 版)[7]附录12“肝、肾功能低下时药物半衰期(t1/2)和剂量调整”。③《热病桑福德:抗微生物诊疗指南》(第50 版)[8]“成人肾功能不全患者的抗感染药物剂量调整”。④国内外相关指南或参考书。
1.4 统计学方法
采用Microsoft Excel 软件,记录患者的病历号、姓名、性别、年龄、身高、体重、血清肌酐浓度、CCr、所用抗菌药物种类、用法用量、剂量调整情况、炎症指标变化趋势、不良反应发生情况。
采用SPSS 25.0 统计软件对数据进行统计分析,计算临床药师干预比例,评价干预后患者整体情况,根据数据是否为正态分布。计量资料以±s 表示,采用方差分析或韦尔奇检验,P<0.05 为具有统计学差异。计数资料以n(%)表示,采用χ2检验,P<0.05 为具有统计学差异。干预组与未干预组比较采用χ2检验,P<0.05 为具有统计学差异。干预组组间比较采用α分割法,P<0.017 为具有统计学差异。
2 结果
2.1 患者基线情况
3 组患者基础疾病中存在慢性肾功能不全的情况比较具有统计学差异(P<0.05)(表1)。
表1 3 组患者的基线情况比较 ±s,n(%)
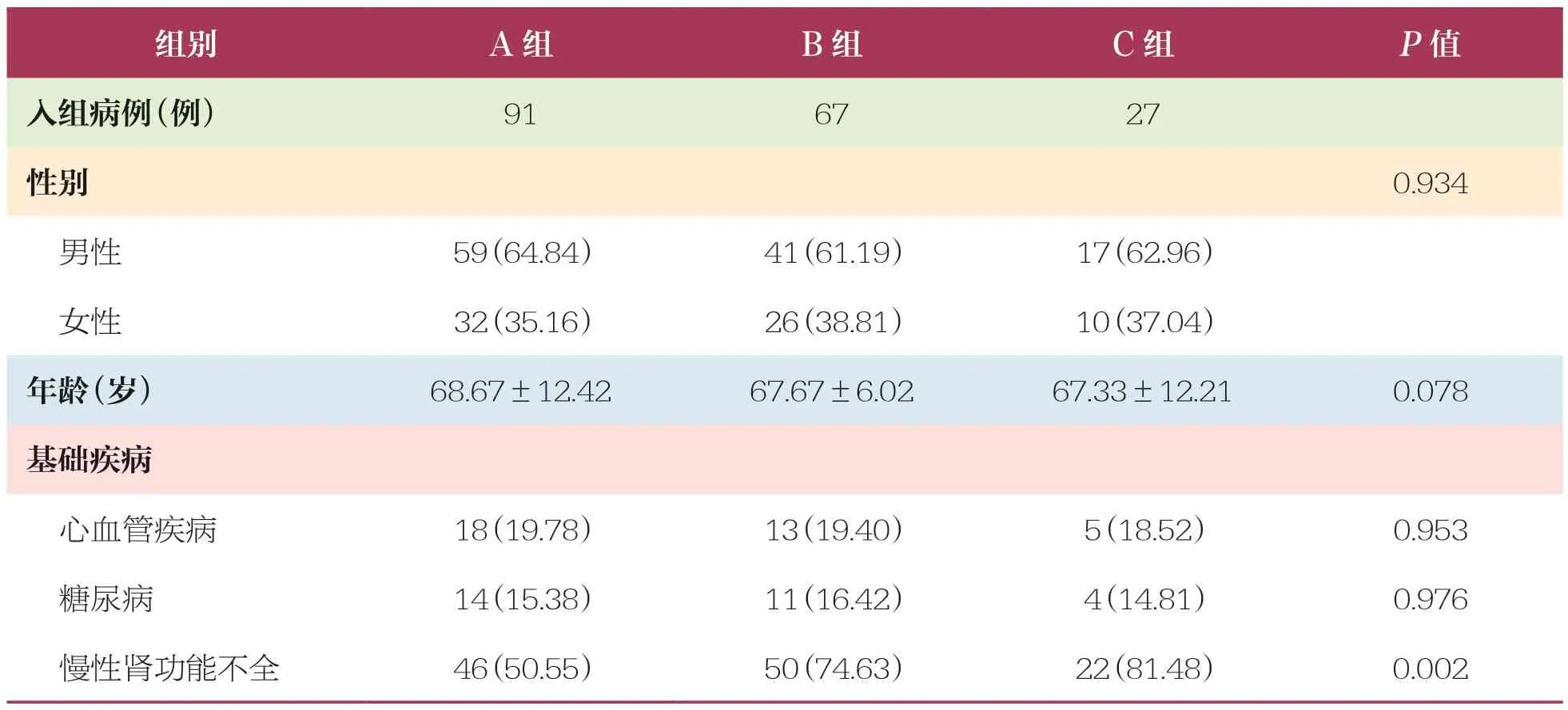
表1 3 组患者的基线情况比较 ±s,n(%)
组别 A 组 B 组 C 组 P 值入组病例(例) 91 67 27性别 0.934男性 59(64.84) 41(61.19) 17(62.96)女性 32(35.16) 26(38.81) 10(37.04)年龄(岁) 68.67±12.42 67.67±6.02 67.33±12.21 0.078基础疾病心血管疾病 18(19.78) 13(19.40) 5(18.52) 0.953糖尿病 14(15.38) 11(16.42) 4(14.81) 0.976慢性肾功能不全 46(50.55) 50(74.63) 22(81.48) 0.002
2.2 抗菌药物剂量调整情况
185 例肾功能不全患者中,结合实际情况需要进行抗菌药物剂量调整的有130 例,医生采纳建议的有104 例(占80%)。需要调整剂量的抗菌药物的种类排名前4 位的依次是青霉素类、糖肽类、头孢菌素类、碳青霉烯类,临床药师的有效干预率依次为81.54%、88.89%、82.61%、72.73%(表2)。3 组的有效干预比例分别为57.69%、81.48%、91.67%( 表3),B、C 组 与A 组比较具有统计学差异(P<0.017)(表4),表明患者肾功能不全程度越严重,医生越倾向于采纳临床药师的建议。

表2 临床药师对肾功能不全患者应用抗菌药物的干预情况 n(%)
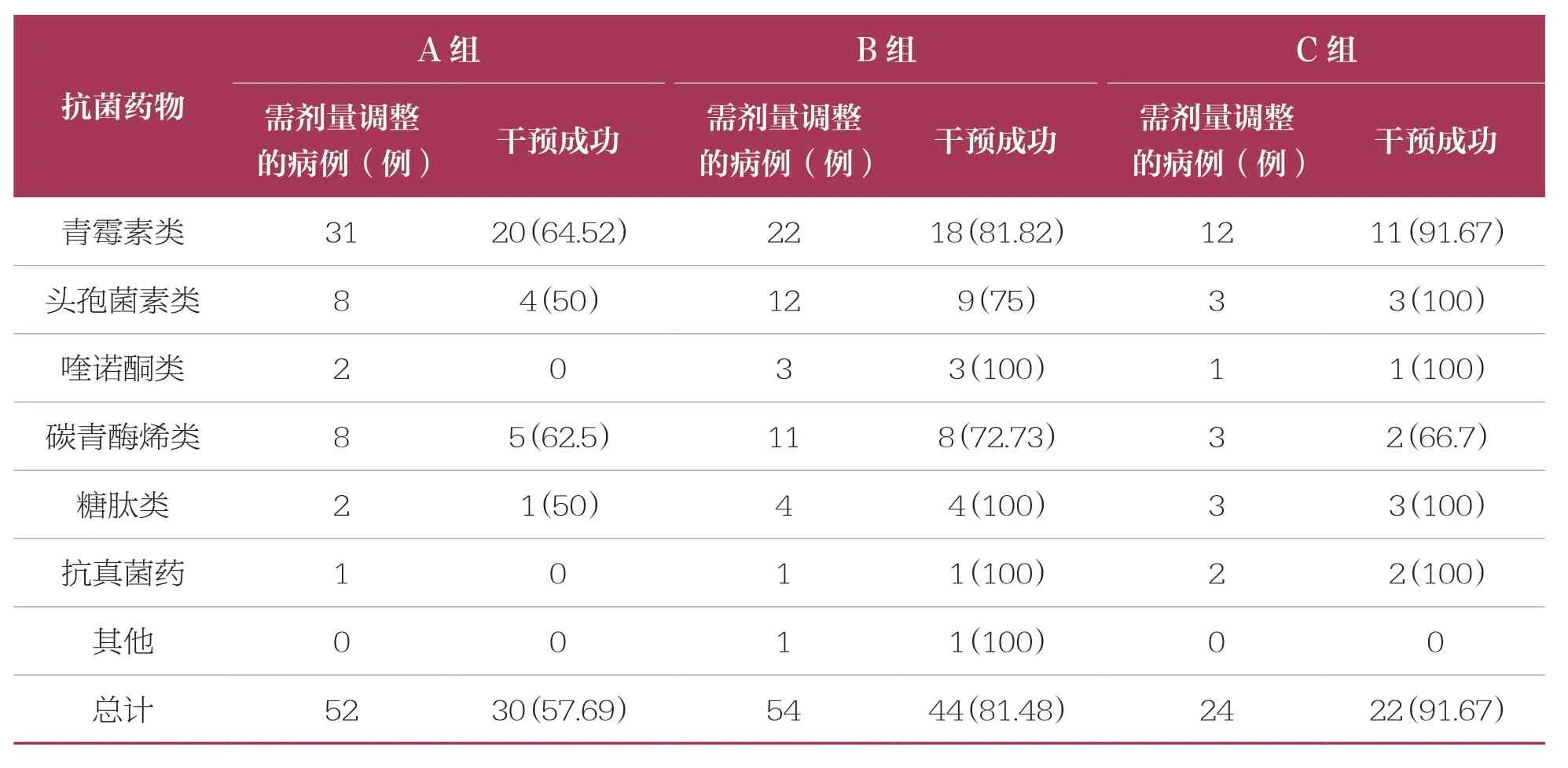
表3 临床药师的分组干预情况 n(%)

表4 临床药师分组干预的统计学结果 n(%)

续表
2.3 临床药师干预后患者的整体情况
130 例纳入研究的患者中,有104 例被临床药师成功干预,其余26 例临床医生未采纳干预建议(表5)。干预组患者肾功能指标改善的比例较高(70.19%),主要表现为实验室检测血清肌酐值和胱抑素C 水平下降,且干预组患者的抗菌药物相关不良反应发生率较低(2.88%),与未干预组相比具有统计学意义(P<0.05)。干预组患者的不良反应主要表现为腹胀、腹泻;而未干预组的患者除发生消化系统的不良反应外,还出现肌酐值升高、胱抑素C 水平进一步升高,肾功能不全病情进展。

表5 干预与未被干预患者情况的比较 n(%)
3 讨论
3.1 临床药师参与抗菌药物剂量优化的效果分析
根据该院ICU 用药情况,肾功能不全患者需要调整剂量的抗菌药物种类排名前4 位的依次是青霉素类、糖肽类、头孢菌素类、碳青霉烯类,临床药师的干预成功率也较高,依次为81.54%、88.89%、82.61%、72.73%。而头孢曲松、莫西沙星、利奈唑胺、卡泊芬净用于肾功能不全患者时无需调整剂量,这与药品说明书及文献报道一致[8]。185 例肾功能不全的ICU 患者,通过临床药师的干预,抗菌药物剂量调整干预成功率达80%,且干预后患者肾功能指标改善比例达70.19%,发生抗菌药物相关的不良反应比例仅为2.88%,具有统计学差异(P<0.05)。B 组与C 组的干预成功比例高于A 组,具有统计学差异(P<0.017),提示患者的肾功能越差越需要优化抗菌药物剂量,医生也越倾向于采纳临床药师的建议。
3.2 对于肾功能不全患者调整抗菌药物剂量的必要性
130 例需要调整抗菌药物剂量的患者中,排名前4 位的抗菌药物品种依次为哌拉西林/他唑巴坦、万古霉素、美罗培南以及头孢哌酮/舒巴坦。其共同特点是其成份多数以原型经肾脏排泄,高龄、入住ICU 是发生急性肾损伤的独立危险因素[9-11],造成肾损伤的机制包括药物积聚在肾皮质内引起肌酐升高[12];诱导肾小管细胞氧化应激和管腔内管型形成[13-14]。患者肾功能异常可导致抗菌药物半衰期延长,进而增加肾毒性,因此应对肾功能不全的患者进行剂量调整优化,以免加重对肾脏的损伤[15-22]。同时,在接受CRRT 治疗的患者中,这些抗菌药物的药动学会发生变化,进而导致药物的清除发生变化[23],影响因素包括CRRT 的不同模式、不同膜材、不同流速、药物相对分子质量等[24]。相关文献指出[21],行CRRT 时需考虑患者的残余肾功能,并根据不同的超滤速度和病原体的最小抑菌浓度进行剂量调整。如果有条件,建议开展血药浓度监测,以便更准确地优化抗菌药物剂量,既可以保障有效治疗浓度又可以降低肾毒性的风险[20]。
3.3 临床药师参与抗菌药物剂量方案优化的策略
目前,临床药师对医嘱的干预方式包括开展用药医嘱前置审核、对已经执行的医嘱进行事后点评,但二者均有弊端。医嘱前置审核很难做到依据患者肾功能变化趋势来准确判断。医嘱事后点评的时效性差,不能做到在患者治疗过程中及时调整抗菌药物剂量。因此,专科临床药师需参与临床查房,并建立患者的药学监护计划,针对患者不同的肾功能情况,实施个体化的抗菌药物调整干预策略。
笔者有以下几点建议:①临床药师应具备药学基本知识,熟知肾功能不全患者抗菌药物的剂量调整方法[25],在查房过程中能准确给出药物选用建议及剂量调整依据。②临床药师在做药学监护时,可根据患者的血肌酐值准确计算CCr,帮助医生尽早识别肾功能不全患者,根据患者感染情况及药敏试验结果等尽量选用无肾毒性或低肾毒性的抗菌药物。再根据患者的CCr以及抗菌药物PK/PD 特征,参考药品说明书及权威文献资料来调整给药剂量。③对于行CRRT 治疗的患者,还要考虑CRRT 的不同模式、不同滤过膜材料、不同超滤或透析速度等因素来实施个体化用药方案。④有条件可以开展血药浓度监测,这样既可以保障有效血药浓度又可以降低肾功能不全患者的用药风险。
本研究存在一定的局限性,因仅以ICU 科室的患者为研究对象,重症患者病情复杂,剂量调整策略考虑因素较多,不足以将经验推广至全院。未来我们还将把研究范围扩展到全院,借鉴本研究方法和临床药师干预策略,对各科室肾功能不全的患者进行抗菌药物剂量调整,以保障抗菌药物的合理应用。
综上,临床上大多数医生对肾功能不全患者的选药较谨慎,但很少能够做到为患者精准制定给药方案,因此需要临床药师会诊来帮助制定个体化治疗方案。临床药师可通过本研究所述策略及时与临床医师沟通,确定最优的抗感染治疗方案,确保抗菌药物使用安全、有效、合理。

