HPV拓展分型检测在宫颈癌筛查中的临床意义
肖静 李莉 邹锋 陈宇
宫颈癌是女性最常见的生殖道恶性肿瘤,严重威胁着女性的健康,2020年,全球约有60.4万例女性被诊断出患有子宫颈癌,约34.2万例女性死于子宫颈癌[1]。20世纪40年代,宫颈脱落细胞巴氏涂片细胞学检查的出现,让宫颈癌的发病率和死亡率大幅下降[2],细胞学检查也成为宫颈癌筛查的主要方式。30年后,德国Hausen教授发现高危亚型HPV感染与子宫颈癌的发生密切相关,90%以上的宫颈癌中存在高危亚型HPV感染[3],这个因果关系的发现,让宫颈癌的筛查又有了新的方法——HPV检测,随着时间的推移和临床研究的开展,高危亚型HPV检测由最初的用于细胞学阳性的分流,逐渐演变为与细胞学联合检测用于宫颈癌初筛,而近10年以来,不少西方国家开始尝试将单用高危亚型HPV检测作为宫颈癌初筛方法[4],2021年7月,WHO发布指南明确提出将HPV-DNA检测作为子宫颈癌的初筛方法[5]。中国作为发展中国家,存在幅员辽阔、医疗水平和资源分配不均衡等问题,广大妇科同仁仍在不断探索适合中国国情的宫颈癌筛查策略。目前中国使用的宫颈癌初筛方法[6]主要有细胞学方法,高危型HPV检测(分型或不分型),HPV联合细胞学检测以及醋酸和碘实验的肉眼筛查(VIA/VILI),其中HPV检测敏感性高,结果稳定,但阳性结果容易引起被筛者的焦虑,以及较高的阴道镜转诊率。然而HPV虽然种类繁多,但HPV的亚型不同,对宫颈的致癌能力也不同,而且HPV亚型分布存在地域和种族的差异,因此,为了解本地区的HPV亚型分布以及各亚型与HSIL和宫颈癌发生的关系,本研究对1 200名被感染不同亚型HPV的女性进行统计学分析,并对同期因不同指征转诊阴道镜且同时行宫颈活组织病理检查的868例患者进行回顾性研究,以此探讨本地区除HPV16/18外的HPV拓展分型检测对宫颈高级别上皮内病变和宫颈癌的筛查意义。
对象与方法
一、研究对象
1.选取2018年1月—2020年12月在上海市第六人民医院(临港院区)门诊就诊,行HPV分型检查,存在HPV感染的女性共1 200名,对各种不同亚型HPV的感染情况进行描述性统计。
2.对同期因各种指征[7]转诊阴道镜且行宫颈活组织病理检查的患者共868例,病理结果为宫颈高级别上皮内病变或宫颈癌共94例为观察组,病理结果为慢性宫颈炎或宫颈低级别上皮内病变(LSIL)共774例为对照组,进行回顾性研究。排除标准:缺TCT或HPV分型检测结果者,宫颈HSIL或宫颈癌手术后随访者,因各种原因已行子宫切除者。
二、方法
1.液基细胞学检测:擦去受检者宫颈表层黏液,于宫颈口置入液基细胞采集专用刷,并在宫颈口1cm处顺时针旋转5圈,然后立即放入细胞保存液中漂洗,经制片及HE涂片染色后,由经验丰富的专业医师阅片,依据子宫颈细胞学分类系统(the Bethesda system,TBS)对镜检结果进行判读[8]。其中“未见上皮内病变或恶性细胞(NILM)”为阴性,ASCUS及以上(含ASCUS,ASC-H,LSIL,HSIL,SCC,AGC,AIS,腺癌)为阳性。
2. HPV检测:(1)样本采集。采样前,用棉拭子轻轻擦拭宫颈口过多的分泌物,将宫颈采样刷伸入宫颈口鳞柱上皮交界处,顺时针或逆时针旋转3-5圈采集宫颈脱落细胞,将其放入标有病人编号的取样管中,密闭送检,2℃~8℃保存,并在3 d内完成检测;(2)检测方法。应用人乳头瘤病毒分型检测试剂盒(江苏硕世生物科技股份有限公司),采用荧光PCR法检测21种型别的人乳头瘤病毒,包括18种高危亚型和3种低危亚型,由专业人员进行操作,操作步骤严格按照试剂盒说明进行,结果判读:任何一种HPV亚型阳性,检测结果即为HPV阳性,如有两种及以上HPV亚型同时阳性,即为多重感染。
3.相关预测指标计算方法[9]:灵敏度=真阳性/(真阳性+假阴性)×100%,特异度=真阴性/(真阴性+假阳性)×100%,阳性预测值=真阳性/(真阳性+假阳性)×100%,阴性预测值:真阴性/(真阴性+假阴性)×100%,约登指数=灵敏度+特异度-100%。
4.统计学方法:收集数据后采用Excel Version 2007建立数据库,导入并应用SPSS 17.0软件进行数据分析,连续型变量首先进行正态性检验,若服从正态分布,则选择独立样本t检验进行单因素研究,若不服从正态分布,则选择两个独立样本的非参数检验进行单因素研究;分类变量采用卡方检验进行单因素分析,将单因素筛查出的有统计学意义的变量,进一步进行多因素分析,多因素分析采用二元logistic回归。P<0.05为差异有统计学意义。
结 果
一、1 200例HPV感染的女性相关结果分析
1.年龄分布:1 200名HPV感染的女性平均年龄(41.4±12.4)岁,其中年龄最小为19岁,最大为88岁,感染率最高为30~39岁年龄段(430人,占比35.8%),其次是40~49岁(231人,占比19.3%),50~59岁(224人,占比18.7%),60岁及以上女性118人,占比9.8%。
2.多重感染(2种及以上HPV亚型感染)共383人(占比31.9%),其中60岁及以上女性多重感染49人,多重感染率41.5%,60岁以下女性多重感染334人,多重感染率30.9%,两者差异有统计学意义(P=0.022);
3.检测出的HPV亚型按感染率排名依次为:HPV52、HPV16、HPV58、HPV53、HPV51、HPV39、HPV81、HPV18、HPV31、HPV56、HPV33、HPV68、HPV66、HPV59、HPV35、HPV45、HPV82、HPV6、HPV73、HPV11、HPV26;60岁及以上女性对上述所有亚型HPV的感染与60岁以下女性并无差异(P>0.05)。
二、868例转诊阴道镜并行组织学检查的统计学结果
1.各年龄段的女性HSIL及宫颈癌的检出情况见表1,其中60岁及以上女性HSIL及宫颈癌的检出率最高,为20.5%,与60岁以下女性相比(检出率9.9%),差异有统计学意义(P=0.004)。
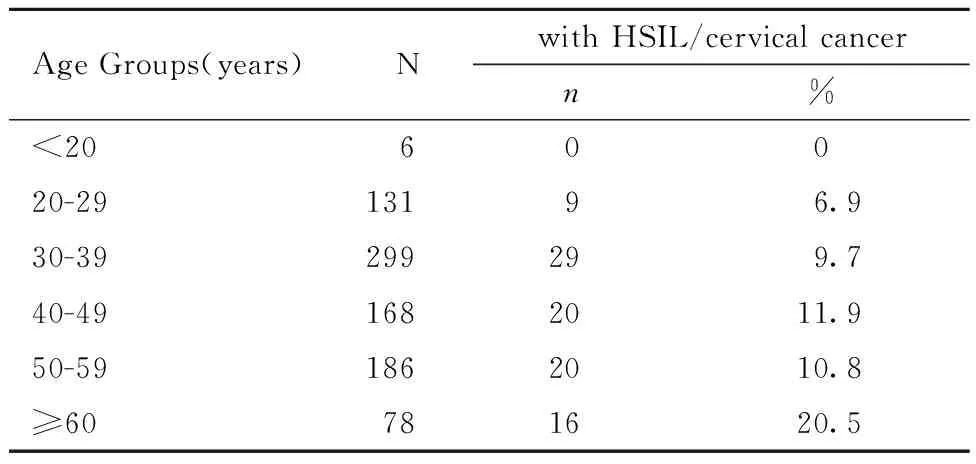
表1 各年龄段女性HSIL及宫颈癌的检出情况Table 1 Detection of HSIL/cervical cancer in women of different age groups
2.单因素分析:病理学诊断为高级别宫颈上皮内病变以及宫颈癌共94例,其中93例存在高危亚型HPV感染。其中29例存在多重感染,但HSIL及宫颈癌的发病与多重感染无关(P=0.586)。在HSIL及宫颈癌患者中,按感染率排序前5位的亚型依次为(多重感染重复计算):HPV16,HPV52,HPV31,HPV58,HPV33。经统计学分析,与HSIL及宫颈癌的发病有关的HPV亚型有:HPV16、HPV31和HPV33(见表2)。TCT的阳性结果也与HSIL及宫颈癌的发病有关(P<0.001)。
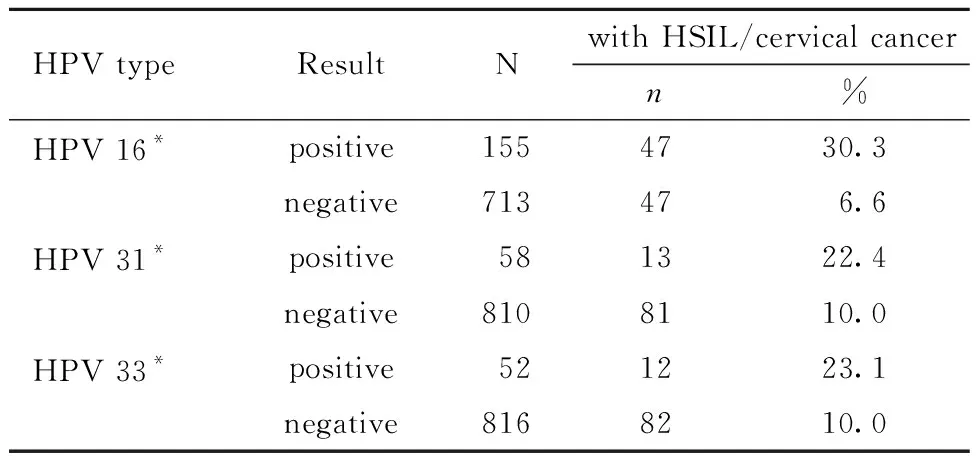
表2 各种亚型HPV与HSIL及宫颈癌的关系Table 2 Relationship between various subtypes of HPV and HSIL/cervical cancer
3.多因素分析:将单因素分析筛查出的与HSLI及宫颈癌发生有关的4个可疑的危险因素:TCT、HPV16、HPV31、HPV33纳入二元Logistic回归模型,进行多因素分析,发现这四个因素均是HSIL及宫颈癌发生的独立危险因素(见表3)。
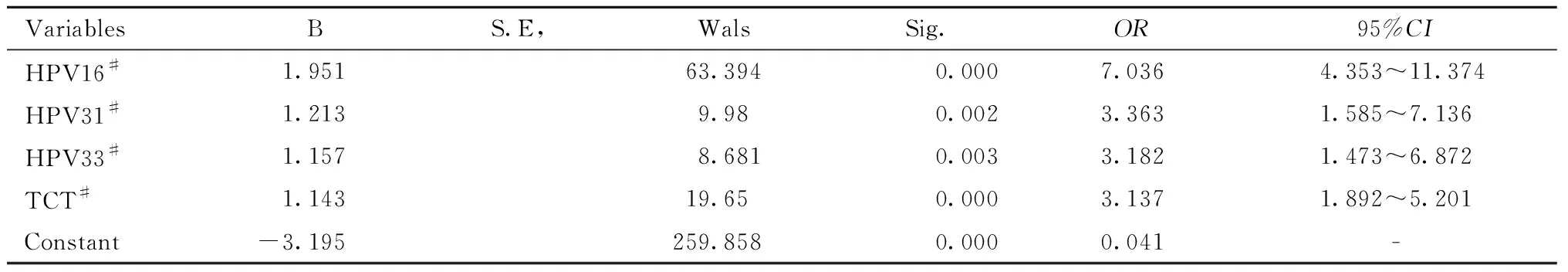
表3 二元Logistic分析结果Table 3 Results by Binary Logistic analysis
4. TCT及各亚型HPV及组合预测HSIL及宫颈癌的效能见表4。
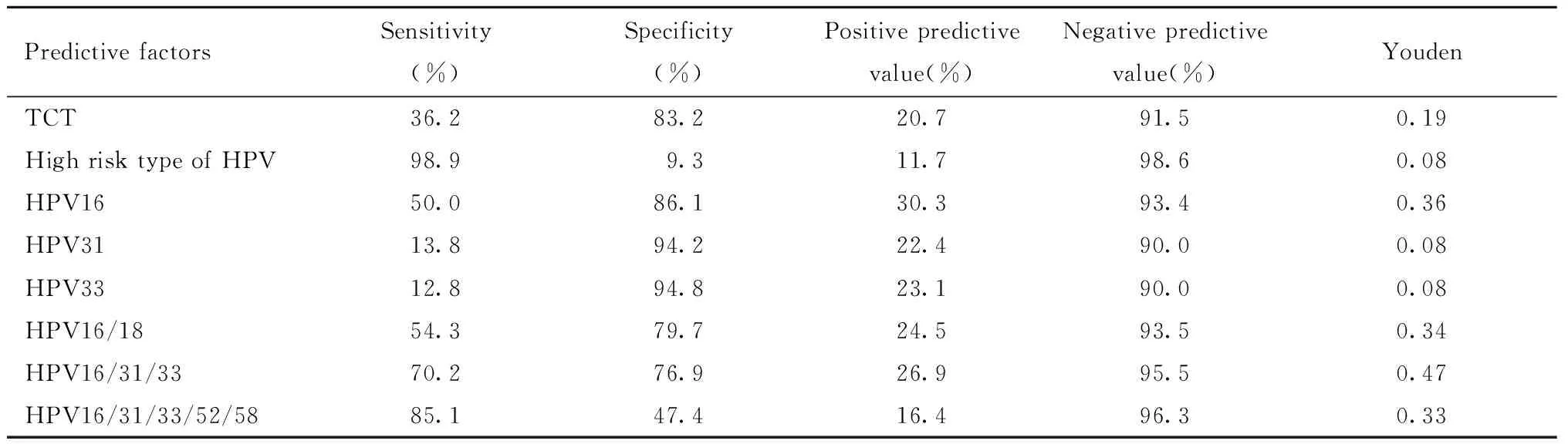
表4 TCT及HPV预测HSIL及宫颈癌的相关指标Table 4 TCT and HPV in predicting HSIL/cervical cancer
讨 论
子宫颈癌作为女性常见的恶性肿瘤之一,其发病率仅次于乳腺癌,致死率在发展中国家居于首位,严重危害女性的身心健康。目前已明确的宫颈癌发病的高危因素有:高危亚型的HPV感染,过早性生活,多个性伴侣,免疫抑制状态等[10-11],其中,持续性高危亚型HPV感染是导致宫颈癌的重要因素。2012年,美国阴道镜与宫颈病理学会(American Society of Colposcopy &Cervical Pathology,ASCCP)首次提出HPV16/18亚型直接转诊阴道镜,并倡导以宫颈高危亚型HPV检测作为宫颈癌筛查的首选方案[12]。然而HPV感染的分布存在地域和种族差异[13-15],同时,大量临床研究表明[16-17],除HPV16和HPV18亚型外,还有一些型别也与宫颈高级别上皮内病变有关,如HPV31、HPV33、HPV52、HPV58等。
上海市临港地区是新开发的一片区域,作为一座未来之城,这里有着来自四面八方全国各地的人口,本院作为临港地区目前的唯一一家三级甲等综合性医院,所接诊的患者主要有当地居民和外来人口两大部分,所以本研究有着一定地域性和代表性。本研究中1 200名HPV感染的女性,感染最多的亚型为HPV52,其次是HPV16,而HPV18亚型感染率排第8位,其中60岁以上的女性感染117人,占比9.8%,统计学分析显示,这部分女性对所有HPV亚型均有易感性,与60岁以下女性并无差异,而且这部分女性更容易发生多重感染。在HSIL和宫颈癌病例中,60岁及以上女性检出率更高,差异有统计学意义。说明本地区60岁及以上的妇女仍是宫颈癌发病的高危人群,应加强筛查及随访。
另外,HSIL及宫颈癌患者中,检出率最高的亚型是HPV16,其次是HPV52,而HPV31、HPV58和HPV33也有较高的检出率。经统计学分析,HPV16、HPV31、HPV33亚型感染与HSIL和宫颈癌的发病有关,而HPV52和HPV58与HSIL和宫颈癌的发病无明显相关性,可能与这两种型别总的感染率较高有关。而除HPV16亚型之外的另一极高危亚型HPV18,在总的感染率中排名第8位,HSIL及宫颈癌中检出6例,统计学结果显示它与HSIL及宫颈癌的发生无显著相关性,可能与HPV18感染主要引起宫颈腺癌和腺鳞癌有关,同时,也说明了HPV感染的亚型分布存在地域差别。
进一步多因素分析显示,TCT、HPV16、HPV31、HPV33亚型均是HSIL和宫颈癌发病的独立危险因素。通过将TCT和高危亚型HPV及不同亚型组合预测HSIL及宫颈癌的相关指标进行分析,发现TCT和高危亚型HPV仍然保持着各自的高特异度和高敏感性,两者阴性预测值均较高,但是约登指数却仅为0.19和0.08,均不够理想。当对高危亚型HPV进行拓展分型检测后发现,单型别中,HPV16对HSIL和宫颈癌的预测的敏感度、特异度、阳性预测值、阴性预测值和约登指数是所有单型别预测因子中最高的,其约登指数也提升至0.36,说明HPV16是本地区最为高危的亚型,适合直接转诊阴道镜。若将感染率相对高的以及较多引起HSIL及宫颈癌的HPV亚型进行联合预测,发现HPV16/18联合预测较HPV16单型别预测,敏感性略有提升,但是特异性和约登指数均有下降;而当HPV16/31/33联合时,其中任一阳性对HSIL和宫颈癌的预测约登指数提升至0.47,远超过了TCT和高危亚型HPV的约登指数,除特异度略低于HPV16/18组合外,其敏感度、阳性预测值、阴性预测值均高于HPV16/18组合,而且其约登指数在所有预测因子中最高。若HPV16/31/33/52/58联合,其中任一阳性预测HSIL及宫颈癌的敏感性85.1%,阴性预测值96.3%,均较其他单型别或者联合型别的预测值高。说明在本地区,除HPV16、HPV18亚型之外,HPV31、HPV33、HPV52、HPV58亚型感染也应引起重视,需及时转诊阴道镜,避免HSIL及宫颈癌的漏诊。
综上所述,高危亚型HPV感染是发生宫颈病变的高危因素,除HPV16/18亚型,对其他高危亚型如HPV31、HPV33、HPV52、HPV58等亚型的拓展分型检测也很有临床意义;各年龄段的女性对HPV均有普遍易感性,对于60岁及以上的女性,也不能忽视宫颈癌的筛查以及对筛查阳性结果的随访,特别是在目前人均寿命逐步提升以及生活质量逐步提高的大前提下,对女性的宫颈癌筛查应适当延长筛查年限,提倡个体化筛查和随访方案。
本研究尚存在一定局限性:(1)本次研究未对HPV总体筛查结果进行统计,无HPV阴性的筛查结果,故本地区女性总的HPV感染率不清楚;(2)本研究中HPV16/31/33联合任一阳性时,预测HSIL及宫颈癌的约登指数虽然最高,但是也仅为0.47,这一方面可能与样本量不足有关,另一方面可能与受检者在接受检测时是否处于HPV的持续感染状态有关,在将来的工作和研究中,需进一步加强这些妇女的检测和随访;(3)总样本量不足,这主要与本地区的地理位置较为偏远有关,不过作为新开发区,临港新片区自2019年8月成立以来,随着人口的导入,本院的门诊量也已大幅增加,在不久的将来,随着人口的不断增加,本地区的宫颈癌筛查也将面临新的挑战,在未来的工作中,我们将会在持续关注国内外动态的同时,结合本地区宫颈癌的发病特点,加强宫颈癌的防治,为实现WHO 2030年消除子宫颈癌的目标[5]而努力。

