“医院-社区-家庭”精神卫生工作坊平衡保健照护模式对重性精神疾病病人的影响
杨 怡,朱庆生,闫劲草,朱孔美,田晓乐
中国疾病预防控制中心精神卫生中心数据显示,我国各类精神病病人例数已超过1亿例,其中重性精神疾病病人约1 600万例[1]。严重精神障碍是指精神疾病症状严重,导致病人社会适应等功能严重损害,对自身健康状况或客观现实不能完整认识,或不能处理自身事务的精神障碍。当前,不同国家在应对非传染性疾病和其他长期慢性疾病病人的需求方面构建了不同的系统,主要针对需紧急或偶发护理的病人。但长期护理情况则需要其他方法,其中一种是Wagner等提出的慢性病护理模式,随后世界卫生组织(WHO)将这一模式调整为慢性病创新护理模式框架(ICCCF)[2]。ICCCF包括8种类型的行动,都旨在实现协作护理一体化,它利用任务共享和提供者团队的服务,在初级卫生保健环境中为常见的心理健康问题(如抑郁、焦虑)提供以人为本、基于证据的治疗。该模式应保证人们能接受到健康促进、疾病预防、诊断、治疗、疾病管理、康复和姑息治疗,并且整合的精神卫生服务模式还应包含各部门之间以及各部门与病人的正式联系及信息交换[3]。
WHO在第六十六届大会上通过的“2013—2020精神卫生综合行动计划”[4]中提出要在以社区为基础的环境中提供全面、综合和符合需求的精神卫生与社会照护服务。国际上能最好保证精神疾病病人得到充分、优质的治疗与照护的服务模式是“平衡保健模式”[3]。为促进以社区为基础的连续性精神卫生医疗服务提供,本研究在ICCCF指导下,探索构建了以北京市朝阳区第三医院(专科医院)为载体,以三级精神专科医院为指导,以社区医疗卫生机构为网底的“医院-社区-家庭”精神卫生工作坊团队服务平衡保健照护模式,为重性精神障碍病人提供有针对性的身心整合式服务,现对工作坊实施后病人的生存质量、病情、参与社会能力等开展分析。
1 对象与方法
1.1 研究对象 基于北京市朝阳区精神卫生网格化管理现状,分别在城区的八里庄社区、左家庄社区和郊区的十八里店社区卫生服务中心实施干预,干预时间为2021年1月—2022年1月。共102例重性精神疾病病人入组,3个社区分别为28例、36例和38例。纳入标准:①符合国际疾病分类第11版(ICD-11)[5]中重性精神疾病诊断标准;②年龄18~65岁;③临床稳定期≥3个月,无严重精神病性症状和暴力行为;④接受常规药物治疗;⑤小学以上文化程度,具备听说读写的能力。干预期间6例病人脱落,最终96例病人进入项目。
1.2 干预方法 借鉴WHO推荐的ICCCF构建符合我国国情的社区精神卫生服务模式,实现“医院-社区-家庭”延续性专科护理服务从医院向社区转移,为病人提供集精神专业预防、诊疗、护理、康复、心理、社会支持的协作团队服务,是我们精神卫生社区服务的重点。由于精神疾病具有慢性化的特点,基于调查结果确定的干预内容主要包括对社区精神障碍病人建立健康档案、护理评估、及时访视,开展个案管理,根据干预阶段设计不同的团体活动,前期以建立关系及社交训练为主,后期以巩固和提高生活社会技能为主。
基于北京市朝阳区精神卫生网格化管理现状,分别在城区和郊区社区卫生服务中心建立“医院-社区-家庭”精神卫生工作坊平衡保健照护模式。①成立专职的管理团队:组建由北京市朝阳区第三医院专科医生和护士、社区医护人员和病人家庭成员组成的管理干预团队。对社区和家庭精神疾病病人照料者进行培训,主要通过课堂培训的方式进行,内容包括疾病专业知识、基础护理、日常照护、心理干预方法、康复护理技术、精神行为异常应对策略等。同时建立医患微信网络平台,由医院专科医护人员进行在线指导和上门随访,帮助家庭成员完成对病人的康复干预,并进一步评估其病情和社会功能缺陷进展,逐步建立起“医院-社区-家庭”精神卫生工作坊平衡保健照护模式。②管理职责分工:北京朝阳区第三医院负责精神疾病病人的疾病诊断和治疗工作;专科医生、护士定期进入下辖的基层卫生服务机构进行精神类疾病相关知识的宣传教育,对社区医务人员和病人家属进行健康教育;医院与病人家属建立良好的合作关系,使其参与到对病人的心理干预、用药护理、病情和治疗反馈中。同时面向社区群众以讲座、专家义诊活动等形式进行健康教育,提高群众对精神类疾病的认知。每周开展1次,每次3~4 h。社区卫生服务中心主要负责病人的日常疾病管理和综合性评估工作,根据病人实际情况并结合精神疾病管理制度定期对病人和家属进行随访指导,每周进行2次或3次,每次1~2 h。另外在病人家属的协助下建立病人监管性数据库。病人家属负责对病人进行家庭护理管理,包括居家环境改造、生活护理、康复训练、居家监测等,监督病人药物服用情况、病情转归、疾病控制等。同时为每位病人配备家庭医生。此外由医院专科医护人员通过微信网络平台或现场对照料者进行心理支持,协助其完成对病人的管理和康复训练。每周进行1次,每次1~2 h。
1.3 评价工具及指标 分别于干预前(2020年12月)和干预后(2022年2月)对病人进行评估,评估工具如下。
1.3.1 自知力及治疗态度问卷(ITAQ)[6]该问卷主要用于评估病人的自知力及治疗态度,内容共11项,按0~2级评分,0分表示完全无自知力,1分表示有部分自知力,2分表示有完全自知力,得分越高表示自知力越完整。量表重测信度为0.869,Cronbach′s α系数为0.801~0.923,结构效度较好,与临床经验对自知力的大体评估结果及简明精神病评定量表(BPRS)之间的效度分别为0.708和-0.400[7]。
1.3.2 世界卫生组织生存质量测定量表简表(WHOQOL-BREF)[8]包含4个维度(生理、心理、社会关系、周围环境)共26个条目及1个生活质量评分,分值越高说明该维度功能状况越好,健康生存质量越高。Cronbach′s α系数均大于0.7,提取的5个公因子共解释60%左右的总方差,主要因子与原量表的结构基本一致[9]。
1.3.3 症状自评量表(SCL-90)[10]该量表包含躯体化、强迫症状、人际关系敏感、抑郁、焦虑、敌对、恐怖、偏执、精神病性9个因子,采用1~5分Likert 5级评分法,得分越高说明病人心理状况越差。该量表Cronbach′s α系数为0.801~0.923,各症状效度系数为0.77~0.99[11]。
1.3.4 大体功能评定量表(GAS)[12]该量表评估病人心理症状、社会功能和学习功能3个维度,同时兼顾评定精神病症状和社会职业功能,分为10级,总分0~100分,评分越高表示功能越好。该量表Kappa值为0.30~0.89,多数在0.70以上,说明GAS的信度良好。GAS的效度也相当高,国外曾比较33例抑郁症病人的病情严重程度,与GAS评定结果相关系数为0.80[13]。
1.3.5 个人与社会表现量表(PSP)[14]包括对社会有益的活动、个人关系和社会关系、自我照料、扰乱及攻击行为,总分0~100分,评分越高表示病人社会功能和人际交往能力越高。该量表Cronbach′s α系数为0.814,PSP总分研究者之间的一致性较好[组内相关系数(ICC)为0.935],PSP重测一致性较好(ICC为0.890)[15]。
1.3.6 社交技能评定目录(SSC)[16]分为交谈能力、建立关系能力和冲突处理能力3个方面,共计12个条目,各条目0~4级评分,评分越高表示受损越严重。该量表重测信度为0.93~0.99,评定者一致性为0.92,内部一致性为0.81~0.94;SSC中文版得分与世界卫生组织残疾评定量表Ⅱ(WHO-DASⅡ)、焦虑自评量表(SAS)得分呈正相关(r值为0.37~0.72,P<0.05)[17]。
2 结果
2.1 重性精神疾病病人干预前后ITAQ评分比较 干预后病人ITAQ总分、对疾病、住院、服药治疗的认知得分均高于干预前(P<0.05),见表1。
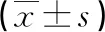
表1 重性精神疾病病人干预前后ITAQ评分比较 单位:分
2.2 重性精神疾病病人干预前后WHOQOL-BREF评分比较 干预后重性精神疾病病人WHOQOL-BREF环境领域得分与干预前比较差异具有统计学意义(P<0.05),见表2。
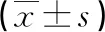
表2 重性精神疾病病人干预前后WHOQOL-BREF评分比较 单位:分
2.3 重性精神疾病病人GAS评分比较 干预后重性精神疾病病人GAS评分(78.06±10.49)分,明显高于干预前的(64.46±12.93)分,比较差异具有统计学意义(t=10.612,P<0.001)。
2.4 重性精神疾病病人干预前后SCL-90评分比较 干预前后比较,重性精神疾病病人SCL-90总分以及不同因子评分均有所下降,差异均具有统计学意义(P<0.05),见表3。
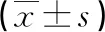
表3 重性精神疾病病人干预前后SCL-90评分比较 单位:分
2.5 重性精神疾病病人干预前后PSP评分比较 干预后重性精神疾病病人PSP评分(74.96±8.45)分,明显高于干预前的(55.61±17.45)分,比较差异具有统计学意义(t=9.139,P<0.001)。
2.6 重性精神疾病病人干预前后SSC评分比较 干预后重性精神疾病病人的交谈能力、建立关系能力、冲突处理能力均有较明显的改善,其SSC总分和各分项评分明显低于干预前(P<0.05),见表4。
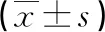
表4 重性精神疾病病人干预前后SSC评分比较 单位:分
3 讨论
3.1 “医院-社区-家庭”精神卫生工作坊平衡保健照护模式可改善病人症状,提高康复效果 干预12个月时重性精神疾病病人GAS得分比干预前明显提升,病人SCL-90评分明显降低。说明“医院-社区-家庭”精神卫生工作坊平衡保健照护模式可有效提高社区精神障碍病人的康复效果,与梁哲等[18]研究观点一致。通过组织专题讲座、一对一指导等形式帮助病人和家属掌握精神疾病复发先兆表现以及如何寻求帮助,可有效提高病人对疾病的认知能力,提高治疗依从性,帮助病人更好地控制症状;通过情绪管理、群体活动对病人自身情绪和他人情绪的认识、协调、引导、互动和控制有积极的作用,充分挖掘和培养病人的情绪智商、驾驭情绪的能力,从而确保个体和群体保持良好的情绪状态;通过开展团体活动和针对性的心理干预,加强病人自我情绪管理能力,促进病人精神康复。
3.2 “医院-社区-家庭”精神卫生工作坊平衡保健照护模式可改善病人认知能力 干预后重性精神疾病病人ITAQ评分高于干预前,病人对疾病、对住院、对服药治疗的认知程度均有所增长,说明病人对自己有病并要求治疗的认知能力增强,与施冬青等[19]观点一致。为重性精神疾病病人及其家属讲解疾病相关知识、观看宣教视频,医患共同参与讨论,采用通俗易懂的语言使病人及其监护人对疾病有全面了解、认识。讲解营养、睡眠、生活方式、运动锻炼等相关知识,培养病人健康生活方式,保持规律的生活、合理的营养、充足的睡眠,积极地参与娱乐活动,保持良好健康生活习惯。在干预后开展的终末调查访谈结果显示,入组病人对“工作坊”认可度较高,认为护理工作坊可明显提高其精神疾病知识认知水平、提高其生活能力、提升其社交能力、增进其自信等,认为自从参加工作坊以来,改善了与家人、邻里的关系,增强了融入社会的自信和热情,希望活动持续开展。
3.3 “医院-社区-家庭”精神卫生工作坊平衡保健照护模式可改善病人的社会环境,提高生存质量 重性精神疾病病人肇事肇祸行为给社会带来的影响,使得社会环境对精神疾病病人的友好度不高。长期以来,病人因为对邻里、同事或其他人员的关心、支持与帮助不够,也很难在社会上体会到被关心和被支持,因此缺乏归属感是精神疾病病人的常态。本研究干预前生存质量调查结果显示,病人在生理领域的主观感受优于社会关系和环境领域,干预后WHOQOL-BREF评价结果显示,病人在环境领域提高的分数高于其他3个领域,并且环境领域评分明显高于干预前,比较差异具有统计学意义。干预后调查结果显示,有85%的入组病人认为参加完护理工作坊后,有很高的归属(社会融入)感。结果说明病人对融入社会的内心渴望与畏惧。针对精神发育迟滞伴精神障碍病人,在干预中实施综合干预,有团队成员与病人交流沟通,缓解其自卑、抑郁、焦虑等不良情绪,并掌握其身心需求,促使干预的精细程度提高[20]。实施综合干预将人文关怀视为前提,重视病人的情感需求、内心需求,尊重病人的人格,充分理解病人的病情,促进病人的主动性、积极性提高,有效缓解其临床症状,改善与周围人的关系,从而提高其生存质量。
3.4 “医院-社区-家庭”精神卫生工作坊平衡保健照护模式可提高病人社会能力及社交技能 病人参与社会活动的能力平均水平由“存在不同程度的能力缺陷”上升到“有轻微的困难”。虽然显示病人仍存在一定程度的社交缺陷,但终末期较基线期社交缺陷明显降低。有报道指出,系统而规则地实施社交技能训练能够缓解慢性精神分裂症病人症状及抑郁情绪,可延缓病人的社交退缩症状,有利其情绪表达[21]。课题组多学科合作针对病人和家属开展社区生活技巧训练与人际关系技能培训。随访中注重对照护者提供更充分的情绪性、技能性支持。各项技能训练都有符合各自特点的操作程序,均采用示范讲解、反复操练、角色扮演、反馈指导、正性强化及课外(家庭)作业等方式进行训练复习,以鼓励病人参与社会与家庭活动,最大限度地重建独立生活能力。 综上所述,“医院-社区-家庭”精神卫生工作坊平衡保健照护模式能促进病人康复,改善病人心理和精神状态,提升重性精神疾病病人规范管理率,同时还能提高病人自我监控管理能力和家庭、社会的适应能力,以发挥其身心的最高潜能,从而提高病人生活质量。

